отсутствие мозга у плода
Анэнцефалия
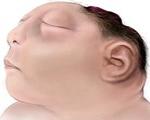
Анэнцефалия — это порок развития нервной системы, при котором у плода отсутствуют большие полушария мозга, недоразвиты кости свода черепа, мягкие ткани головы. Аномалия возникает под действием химических, биологических или физических тератогенных факторов. Большинство плодов с анэнцефалией погибают во внутриутробном периоде, и даже при живорождении срок жизни ребенка не превышает нескольких часов. Диагностика выполняется пренатально с помощью УЗИ, МРТ, амниоцентеза, биохимического скрининга. В такой ситуации показано прерывание беременности, при отказе родителей от аборта — оказание паллиативной помощи ребенку.
МКБ-10
Общие сведения
По данным ВОЗ, пороки развития ЦНС занимают первое место среди врожденных аномалий у плода (25%). Анэнцефалов стоит отличать от ацефалов (акефалов), у которых вовсе отсутствует головной мозг. Анэнцефалия встречается в США и России с частотой 1 на 10000 новорожденных, в Великобритании — 5:10000, в Китае — 8:10000. Заболевание чаще наблюдается у плодов женского пола. Риск повторения анэнцефалии при следующей беременности составляет до 5%, а при рождении женщиной двух детей с этим пороком ЦНС — возрастает до 10%. Вероятность аномалии у кровных родственников составляет не более 3%.
Причины
Порок формируется при нарушениях внутриутробной закладки нейроструктур в эмбриональном периоде формирования плода. Он считается мультифакториальным, точные причины такого состояния окончательно не установлены. Ученые предполагают, что появление анэнцефалии связано с воздействиями негативных факторов на ранних этапах беременности. Типичными тератогенными влияниями считаются:
К предрасполагающим факторам со стороны родителей относят генетические — наличие различных генных мутаций, частые случаи родственных браков и кровосмешения. Риск аномалий развития ЦНС у ребенка повышается, если в организме матери низкий уровень йода, фолатов и других витаминов группы В. Вероятность анэнцефалии повышается при тяжелом течении гестации, наличии у беременной женщины экстрагенитальных патологий: сахарного диабета, сердечной недостаточности, гипотиреоза.
Патогенез
Симптомы анэнцефалии
У живорожденных младенцев с анэнцефалией резко уменьшена мозговая часть черепа, отсутствуют плоские кости, недоразвиты мягкие ткани. На месте головного мозга находится аномальная сосудистая ткань, которая может быть покрыта кожей.
Такие дети пребывают в бессознательном состоянии, они слепые и глухие, не реагируют ни на какие внешние стимулы. Зачастую есть сопутствующие пороки: спинномозговые грыжи, патологии надпочечников, расщелины неба.
Хотя большинство живорожденных пациентов погибает практически сразу, в медицине описано по крайней мере три случая, когда дети смогли прожить более 2-х лет. Долгожителем среди анэнцефалов считается девочка Стефани Кин (более известная по прозвищу Бэби Кей), которая прожила 2,5 года и умерла от остановки сердца. У нее были проблемы с дыханием, которые требовали проведения ИВЛ. Двухлетний рубеж также преодолели Джексон Буэлл из Бостона, Виктория де Кристо из Бразилии.
Однако продление срока жизни анэнцефалов возможно только при постоянной кардиореспираторной поддержке, восполнении нутритивных потребностей. Ввиду отсутствия большей части мозга состояние младенцев остается стабильно тяжелым вплоть до смерти. Объем и необходимость паллиативной помощи для таких новорожденных поднимает важные вопросы биомедицинской этики.
Осложнения
Диагностика
Аномалия обнаруживается антенатально во время плановых ультразвуковых скринингов беременности. Такой диагноз является абсолютным показанием к прерыванию беременности независимо от возраста плода, поэтому на акушеров-гинекологов ложится большая ответственность — необходимо как можно раньше установить диагноз, чтобы снизить риски для женщины. Для обнаружения порока применяются следующие методы:
Женщинам, которые планируют прервать беременность при выявленной анэнцефалии плода, требуется расширенная диагностика. Назначается стандартное гинекологическое исследование, а также набор анализов: клиническое исследование крови, анализы на вирусные гепатиты, ВИЧ-инфекцию. Впоследствии пациенткам рекомендовано медико-генетическое консультирование, чтобы оценить риски врожденных пороков при последующих беременностях.
Лечение анэнцефалии
Решение о прерывании беременности должны принимать родители. Единственным исключением является мертвый плод, когда женщине требуется экстренное хирургическое вмешательство. Живорожденным детям с анэнцефалией можно оказать только паллиативную помощь. Около 66% таких детей живут несколько часов после рождения, остальные погибают в первые минуты. Основные направления медицинской помощи при анэнцефалии:
Важной составляющей является психологическая помощь родителям на всех этапах от момента диагностики аномалии у плода, поскольку это становится тяжелым испытанием для семьи, у женщин зачастую возникают депрессии, апатии, суицидальные мысли. Помощь оказывают психологи, психиатры (в случае серьезных нарушений психоэмоционального состояния), верующим людям можно порекомендовать обратиться к представителям религии.
Прогноз и профилактика
Прогноз неблагоприятный, поскольку анэнцефалия заканчивается внутриутробной смертью плода или летальным исходом вскоре после того, как родился живой ребенок. Современные возможности медицины позволяют обеспечить такому младенцу достойный уход из жизни, если родители приняли решение не прерывать беременность.
Учитывая разнообразие предрасполагающих факторов, эффективные меры профилактики этого состояния пока не разработаны. Положительным для предупреждения тяжелых аномалий плода является прием беременной по назначению гинеколога витаминных добавок с солями фолиевой кислоты, дополнение рациона зелеными листовыми овощами, фасолью, апельсиновым соком, содержащими фолаты.
УЗИ и патологии плода
В число обязательных диагностических процедур при беременности входит УЗИ. Это обследование не имеет противопоказаний и является весьма информативным: помогает выявить патологии развития плода, оценить состояние околоплодных структур, при обнаруженных осложнениях – принять решение относительно дальнейшего течения беременности.
Негативное влияние на развитие плода оказывают:
Большинство из перечисленных рисков удается избежать, если планировать беременность заранее. В ходе подготовки будущие родители проходят комплексное обследование, по результатам которого (при необходимости) назначается лечение обнаруженных нарушений.
Как часто нужно проходить УЗИ во время беременности?
Стандартное количество процедур – 2-3, однако в некоторых случаях посещать кабинет диагностики пациентке приходится несколько раз в месяц. Это женщины, которые входят в группу риска в связи с высокой вероятностью развития аномалий у плода. К данной категории относятся люди:
Не стоит пугаться, если врач назначает дополнительное УЗИ – тщательный контроль за состоянием плода позволяет избежать врожденных патологий, заметить отклонения от нормы на ранних стадиях.
Аномалии развития плода: классификация
К данной категории принадлежат следующие заболевания:
Аномалии развития нервной трубки. Самой распространенной патологией ЦНС плода является анэнцефалия – врожденное отсутствие свода черепа и больших полушарий головного мозга. На УЗИ диагностируется на сроке 11-12 недель. Гидроцефалия обнаруживается на 18-й неделе беременности – по расширению передних и задних рогов боковых желудочков. Патологическое уменьшение головки плода (микроцефалия) возникает, как правило, на фоне других смежных заболеваний, и очень редко – в чистом виде. В таких случаях врач проводит УЗИ с разницей в несколько недель (для получения максимально достоверной картины). Округлое выпячивание в области костей свода черепа (энцефаломенингоцеле) диагностируют чаще всего на затылке, и подобная патология также требует повторного УЗИ.
Отклонения в развитии позвоночника наблюдаются в основном в поясничном и шейном отделе. Увидеть позвоночник на УЗИ можно с 15-й недели беременности, примерно с 18-й недели диагностируются (при наличии) пороки его строения. Самым страшным является кистозная гигрома, поражающая лимфатическую систему. На УЗИ при таком диагнозе видно кисту в шейном отделе позвоночника. Если данное заболевание сопряжено с другими патологиями лимфатической системы, плод гибнет. Сложно выявить миеломенингоцеле (образование состоит из жидкости и элементов спинного мозга) и расщепление позвоночника – эти патологии требуют применения аппаратуры экспертного класса.
Среди патологий развития органов ЖКТ чаще всего выявляют атрезию двенадцатиперстной кишки. Нередко данному заболеванию сопутствуют многоводие, поражение почек, сердца, нервной системы. Выявить атрезию тонкой кишки с помощью УЗИ очень сложно, чаще всего она обнаруживается в середине беременности или на поздних сроках. Атрезия толстой кишки УЗ-диагностике не поддается. Из нарушений строения передней брюшной стенки в большинстве случаев выявляют омфалоцеле.
Некоторые из аномалий мочевыделительной системы приводят к очень страшным последствиям, поэтому если патология выявлена на ранних сроках, врач может посоветовать прерывание беременности. Если заболевание обнаружено поздно, меняют тактику ведения беременности. С помощью УЗИ можно обнаружить патологическую двустороннюю обструкцию, мультикистозную почку; диагностирование агенезии (отсутствия) органа бывает затруднено. Определение гидронефроза потребует повторного проведения УЗИ.
Асцит – свободная жидкость – на УЗИ видится как анэхогенная зона, которая окружает органы плода. Только после тщательного изучения результатов обследования ставится окончательный диагноз. На водянку указывают утолщение кожи либо наличие жидкости минимум в двух естественных полостях. К этому заболеванию приводят:
Для точного диагностирования водянки пациентке назначают дополнительное экспертное УЗИ.
Многоводие также можно обнаружить с помощью УЗИ. Развитию данной аномалии способствуют:
Процедура УЗИ абсолютно безопасна для жизни и здоровья матери и ребенка, не имеет ограничений по количеству сеансов, поэтому не пренебрегайте рекомендациями доктора и своевременно проходите назначенное обследование.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.
Акрания — жизнь без мозга: когда аборт неизбежен
» data-image-caption=»» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/11/akraniya.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/11/akraniya.jpg?fit=825%2C550&ssl=1″ />
Существуют ситуации, при которых беременной женщине по медицинским показаниям рекомендуется сделать аборт. Одна из патологий развития плода, имеющая прямые, безоговорочные показания для прерывания беременности — акрания.
» data-image-caption=»» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/11/akraniya.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/11/akraniya.jpg?fit=825%2C550&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/11/akraniya.jpg?resize=897%2C598″ alt=»акрания» width=»897″ height=»598″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/11/akraniya.jpg?w=897&ssl=1 897w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/11/akraniya.jpg?resize=450%2C300&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/11/akraniya.jpg?resize=825%2C550&ssl=1 825w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/11/akraniya.jpg?resize=768%2C512&ssl=1 768w» sizes=»(max-width: 897px) 100vw, 897px» data-recalc-dims=»1″ />
Что такое акрания и чем она опасна
Аномальное внутриутробное развитие плода, заключающееся в нарушении формирования центральной нервной трубки, называется в медицине акранией. Так как головка малыша абсолютно не имеет костного свода, ребенок рождается мертвым или погибает после родов. Патология встречается редко, но не исключена. Код заболевания по МКБ 10 — Q00.0.
Если рассмотреть мозг плода с акранией делатально, то он значительно недоразвит и полностью деформирован. Визуально орган представляется открытыми сосудистыми скоплениями и мозговыми структурами, незащищенными ничем — ни костями, ни кожей. Основание черепа тоже деформировано.
Параллельно у плода наблюдаются и другие тяжелые патологии: расщепление позвоночника, недоразвитость стенки брюшной полости и смещение внутренних органов, недоразвитие спинного мозга и лицевой части черепа (часть костей отсутствует). Слабая шея не может удерживать голову, поэтому она свисает к спине.
Причины развития патологии: вы не виноваты?
Состояние беременности у женщин – особый период в их жизни. И опасность может таиться даже в банальном ОРЗ. Но чаще на качество вынашивания оказывает влияние образ жизни матери — злоупотребление табачной, алкогольной, наркотической продукцией. А вот к акрании эти причины могут иметь только косвенное отношение.
Ученые установили, что к акрании приводят:
Заметьте, что большая часть причин акрании отлично диагностируется. Более того, анализ на ТОРЧ-инфекции, включающий исследования на вирусы герпеса, цитомегаловируса, краснухи и др., рекомендуется первый раз пройти ещё до беременности. Хорошо диагностируется и СПИД.
Женщины, соблюдающие рекомендации врачей, и сдавшие вовремя анализы, получают отличный шанс — избежать рисков таких патологий и следовательно ненужной травмы в виде аборта. Что же мешает так поступать остальным? Банальное невежество, лень и неразумная экономия.
Патология может наблюдаться и в том случае, если беременная женщина подвергалась значительным негативным воздействиям токсического характера: острой гипоксии (недостаток кислорода), ионизирующему лучевому воздействию, влиянию отдельных подгрупп медикаментов (при длительном приеме). Например, гарантированно приводит к развитию акрании прием хинина, гидантоина и др. препаратов с аналогичным действием. Если такие события происходили в момент зачатия и первой стадии беременности, нужно особенно тщательно обследоваться. Ведь кроме акрании эти факторы несут и другие проблемы со здоровьем.
Следует учитывать и возможность формирования акрании без четко выявленных первопричин – на фоне внутриутробных мутаций, связанных с возрастом, несовместимостью партнеров и другими причинами.
Когда и как выявляется акрания
Минздрав РФ настаивает на ранней постановке беременных на учет не зря. Многие патологии беременности выявляются именно на начальных сроках развития — уже на первом скрининговом УЗИ. И только в этот период можно прервать патологическую беременность безопасным медикаментозным методом.
В связи с вышесказанным, женщинам рекомендуется обратиться в женскую консультацию при первых же подозрениях на возможность беременности. Значительные нарушения в нервной трубке малыша проявляются как раз на начальных этапах его внутриутробного развития — патология развивается уже на 3-й неделе беременности. Нарушения отлично видны на первом плановом УЗИ, поэтому тратить время на подтверждение диагноза не придется.
Если при диагностическом УЗИ специалист отчетливо различает мозговую ткань, а основные костные ткани еще не сформированы – диагноз акрания неизбежен. В этом случае женщине рекомендуется провести аборт до 12-й недели беременности. Если патологию выявили до 6 недель, можно будет прервать беременность таблетками прямо в консультации.
Прогноз: а может все-таки оставить? Чудес не бывает!
Негативное состояние акрании плода не только несовместимо с дальнейшей полноценной жизнью, но и даже с вынашиванием беременности до 40-й недели. Патология абсолютно неизлечима. Единственный выход из ситуации – аборт по медицинским показаниям.
Где сделать экспертное УЗИ на патологии плода в СПБ? Сколько стоит?
Приглашаем беременных женщин — жительниц и гостей города в клинику Диана. В Санкт-Петербурге это один из нескольких медцентров, где можно пройти экспертное узи на отличном аппарате по низким ценам. В случае обнаружения патологий беременности, здесь же можно сделать медикаментозный аборт. Стоимость комплексной процедуры: УЗИ + осмотр + таблетки составляет 4500 рублей.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Пороки развития головного мозга
Формирование нервной системы и головного мозга, в частности, начинается уже с первых недель беременности и продолжается до ее конца. На протяжении всего срока вынашивания на организм матери и плода могут воздействовать разные неблагоприятные факторы. Под их действием возникают различные нарушения и пороки развития. Так как этот орган содержит центры, отвечающие за жизненно важные функции, то последствия такой патологии могут быть очень серьезными.
Почему возникают пороки развития головного мозга?
Причины, которые могут приводить к патологии, можно разделить на эндогенные и экзогенные. К эндогенным причинам относятся заболевания и состояния, которые развиваются внутри организма и приводят к возникновению пороков развития головного мозга. К ним относятся:
Экзогенные причины воздействуют на организм извне. К ним можно отнести неблагоприятную экологическую обстановку, вредные условия труда.
Стоит отметить, что присутствие данных факторов не означает, что у будущего ребенка обязательно возникнут пороки развития головного мозга. Большое значение имеет сила воздействия, продолжительность, состояние здоровья матери. Существуют критические периоды, во время которых плод наиболее чувствителен к действию неблагоприятных факторов. Если говорить о пороках развития, то наиболее высокий шанс их возникновения приходится на 15–20 неделю, так как именно в это время головной мозг активно развивается.
Виды пороков развития головного мозга
Существует множество подобных аномалий. Среди них встречаются как очень редкие, так и более частые заболевания. К распространенным порокам развития относятся:
Данные нарушения сопровождаются различными расстройствами психоэмоциональной сферы, речи, двигательных функций, в тяжелых случаях могут приводить к смерти. Одни расстройства хорошо поддаются коррекции, а другие остаются с пациентом на всю жизнь.
Диагностика и лечение пороков развития головного мозга
Могут применяться различные методы диагностики пороков головного мозга. Во время внутриутробного развития назначается скрининговое УЗИ (1-й триместр). Данный метод является абсолютно безопасным и для плода, и для матери и позволяет выявить тяжелые аномалии. Если в семье уже были диагностированы пороки развития головного мозга, то может быть назначена консультация генетика и генетические тесты на выявление специфичных мутаций в генах.
После рождения ребенку проводится нейросонография — ультразвуковое исследование головного мозга через большой родничок. Некоторые пороки развития заметны визуально. Отмечается деформация черепа, увеличение или уменьшение его размера, характерные черты лица. У детей в старшем возрасте для получения полной и точной информации применяются такие методы диагностики, как КТ и МРТ, назначается электроэнцефалография.
Лечение пороков зависит от симптомов, которые появились в результате аномалии. Обычно пациентам назначаются противоэпилептические препараты, проводится коррекция задержки моторного и психического развития, речи, которое осуществляется в специально организованных учебных учреждениях. При наличии показаний применяется хирургическое лечение. Такой подход позволяет устранить только проявления заболевания, а повлиять на его причину в наше время не представляется возможным. Поэтому пациенты с аномалиями головного мозга пожизненно нуждаются в контроле со стороны специалистов.
Типичные поражения нервной системы плода: корреляция между МРТ и данными УЗИ
Авторы: Heron Werner, Taisa Davaus Gasparetto, Pedro Daltro, Emerson Leandro Gasparetto, Edward Araujo Júnior
Вступление
Оценка состояния плода улучшилась за эти годы благодаря развитию инструментальных методов диагностики. Столкнувшись с более сложными диагнозами, МРТ стала широко использоваться в качестве дополнения к пренатальному УЗИ.
Поскольку показания к МРТ головного мозга плода в основном основаны на, вызывающих подозрение, результатах УЗИ, МРТ плода обычно проводится во второй половине беременности, от 18 до 20 недель.
Наиболее распространенные показания для визуализации головного мозга плода кратко обсуждаются ниже и включают анэнцефалию, вентрикуломегалию, агенезию мозолистого тела, голопрозэнцефалию, гидранэнцефалию, микроцефалию, порок Киари, инэнцефалию, порок развития Денди-Уокера и другие.
Дефекты мозга и ЦНС
Анэнцефалия
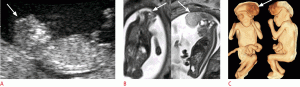
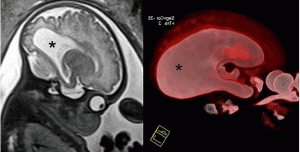
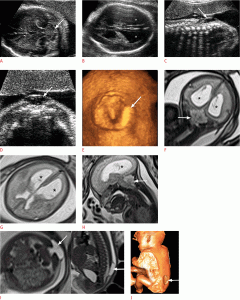
Анэнцефалия относится к дефектам заращения передней нервной трубки, с общей частотой приблизительно 1 на 1000 рождений и летальным прогнозом. Анэнцефалия характеризуется отсутствием свода черепа, что приводит к обнажению нервной ткани. Ранний диагноз может быть легко поставлен с помощью УЗИ в первом триместре (Рис. 1).
Рисунок 1: Плод в 13 недель с экзэнцефалией.
А . Сагиттальное УЗИ показывает плоскую головку (стрелка). B, C . Корональные (слева) и сагиттальные (справа) T2-взвешенные изображения (B) и 3-мерные изображения реконструкции магнитно-резонансной томографии показывают дисморфную мозговую ткань в амниотической полости (стрелки).
Вентрикуломегалия
Вентрикуломегалия является одним из наиболее частых патологических изменений головного мозга. Она связана с дисбалансом между продукцией и реабсорбцией спинномозговой жидкости, что приводит к избытку последней. В результате боковые желудочки могут демонстрировать различные степени увеличения, которые могут быть или не быть связаны с дилатацией третьего и четвертого желудочков. Термин вентрикуломегалия используется только тогда, когда ширина одного или обоих желудочков, измеренная на уровне гломуса, составляет ≥10 мм на любой стадии беременности.
В случаях обнаружения при УЗИ вентрикуломегалии, МРТ полезна для оценки паренхимы головного мозга, а также для оценки связанных пороков развития (Рис. 2).
Связи с другими аномалиями встречаются примерно в 70-85% случаев, включая миеломенингоцеле (30%) и травмы головного мозга, такие как агенезия мозолистого тела, пороки развития коры, перивентрикулярная гетеротопия, пороки развития мозжечка, перивентрикулярное повреждение белого вещества и др. Кроме того, могут наблюдаться дефекты, затрагивающие сердце, грудную клетку, почки, брюшную стенку, лицо и конечности. Тем не менее, в некоторых случаях вентрикуломегалия является единственной патологической находкой, которая называется изолированной вентрикуломегалией. В таких случаях риск развития анеуплоидии может быть выше, и необходим более конкретный анализ (Рис. 3).
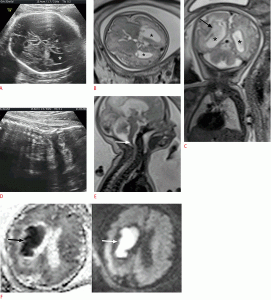
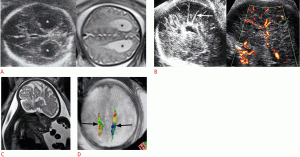
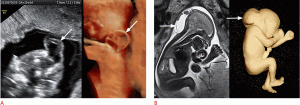
Рисунок 2: Плод с дилатацией левого желудочка в 35 недель.
А-С . Осевое УЗИ (A), аксиальная T2-взвешенная (B) и корональная T2-взвешенная (C) магнитно-резонансная томограммы показывают дилатацию левого желудочка (звездочки). В левом полушарии, близко к левому желудочку присутствует гетерогенный сигнал (C, стрелка). E . Сагиттальный T2-взвешенный снимок показывает сужение ствола мозга (стрелка). F . Взвешенное по аксиальной диффузии изображение (слева) и соответствующая карта видимых коэффициентов диффузии (справа) показывают гематому вблизи левого желудочка (стрелки).
Рисунок 3: Плод с вентрикуломегалией в 34 недели.
Сагиттальные Т2-взвешенные (слева) и 3-мерные реконструкции (справа) изображения демонстрируют увеличенный задний рог в боковых желудочках (звездочки).
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас
Агенезия мозолистого тела
Мозолистое тело – важная комиссура, соединяющая полушария головного мозга. Оно формируется от передней к задней комиссуры, за исключением рострума. Агенезия мозолистого тела может быть диагностирована с помощью УЗИ. Диагноз может быть подтвержден на основании косвенных признаков, таких как параллельность боковых желудочков, подъем третьего желудочка, дилатация затылочного рога боковых желудочков, отсутствие извилин и наличие комиссуры Пробста, которая не достигает контралатерального полушария и впоследствии изгибает, вызывая вмятины на передне-медиальной стенке лобного рога (Рис. 4). МРТ плода также может выявить другие аномалии данной системы, включая частичный агенез, дисгенез и гипоплазию. Кроме того, часто встречаются ассоциированные пороки развития с участием супратенториальных и инфратенториальных структур (в 80% случаев), и могут возникать связанные аномалии вне ЦНС, включая врожденные пороки сердца, скелетные дефекты и дефекты мочеполовой системы (в 60% случаев)
Рисунок 4: Плод с агенезией мозолистого тела в 35 недель.
A . Аксиальное УЗИ (слева) и МРТ (справа) показывают увеличенный задний рог бокового желудочка (звездочки). B . Корональная шкала серого (слева) и силовая допплерография (справа) показывают отсутствие поясной извилины и радиального расположения извилины (стрелка). C . Сагиттальная Т2-взвешенная магнитно-резонансная томография также показывает те же особенности, что и при УЗИ. D . Осевая трактография показывает комиссуры Пробста (стрелки).
Голопрозэнцефалия
Голопрозэнцефалия – это заболевание раннего происхождения, наблюдаемое даже во время органогенеза головного мозга и являющееся результатом нарушения расщепления переднего мозга. В зависимости от степени тяжести она классифицируется как алобарная, полулобарная и долобарная, с конкретными данными визуализации для каждой формы. Заболеваемость составляет примерно 1 на 10000 рождений, а прогноз алобарной и полулобарной форм – неблагоприятный.
Выживание при легких формах обычно связано с умственной отсталостью. Развитие лица связано с формированием мозга; следовательно, могут возникнуть дефекты лица, начиная от легкого гипотелоризма до циклопии. УЗИ – очень эффективный метод диагностики алобарной и полулобарной голопрозэнцефалии.
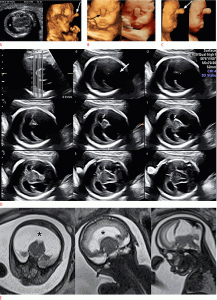
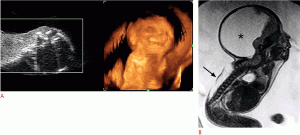
Рисунок 5: Плод в 11 недель с голопрозэнцефалией алобарной формы.
A . Аксиальное УЗИ (слева) демонстрирует слияние таламуса и желудочков (звездочка), что также показано в режиме трехмерного рендеринга (справа) с хоботком (стрелка). B . На передних изображениях трехмерного УЗИ в режимах рендеринга (слева) и HDLive (справа) лица показан хоботок (стрелка). C . Вид профиля трехмерного УЗИ в режимах рендеринга (слева) и HDLive (справа) плода показывает хоботок (стрелка). D . Серийные изображения 3D УЗИ (режим томографической ультразвуковой визуализации) показывают слияние желудочков (стрелка). Аксиальные (слева), корональные (в центре) и сагиттальные (справа) МРТ изображения, взвешенные по Т2, показывают моновентрикулу (звездочки) и слитые полушария головного мозга.
Гидроанэнцефалия
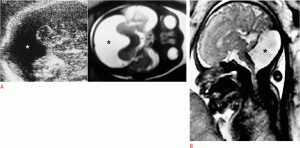
Рисунок 6: Плод с гидранэнцефалией в 22 недели.
A, B . Осевое УЗИ (A) и 3-мерное УЗИ в режиме рендеринга (B) демонстрируют гидранэнцефалию (звездочки). C . Сагиттальная Т2-взвешенная магнитно-резонансная томография показывает, что паренхима головного мозга образует тонкую полоску с гидранэнцефалией (звездочки).
Микроцефалия
Микроцефалия определяется как значительное уменьшение окружности головы ниже пятого процентиля или на два стандартных отклонения ниже среднего. Обычно она выявляется на 24 неделе, поскольку на этом сроке легче проводить дальнейшую диагностику благодаря контрасту между размером головы и телом плода. Основными причинами являются аутосомно-рецессивные или доминантные расстройства, инфекции (цитомегаловирус, токсоплазмоз, краснуха и вирус Зика), радиация, наркотики, алкоголь и гипоксия.
Рисунок 7: Микроцефалия на 35 неделе после внутриутробной инфекции вирусом Зика.
A . Аксиальное УЗИ показывает паренхиматозные кальцификации (стрелка) и дилатацию бокового желудочка (звездочка). Обратите внимание, что оценка мозга ограничена артефактом затенения окостеневшего черепа. B . Осевая Т2-взвешенная магнитно-резонансная томография показывает гладкую и тонкую кортикальную ленту (стрелка) и увеличенную желудочковую систему (звездочки). C . Сагиттальная Т2-взвешенная магнитно-резонансная томография показывает расширение желудочка (звездочка) и относительную гладкость поверхности мозга, атрофию головного мозга и неоднородную кору (стрелка).
Порок Киари
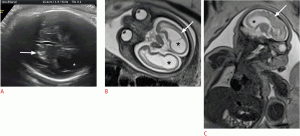
Рисунок 8: Плод с пороком Киари II в 26 недель.
A . Аксиальное УЗИ показывает признак грыжи мозжечка (стрелка). Осевое УЗИ показывает признак двусторонней депрессии лобной части черепа и расширение желудочков (звездочки). C, D . Сагиттальные (C) и аксиальные (D) сонографические изображения демонстрируют менингоцеле (стрелки). E . Менингоцеле (стрелка) следует отметить при 3-мерном УЗИ в режиме рендеринга. F. Корональная Т2-взвешенная магнитно-резонансная томография показывает небольшую заднюю ямку, вентрикуломегалию (звездочки) и облитерацию большой цистерны (стрелка). G . Осевая Т2-взвешенная магнитно-резонансная томография показывает расширение желудочка (звездочки). H. Сагиттальная Т2-взвешенная магнитно-резонансная томография показывает расширение желудочка (звездочка) и грыжу мозжечка (стрелка). I. На аксиальном (слева) и сагиттальном (справа) снимках Т2-взвешенной магнитно-резонансной томографии показано менингоцеле (стрелки). J . Трехмерная реконструкция из магнитно-резонансной томографии показывает менингоцеле (стрелка).
Существует еще одна тяжелая форма мальформации Киари, известная как тип III. Эта форма встречается редко и состоит из энцефалоцеле с грыжей содержимого задней ямки (Рис. 9) и иногда затылочной доли. Грыжа ткани всегда аномальна, с областями некроза, глиоза и фиброза.
Инэнцефалия
Инэнцефалия – это редкий порок развития нервной трубки, возникающий в начале эмбрионального развития плода (около третьей недели). Он характеризуется выраженной ретрофлексией головы из-за дефекта в затылочной области с вовлечением поражения позвонков. Изменения позвонков описываются с точки зрения неспособности визуализировать задние дуги из-за слияния с передним аспектом тела позвонка. Лицо обращено вверх, кожа покрывает области нижней челюсти и грудной клетки. Связанные аномалии присутствуют в 84% пораженных плодов, включая гидроцефалию, порок развития Денди-Уокера, энцефалоцеле, менингоцеле, диафрагмальную грыжу, омфалоцеле и аномалии сердечной и аортальной дуги. Данные, полученные при УЗИ, могут указывать на диагноз, но обычно трудно визуализировать весь позвоночник в продольной плоскости, используя эту методику, и детали мозга плода и спинного мозга могут не наблюдаться удовлетворительно. МРТ может очертить внутричерепные и интраспинальные аномалии более подробно (Рис. 10).
Рисунок 10. Плод с инэнцефалией в 28 недель.
A, B . Сагиттальное УЗИ (слева) и трехмерное УЗИ в режиме рендеринга (справа) (A) и сагиттальная Т2-взвешенная магнитно-резонансная томография (B) демонстрируют короткий шейный отдел позвоночника с выраженной ретрофлексией. Следует отметить гидроцефалию (звездочка) и дизрафизм (стрелка).
Синдром Дэнди-Уокера
Порок развития Денди-Уокера – это аномалия развития задней ямки с частотой 1 на 25 000-35 000 живорождений и небольшим преобладанием у женщин. Он характеризуется полным или частичным агенезом червей мозжечка, кистозной дилатацией четвертого желудочка и расширением задней ямки, с превосходящим смещением тенториума и слиянием венозных пазух. Из-за позднего эмбриологического развития мозжечка диагноз агенезии или частичной агенезии червей не может быть предложен до конца 19-й недели, когда черви мозжечка должны быть полностью развиты. Часто встречаются пороки развития, в том числе агенезия мозолистого тела (25%), липома мозолистого тела, порок развития извилины мозга, голопрозэнцефалия (25%), гетеротопия мозжечка (25%). Кроме того, высока частота кариотипических нарушений, в основном трисомии 18 и 13, а также триплоидии (до 40% случаев).
Рисунок 11. Плод с пороком развития Денди-Уокера в 28 недель.
A . Аксиальное УЗИ (слева) и Т2-взвешенная магнитно-резонансная томография (справа) демонстрируют увеличение задней ямки (звездочки). B . Сагиттальная Т2-взвешенная магнитно-резонансная томография показывает кисту задней ямки (звездочка).
Заключение
Диагноз аномалии головного мозга плода является критическим стрессом для родителей, и эффективное консультирование зависит от точного пренатального диагноза. Кроме того, точный диагноз антенатальных состояний важен не только для ведения затронутой беременности, но также и для будущих беременностей, чтобы помочь в выявлении наследственных заболеваний и предоставить информацию для точного дородового консультирования.