отек лица после операции на головном мозге
Отек лица после операции на головном мозге
• При большинстве краниотомии следует экстубировать пациента в сознании в конце операции.
• В некоторых клиниках всех пациентов после краниотомии но поводу опухолей отправляют в специальное отделение интенсивной терапии.
• Пациенты обычно лежат с приподнятым на 15-30° головным концом стола.
• Очень важно адекватное обезболивание, так как значительное количество пациентов испытывает умеренную или сильную боль после краниотомии, даже при правильном проведении операции.
• Необходимо быстро распознать и купировать судорожную активность. Ее распознавание в раннем послеоперационном периоде может быть довольно трудным, поэтому необходима высокая степень настороженности.
• ИВЛ в послеоперационном периоде может потребоваться пациентам с предшествующим серьезным неврологическим нарушением, особенно при пониженных рефлексах воздухоносных путей или дыхания, или же при значительном отеке мозга.
• Мониторинг ВЧД может быть показан пациентам на ИВЛ в послеоперационном периоде.
• Доза дексаметазона в послеоперационном периоде обычно снижается в течение нескольких дней после операции.
В послеоперационном периоде некоторые опухоли или их локализация вызывают определенные проблемы:
• Длительная компрессия лобных долей при удалении менингиом обонятельной борозды может вызвать послеоперационный отек. Необходимо после операции продолжить седацию и вентиляцию, хотя нет достаточных данных, что это повлияет на появление или исход осложнения.
• После резекции височных долей пациенты могут находиться в просоночном состоянии в течение нескольких дней.
• Глиомы с вызываемым опухолью отеком в некоторых случаях реагируют на резекцию развитием массивного и смертельного отека мозга в раннем послеоперационном периоде. Обычно в таких случаях потребуется проведе ние седации и вентиляции.
• У пациентов с опухолями задней черепной ямки в послеоперационном периоде может развиться значительная бульварная симптоматика, снижение защитных рефлексов верхних дыхательных путей, так что они будут неспособны самостоятельно обеспечить защиту дыхательных путей после операции.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Отек лица после операции на головном мозге
Быстро возникающий интраоперационный отек мозга создает нейроанестезиологу множество проблем. В тяжелых (экстренных) случаях может возникать опасность для жизни при острой мозговой грыже. При меньшей степени набухания, необходимо принять меры для уменьшения напряжения мозговой ткани, для улучшения хирургического доступа.
Чаще всего отек наблюдается после удаления посттравматических внутричерепных гематом, но может развиваться и при плановых операциях в результате острого кровотечения. Механизмы, лежащие в основе развития интраоперационного отека, окончательно не ясны, но доказана роль острой церебральной гиперемия или отека мозговой ткани.
Клиническая картина отека мозга во время операции. Обычно первым признаки отека замечает оперирующий хирург, но если причиной является скрытое кровотечение, возникшее пне операционного gоля, то сердечно-сосудистые изменения, такие как гипертензия или брадикардия, отек первым замечает анестезиолог.
Лечение интраоперационного отека мозга
Принципы лечения отека мозга одинаковы и при открытом и при закрытом черепе.
• Обсудить с хирургом:
— Имеется ли кровотечение или гидроцефалия?
— Где находятся хирургические ретракторы?
• Исключить нарушение венозного оттока:
— правильно ли уложена голова пациента на столе?
— не пережимаются ли вены шейным воротником или фиксатором интубационной трубки?
— также можно приподнять головной конец на 15-20°.
• Убедиться в достаточной оксигенации.
• Убедиться, что уровень РаСО2 находится в пределах 4,5-5,0 кПа:
— если это так, провести транзиторную гипервентиляцию;
— проверить газы артериальной крови.
• Минимизировать потребление кислорода мозгом:
— убедиться в адекватной миорелаксации, анальгезии и анестезии;
— болюсно ввести пропофол или тиопентал.
• Диуретики:
— маннитол 0,25-1,0 г/кг.
• Стероиды: несмотря на то, что у пациентов с ЧМТ не доказан положительный эффект от стероидов, (дополнительная) доза дексаметазона часто запрашивается хирургом во время резекции опухоли. Эффект стероидов развивается недостаточно быстро для эффективного купирования интраоперационного отека мозга.
Советы по ведению пациента с интраоперационным отеком мозга:
• Быстро развивающийся острый интраоперационный отек мозга связывают со скрытым кровотечением, пока не доказана другая причина. Терапевтические меры, направленные на снижение ВЧД, не смогут остановить кровотечение.
• Снижение САД может уменьшить церебральную гиперемию, но при этом создает дополнительный риск ишемии.
• Парциальное давление СО2 в конце выдоха не может использоваться для оценки его содержания в артериальной крови. При остром отеке мозга всегда проводят анализ газов артериальной крови.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
NSICU.RU neurosurgical intensive care unit
сайт отделения реанимации НИИ им Н.Н. Бурденко
Курсы повышения квалификации
Внутричерепная гипертензия
Асинхронии и графика ИВЛ
Водно-электролитные
нарушения
в нейрореанимации
Книга «Основы ИВЛ»
Рекомендации
по интенсивной терапии
у пациентов
с нейрохирургической патологией
Статьи → Нетипичное течение отека мозга, развившегося после удаления опухоли базальной локализации (наблюдение)
После удаления опухолей головного мозга может развиваться отек-набухание мозга иувеличиваться внутричерепное давление (ВЧД). Одной из вероятных и наименее изученныхпричин этого является нарушение венозного оттока. Тяжесть клинических проявлений иисходы венозной дисциркуляции значительно варьируют от головной боли и тошноты докоматозного состояния и летального исхода [14,17,22,26]. Вариабельность клиническойкартины определяется количеством сегментов венозной системы, в которых происходитнарушение оттока. Это было показано в эксперименте Fries G с соавторами [14], когдасвиньям последовательно производили окклюзию верхнего сагиттального синуса, мостиковыхи корковых вен, оценивая при этом клиническое состояние животных, измеряя ВЧД исодержание воды в ткани мозга. Было установлено, что выраженный отек мозга,внутричерепная гипертензия (ВЧГ), разрушение гематоэнцефалического барьера, а затем иартериальная гипоперфузия, приводящая к инфаркту мозга, развивалась только приодновременной окклюзии синуса, мостиковых и корковых вен, когда прекращался иретроградный, и коллатеральный венозный кровоток [1,14]. В то же время установлено, чтонаиболее выраженный неврологический дефицит возникает при нарушении оттока крови поглубоким и парасагиттальным венам или при заинтересованности большого количества венсильвиевой группы [24].
Общепринятых протоколов коррекции ВЧГ, развившейся вследствие нарушения венозногооттока, на сегодня нет. Мы приводим клиническое наблюдение пациентки с менингиомойкрыла основной кости, у которой в раннем послеоперационном периоде остро развилосьнарушение венозного оттока и устойчивая ВЧГ.
Клиническое наблюдение.
Была выполнена операция – субтотальное удаление менингиомы медиальных отделов основаниясредней черепной ямки слева птериональным доступом. Кавернозный синус былинфильтрирован опухолью. Эта часть опухоли не удалялась. Интраоперационно быликоагулированы две враставшие в капсулу опухоли крупные вены сильвиевой группы.
Кровопотеря не превысила 700 мл и была адекватно восполнена.
Пробуждение из наркозного сна было в обычные сроки. Нарастания общемозговой и очаговойневрологической симптоматики по сравнению с дооперационным уровнем не отмечалось.
Пациентка экстубирована через 2 часа после операции. Гемодинамика была стабильной.
Гомеостатические показатели были в пределах нормы.
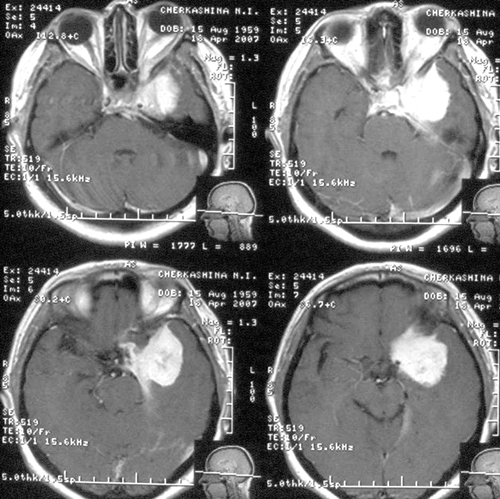
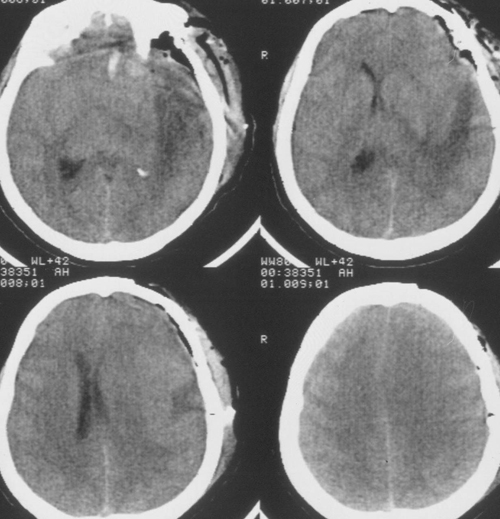
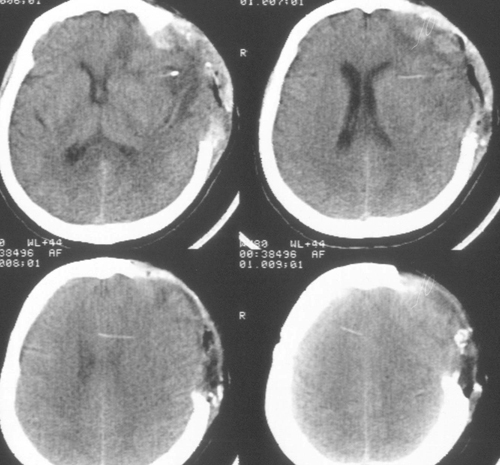
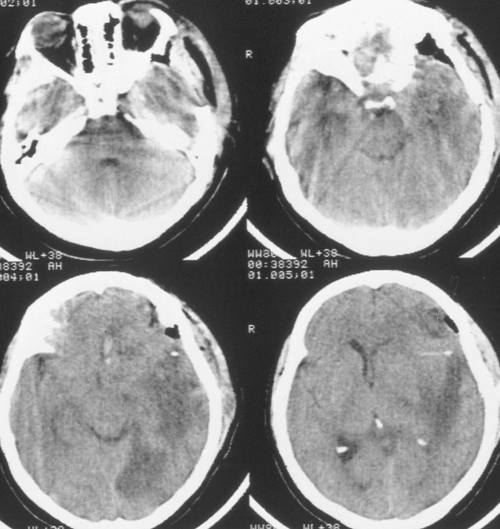
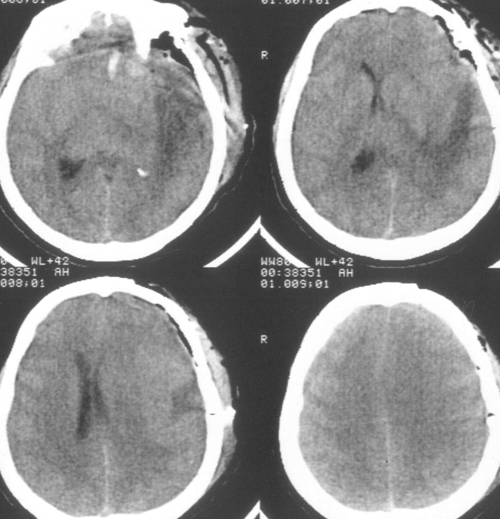
Состояние резко ухудшилось через 12 часов после операции. Развилось коматозноесостояние и правосторонний гемипарез (3 – 4 балла). В связи с дыхательнойнедостаточностью больная была интубирована, начата ИВЛ в режиме SIMV+PS. ПриКТ-исследовании головного мозга был выявлен преимущественно левополушарный отек,массивный очаг пониженной плотности, располагавшийся в лобно-теменно-височной областислева, отмечено смещение срединных структур слева направо на 9 мм. Базальные цистерныне визуализировались, желудочковая система была компремирована (Рис. 2). Притранскраниальной допплерографии линейная скорость кровотока была в пределах нормы. Установлен субдуральный/паренхиматозный датчик ВЧД (Codman, USA). Выявлена выраженнаяВЧГ (ВЧД 35 – 45 мм.рт.ст.).
Для коррекции ВЧГ использовались опции протокола лечения пациентов с черепно-мозговойтравмой, поскольку общепринятых протоколов коррекции ВЧГ при нарушении венозного оттоканет. Головной конец кровати был приподнят на 30º. Начата умеренная гипервентиляция,седация пропофолом (45 мкг/кг/мин), аналгезия фентанилом (0,02 мкг/кг/мин) имиорелаксация пипекуронием (0,5 мкг/кг/мин). Эти мероприятия были неэффективны – ВЧД оставалось на уровне 30 – 35 мм.рт.ст. через 20 минут после начала терапии. После этогобыла использована осмотерапия маннитолом (до 1,5 г/кг). ВЧД через 10 минут снизилось до20 – 25 мм.рт.ст., однако, через 30 мин вновь развилась выраженная ВЧГ (до 40мм.рт.ст.). Повторная инфузия маннитола оказалась неэффективной.
Было принято решение о проведении умеренной гипотермии. Индукция гипотермии началасьспустя час после ухудшения состояния. Использовалось наружное охлаждение и внутривенноевведение охлажденного физиологического раствора в дозе 20 мл/кг. Температура 33º С быладостигнута через два часа после индукции. ВЧД эффективно стабилизировалось на уровне 10– 12 мм.рт.ст. При гипотермии развились гипокалиемия (3,1 – 3,3 ммоль/л) игипомагниемия (0,39 – 0,41 ммоль/л), которые были эффективно корригированы применениемпрепаратов калия и магния. В качестве профилактики развития гипокоагуляции, учитываяранний послеоперационный период и эффекты гипотермии, проводилась плазмотрансфузия вдозе 15 мл/кг. При этом протромбиновый индекс был в пределах 75 – 85%, активированноечастично тромбопластиновое время – 28 – 33 секунды, фибриноген – 3,4 – 3,9 г/л.
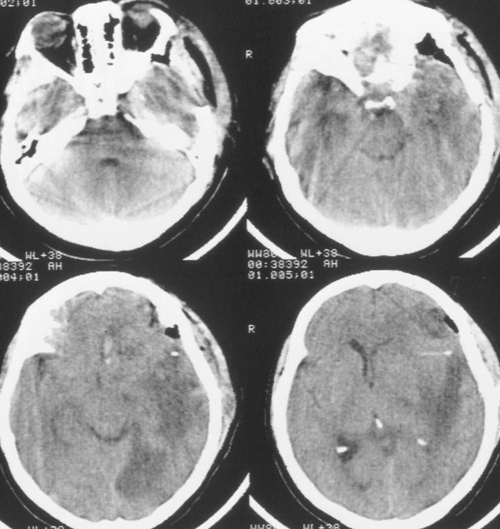
Температура тела 33ºС поддерживалась в течение 24 часов. Перед началом согревания быловыполнено контрольное КТ-исследование головного мозга, выявившее положительную динамикув виде появления базальных цистерн и уменьшения смещения срединных структур вправо до 5мм. Однако сохранялся отек мозга и очаг пониженной плотности в левом полушарии (Рис 3).
При достижении 35ºС (через 10 часов после начала согревания) появилась отчетливаятенденция к ВЧГ, поэтому темп согревания был снижен до ≈ 0,05 градуса в час. Внеседации больная выполняла простые инструкции, правосторонний гемипарез регрессировал.
Таким образом, уже на этом этапе были выявлены положительные эффекты гипотермии в видерегресса общемозговой и очаговой неврологической симптоматики.
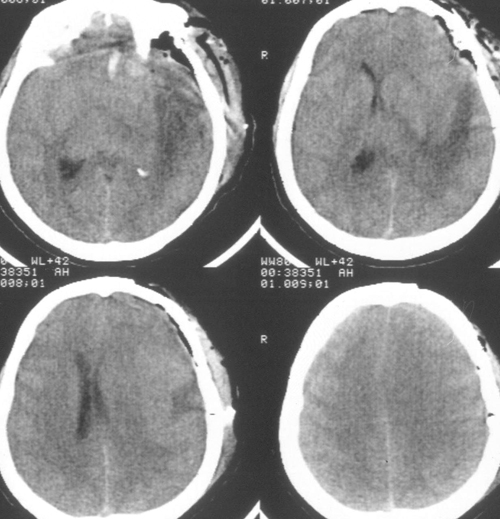
Седация продолжалась еще в течение 2 суток после выполнения наружной декомпрессии, амониторинг ВЧД – в течение 5 суток. В течение этого периода эпизодов внутричерепнойгипертензии не было. При КТ-исследовании была выявлена положительная динамика (Рисунок4). Больная была в сознании, но дезориентирована в месте, времени, личной ситуации.
Движения выявлялись во всех конечностях, без отчетливой ассиметрии. ИВЛ прекращеначерез 6 суток после декомпрессивной трепанации, а еще через 5 суток больная переведенаиз реанимации в нейрохирургическое отделение.
Спустя 1,5 месяца состояние пациентки было стабильным. Выявлялся корсаковский синдром.
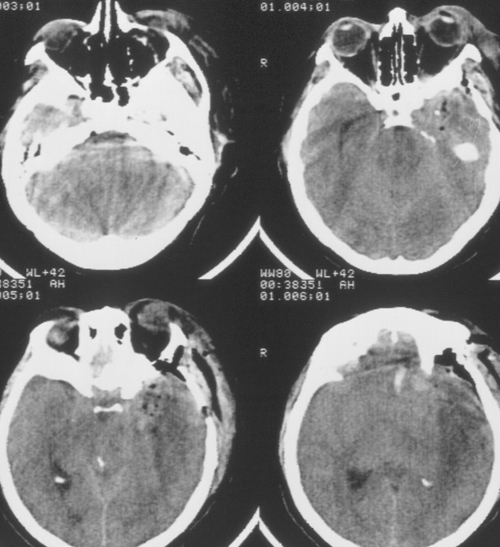
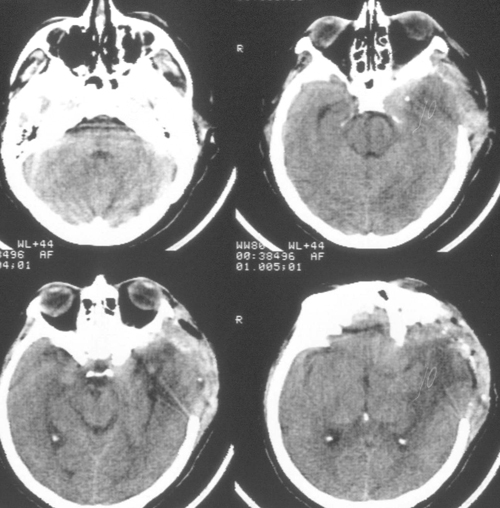
Речевых и двигательных нарушений не было. Было выполнено МРТ-исследование головногомозга с венографией, и в режиме диффузии (Рис 5), при котором выявлено отсутствиекровотока по поперечному и сигмовидному синуса слева. Кроме этого, диагностированобширный очаг церебромаляции лобно-височной области базальной локализации слева,который визуализировался и при КТ-исследовании в остром периоде, как очаг пониженнойплотности.
Через 2,5 месяца у больной развилась гидроцефалия, которая явилась показанием длявыполнения люмбоперитонеального шунтирования. Через 4 месяца больная выписана изИнститута в стабильном состоянии. Больная могла обслуживать себя самостоятельно.
Выраженность корсаковского синдрома уменьшилась. Через 6 месяцев после выпискипланируется повторная госпитализация пациентки для выполнения пластики костногодефекта. Дифференциальный диагноз при ухудшении состояния пациентки проводился междуартериальной ишемией и нарушением венозного оттока. Для нарушения венозного характерно:- отсутствие пробуждения из наркозного сна или ухудшение состояния через несколькочасов после операции [17];- при КТ-исследовании возможна визуализация очага пониженной плотности в первые суткипосле операции вследствие гидростатического отека [2];- интраоперационные данные о повреждении вен или синусов;- скорость кровотока при транскраниальной допплерографии остается нормальной илиснижается [4,29,30,33].- при МРТ-венографии выявляются измененные параметры [2]. Однако выполнение МРТ-исследования в остром периоде при наличии выраженной ВЧГ чревато развитием жизненноугрожающих осложнений.
Итак, дифференциальная диагностика позволила заподозрить у пациентки наличие нарушениявенозного оттока. Патогенез развившегося состояния можно представить следующим образом.
Интраоперационная окклюзия вен сильвиевой группы, включенных в опухоль, привела клокальной венозной дисциркуляции. Отсутствие кровотока по поперечному, сигмовидномусинусу (возможно, врожденное) и кавернозному синусу (инфильтрация опухолью)ограничивало компенсаторные возможности коллатерального перераспределения венозногооттока. Это привело к постепенному, в течение 10 – 12 часов после операции, наростаниюотека мозга, что, в свою очередь, вызвало дисциркуляцию в системе глубоких вен мозга.
Это явилось причиной острого ухудшения через 12 часов после операции с развитиемкоматозного состояния, вследствие выраженного отека мозга и его дислокации.
В настоящий момент отсутствует протокол коррекции ВЧГ при нарушении венозного оттока.
При неэффективности перечисленных опций для снижения ВЧД показано применениеагрессивных методов: барбитуровая кома, наружная декомпрессия или умеренная гипотермия.
Барбитураты не использовались, поскольку, из отчетов организации «Кохрановскоесотрудничество», специализирующейся на систематизации и анализе результатовисследований с использованием принципов доказательной медицины, следует, что: «нетдоказательств того, что терапия барбитуратами у пациентов с тяжелой черепно-мозговойтравмой улучшает исходы. Барбитураты вызывают артериальную гипотензию у каждогочетвертого пациента. Гипотензивный эффект барбитуратов будет нивелировать положительноевлияние снижения ВЧД на церебральное перфузионное давление…» [28].
Наружная декомпрессивная трепанация не была использована на этом этапе, поскольку, поданным Greenberg M.S, при нарушении венозного оттока вследствие венозных тромбозов онаприводит к снижению ВЧД, но не улучшает исходов заболевания [17]. При наружнойдекомпрессии изменяются интракраниальные соотношения, меняется ликвородинамика,повышается риск кровоизлияния в остатки опухоли или очаг ишемии при его наличии.
Известно, что при выраженном отеке мозга после декомпрессии может развиваться ущемлениеткани мозга в костном дефекте с развитием ишемии и вторичным нарушением венозногооттока на этом участке [11,27].
В приведенном наблюдении гипотермия во время ее проведения, во-первых, эффективностабилизировала ВЧД, во-вторых, позволила защитить мозг от ишемии. В отличие отартериальной ишемии, развивающейся, например, вследствие клипирования артерии, принарушении венозного оттока ишемия развивается позднее. Вначале появляется выраженныйгидростатический отек мозга. Именно этим манифестировало ухудшение состояния вприведенном наблюдении. Если коллатеральный или ретроградный венозный кровотокневозможен, то остро развивается несовместимый с жизнью отек мозга. При сохранностиколлатерального или ретроградного венозного кровотока, когда возможно егокомпенсаторное перераспределение, выраженность отека будет значительно варьировать[14]. При сохраняющемся нарушении оттока будут формироваться участки мозга, к которымне будет поступать адекватный объем артериальной крови. Вследствие этого разовьетсяишемия. Итак, при венозном инфаркте вначале развивается гидростатический отек, а затем– ишемия и ишемический отек. При артериальном инфаркте вначале развивается ишемия, азатем – отек. Поскольку в приведенном наблюдении при достижении нормотермии был регрессправостороннего гемипареза и восстановление сознания, а в дальнейшем не былодвигательных нарушений, то гипотермия, вероятно, имела церебропротективный эффект. Кроме этого, проведенная гипотермия обеспечила адекватные условия для выполнения впоследующем наружной декомпрессии.
Гипотермия является агрессивным методом коррекции ВЧГ. Наиболее часто описываемыми влитературе осложнениями являются гипокоагуляция [8,35], водно-электролитные нарушения[21], гемодинамические расстройства [12,34] и инфекционно-воспалительные осложнения[8,34]. Наиболее грозными проявлениями гипокоагуляции являются интракраниальныекровоизлияния. Это обусловило профилактическое использование свежезамороженной плазмы вприведенном наблюдении. Водно-электролитные нарушения при гипотермии проявляютсягипокалиемией и гипомагниемией [21]. Гемодинамические расстройства проявляются обычносинусовой брадикардией. Описаны более опасные нарушения ритма – асистолия и фибрилляцияжелудочков, однако, они развиваются или при температуре менее 28ºС или при длительностигипотермии более 48 часов [8,12,34]. Развившиеся в приведенном наблюдении гипокалиемия,гипомагниемия и гемодинамически незначимая брадикардия не угрожали витальным функциям ибыли корригированы незамедлительно при их развитии. Таким образом, умеренная гипотермияпоказала себя относительно безопасным методом контроля над ВЧД.
Период согревания является важным этапом в проведении гипотермии. В нашем наблюдениипри согревании появилась тенденция к повышению ВЧД. Это согласуется с данными рядаавторов. Так, Schwab S с соавторами показали, что согревание – это период высокогориска развития повторной и устойчивой ВЧГ, которая может приводить к летальному исходу[31,32]. Авторы доказали, что продолжительность согревания, превышающая 16 часов,достоверно уменьшает летальность. Поэтому скорость согревания в нашем наблюдениисоставила ≈ 0,05º в час. Не смотря на это, постепенно развилась устойчивая ВЧГ, чтостало показанием к выполнению наружной декомпрессивной трепанации с пластикой твердоймозговой оболочки. Выбранная тактика позволила не допустить усиления дислокации мозга исохранить структурность паренхимы мозга к моменту декомпрессии.
Данные литературы и наше наблюдение свидетельствуют о том, что гипотермия за счетсвоего церебропротективного эффекта, позволяет уменьшить зону уже сформировавшегосяишемического очага и не допустить дальнейшего ишемического повреждения. Однако в периодсогревания сохраняется риск развития повторной резистентной ВЧГ. В этих условияхнеобходимо выполнять наружную декомпрессию с пластикой твердой мозговой оболочки.
Гипотермия в этом случае будет создавать более благоприятные условия для выполненияоперации.
В заключение необходимо сказать, что у пациентов с опухолями базальной локализации враннем послеоперационном периоде возможно развитие отека мозга вследствие нарушениявенозного оттока. При этом стремительно развивается устойчивая ВЧГ. Дифференцироватьнарушение венозного оттока от других возможных причин развития отека мозга в остромпериоде достаточно сложно. Однако это состояние всегда необходимо рассматривать вкачестве возможной причины развития устойчивой ВЧГ. Умеренная гипотермия являетсяэффективным и безопасным методом коррекции отека мозга и ВЧГ при нарушении венозногооттока. Внутричерепная гипертензия, развившаяся на этапе согревания, являетсяпоказанием к выполнению наружной декомпрессии. И, конечно, необходимы дальнейшиеисследования в этом интересном и перспективном направлении.
Оперативное лечение опухоли мозга
Опухоли головного мозга – опасные заболевания, которые вызывают тяжелые неврологические нарушения и часто заканчиваются летально. Новообразования центральной нервной системы лечат различными способами, в том числе с использованием нейрохирургии. Своевременно проведенная качественная.
В настоящее время, в связи со сложностями, связанными с организацией лечения в Турции, Швейцарии, Южной Корее и Индии, мы приостановили обработку заявок по этим направлениям.
Если вас интересует организация лечения в Германии, оставьте, пожалуйста, заявку, и наши специалисты свяжутся с вами в ближайшее время.
Опухоли головного мозга – опасные заболевания, которые вызывают тяжелые неврологические нарушения и часто заканчиваются летально. Новообразования центральной нервной системы лечат различными способами, в том числе с использованием нейрохирургии. Своевременно проведенная качественная операция в хорошей клинике часто позволяет предотвратить необратимые последствия опухоли головного мозга.
Нейрохирургические вмешательства очень сложные. Они требуют дорогостоящего оборудования и наличия квалифицированных опытных врачей. Такие операции с успехом проводятся в Германии.
В эту страну едут лечиться, потому что проводимые здесь хирургические вмешательства:
В Германии хирургию дополняют другими методами лечения, что позволяет добиваться больших успехов. После операции пациенты могут пройти курс реабилитации. В результате они могут не только вылечиться от рака мозга, но и сохранить высокое качество жизни, работоспособность или способность к самообслуживанию.
Содержание
Показания к операции
В большинстве случаев при опухолях мозга хирургическое вмешательство остается основным методом лечения. На химиотерапию большинство новообразований реагируют слабо. К тому же, многие препараты не проникают через гематоэнцефалический барьер. Лучевая же терапия не обеспечивает радикального лечения и без удаления опухоли рецидив заболевания – лишь вопрос времени.
Абсолютные показания к проведению экстренных операций:
Остальным пациентам хирургические вмешательства проводятся в плановом порядке. Во многих случаях такое лечение позволяет предотвратить тяжелые последствия опухоли мозга.
Все операции делятся на радикальные и паллиативные. Радикальные ставят своей целью излечение больного или достижение как можно более долгой ремиссии. Паллиативные же проводятся с целью устранения некоторых синдромов, спровоцированных онкологическим образованием. При этом они не влияют на продолжительность жизни и не ставят своей целью излечение пациента.
Примером таких операций могут служить:
Чтобы провести радикальную операцию, хирург должен иметь достаточный обзор, и новообразование не должно располагаться слишком глубоко. Иначе к нему нельзя будет добраться щадящим доступом.
Радикальная операция по удалению опухоли головного мозга может быть:
Тотальные и субтотальные операции возможны при расположении новообразования вне мозга. Это невриномы, менингиомы, аденомы гипофиза, некоторые глиомы. В последние годы в развитых странах радикальные операции проводятся все более успешно.
Благодаря микроскопической нейрохирургии стало возможным препарирование нервов и сосудов, расположенных внутри опухоли, или отделение опухолевой ткани от жизненно важных структур центральной нервной системы.
Особенности нейрохирургических вмешательств при онкологических образованиях ЦНС
Иногда облучение проводится перед операцией по удалению опухоли мозга. Чаще всего – при распространении рака на лицевую часть черепа и в придаточные пазухи. После облучения новообразование уменьшается в размерах. Поэтому хирургическое вмешательство может стать более эффективным.
Как удаляют опухоль головного мозга
Чаще всего используется один из двух операционных доступов:
В первом случае, который применяется чаще, врач выпиливает фрагмент черепа, а после операции устанавливает его на место. А при краниоэктомии доктор попросту удаляет фрагмент кости. Дефект закрывают трансплантатом или синтетическими материалами.
По возможности во время операции по удалению опухоли головного мозга стараются не разрезать мозговую ткань. Но иногда этого избежать невозможно. При локализации рака внутри мозга или желудочков разрезы осуществляются в немых зонах. В том числе в случаях, когда это приводит к увеличению длины разреза.
Сколько длится операция по удалению опухоли головного мозга, зависит от вида проводимого хирургического вмешательства и особенностей клинической ситуации. Она может длиться меньше 1 часа. В иных случаях – продолжается несколько часов.
Минимально инвазивные операции
Некоторые хирургические операции не требуют проведения разрезов в области волосистой части головы. При новообразованиях гипофиза (обычно это аденомы) вмешательство часто осуществляется с доступом через нос. Их также могут проводить при расположении рака у основания черепа и при краниофарингиомах.
Такой доступ называется трансназосфеноидальным. Это эндоскопические операции. Они возможны при локализации онкологического образования в зоне турецкого седла (часть клиновидной кости).
Проходит операция по удалению опухоли мозга трансназосфеноидальным доступом следующим образом: через нос вводятся инструменты, и осуществляется трепанация вначале нижней, а затем верхней стенки основной пазухи. Верхняя стенка как раз и образует турецкое седло. Поэтому доктор сразу же получает доступ к гипофизу и имеет возможность провести удаление опухоли мозга. Реже используется доступ через ротоглотку. Он называется транскливальным. Таким способом удаляют менингиомы и хордомы. Иногда применяется транслабиринтный доступ. Таким способом проводится операция по удалению опухоли мозга при интраканальной невриноме восьмого черепного нерва.
Неоперабельная опухоль головного мозга 4 стадии – что это?
Иногда у пациента диагностируется неоперабельная опухоль головного мозга. Это означает, что оперировать ее нельзя. Причин тому может быть несколько.
В основном от удаления опухолей головного мозга отказываются, если:
Кроме того, при некоторых гистологических типах опухолей головного мозга операция не улучшает прогноз. Поэтому от нее отказываются в пользу лучевой терапии и радиохирургии. Например, хирургическое лечение малоэффективно при лимфомах и герминомах.
Кроме того, неоперабельная опухоль мозга может определяться состоянием пациента. Операций не делают тяжелобольным или находящимся в терминальной стадии опухолевого процесса. Если новообразование в мозге – это метастаз, то человека не оперируют, если метастатические очаги обнаруживаются также в других внутренних органах.
Операцию стараются не проводить, если предполагается, что другие методы лечения способны обеспечить такой же эффект. Потому что хирургическое лечение требует длительной реабилитации и несет в себе большие риски, чем лучевая терапия, химиотерапия или радиохирургические методики лечения онкологических образований мозга.
После операции
Сколько длится реабилитация после удаления опухоли головного мозга, зависит от вида проведенной операции и состояния пациента. В раннем послеоперационном периоде в клиниках Германии пациентам обеспечивается качественный уход. Человек выполняет специальные упражнения лежа, чтобы улучшить кровоток в тканях. Ходить он начинает как можно раньше. Питается пациент часто через назогастральный зонд.
Реабилитация после удаления опухоли головного мозга трансназосфеноидальным доступом обычно короткая. Пациента даже не переводят в палату интенсивной терапии. После пробуждения от наркоза он находится в общей палате. На следующий день больной может ходить, а через неделю его выписывают из стационара.
Если используется транскраниальный доступ, раннее послеоперационное восстановление длится дольше. Человек минимум 1 сутки проводит в палате интенсивной терапии. Затем он еще около 10 дней находится в стационаре.
Удаление опухоли головного мозга последствия может иметь достаточно тяжелые. Особенно если объем удаленного новообразования был большим, и если проводились разрезы мозговой ткани в зонах функциональной активности. Поэтому, чтобы устранить последствия удаления опухоли головного мозга, требуется дальнейшее послеоперационное восстановление после выписки из стационара. Чем раньше оно начато, тем лучше будут результаты.
Основные цели реабилитации после операции по удалению опухоли головного мозга:
Последствия после удаления опухоли головного мозга могут быть самыми разными. Это нарушение подвижности человека, изменение его психологического профиля, ухудшение функции органов чувств (слух, зрение). Иногда после лечения человек не может читать, разговаривать или осуществлять точные движения пальцами. Все зависит от того, где располагалась опухоль, и какие участки мозга подвергались воздействию.
В Германии достигаются хорошие результаты реабилитации после нейрохирургического вмешательства. Они позволяют устранить или уменьшить большинство негативных последствий операций по удалению опухоли головного мозга.
В реабилитационном процессе принимают участие сразу несколько специалистов, в числе которых:
Реабилитологи работают не только с пациентом, но и с членами его семьи. В течение нескольких месяцев обычно происходит адаптация к новым условиям жизни, а утраченные функции мозга восстанавливаются либо полностью, либо частично.
Сколько живут после операции при опухоли головного мозга, зависит от ее гистологического типа, а также от того, полностью ли она была удалена. При наиболее злокачественных новообразованиях продолжительность жизни может составлять лишь 1-2 года. При доброкачественных онкологических образованиях возможно полное излечение без каких-либо последствий и без снижения продолжительности жизни.
Клиники и стоимость нейрохирургического вмешательства при различных опухолях
Большинство пациентов интересуются, сколько стоит операция при опухоли головного мозга. Понятно, что здоровье важнее денег. Но дело не в экономии, а в том, какие методы лечения может позволить себе человек, исходя из его финансовых возможностей.
Люди с достатком выше среднего всегда предпочитают лечиться за границей. Потому что нейрохирургические операции очень сложные. Они должны проводиться в лучших клиниках мира, если вы хотите получить хороший результат, высокую продолжительность жизни после операции и минимум неврологических последствий.
При проведении операции по удалению опухоли головного мозга стоимость зависит от того, какое вмешательство выполняется:
Это может быть дороже, чем в лечебных учреждениях развивающихся стран. Несмотря на это, большинство людей предпочитают оперироваться в Германии, если они имеют для этого необходимые средства, потому что от качества операции зависит их жизнь.
Ведущие клиники, которые проводят операции при опухолях головного мозга:
Организация нейрохирургических вмешательств в Германии
На сайте Booking Health вы можете посмотреть, сколько стоит операция по удалению опухоли мозга в разных клиниках. Представленная информация является актуальной на сегодняшний день. Мы имеем прямые контракты со всеми немецкими крупными медицинскими учреждениями. Поэтому вы можете постоянно видеть те программы и цены, которые предлагаются в настоящее время.
Компания Booking Health готова оказать вам помощь в организации поездки на лечение за границу. Мы предоставим вам полный пакет необходимых услуг: помощь в оформлении документов, устный и письменный перевод, бронирование билетов, трансфер из аэропорта в клинику и т.д. Кроме того, благодаря нашим услугам стоимость операции по удалению опухоли головного мозга будет ниже на 30-40%.
Чтобы воспользоваться услугами Booking Health, оставьте заявку на сайте. Мы перезвоним в ближайшее время и поможем определиться с клиникой.