Гиперхолестеринемия к чему приводит
Гиперхолестеринемия
Гиперхолестеринемия — это повышенный уровень содержания в крови холестерина. По сути, это нарушение не является отдельным заболеванием, а служит одной из основных причин развития атеросклероза, повышая риск возникновения патологий сердечно-сосудистой системы.
Наши врачи
В чем причина гиперхолестеринемии?
Наиболее частая причина повышения уровня холестерина – избыточное питание, малоподвижный образ жизни. Современный человек слишком мало тратит калорий, при «полноценном» питании. Определенную роль играет наследственная предрасположенность.
Гиперхолестеринемия может возникать и на фоне приема некоторых групп фармакологических препаратов.
К чему может приводить гиперхолестеринемия?
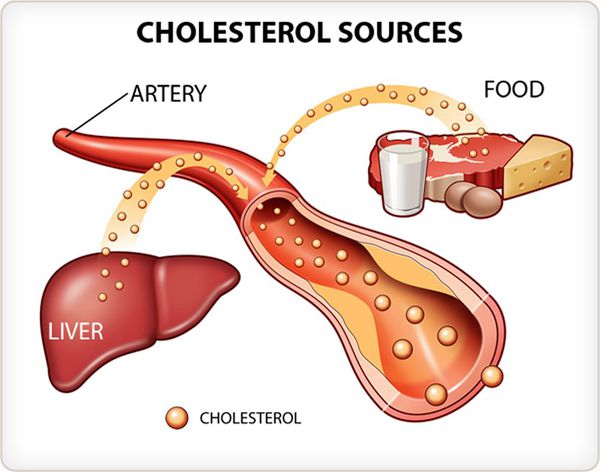
В первую очередь, повышенный холестерин является главным фактором развития атеросклероза. Его отложения на стенках сосудов с образованием атеросклеротических бляшек несут непосредственную угрозу всем органам и системам пациента.
Во-первых, сужается сам просвет сосуда, а значит, он начинает пропускать все меньшее количество крови, вызывая ишемию (кислородное голодание) тех органов, которые он кровоснабжает. Поражаются в первую очередь сердце, почки и головной мозг. Диаметр сосудов, кровоснабжающих эти органы, сужается из-за наличия атеросклеротических бляшек, вызывая ишемию. При тяжелом поражении артерий ног развивается хроническая недостаточность кровоснабжения, которая может приводить к появлению очагов некроза и изъязвлению тканей.
Гиперхолестеринемия приводит к образованию бляшек в стенке наиболее крупного сосуда в нашем теле – аорты, приводят к потере ее упругости и толщины. В результате стенка под давлением крови растягивается и возникает аневризма аорты. А она в свою очередь может приводить к расслоению или разрыву, что является крайне опасным состоянием для жизни пациента.
Как диагностируется гиперхолестеринемия?
Для исследования содержания холестерина специалисты клиники ЦЭЛТ используют самые современные лабораторные комплексы. Они позволяют с высокой точностью определять и общее количество жиров, и их распределение по видам и фракциям.
Как лечить гиперхолестеринемию?
Пациенту обязательно назначается диета с пониженным содержанием жиров и углеводов. В качестве медикаментозной терапии врачи клиники ЦЭЛТ применяют широкий спектр гиполипидемических (снижающих уровень жиров-липидов) средств. Их назначение, а также схема применения подбирается индивидуально и зависит от результатов обследования каждого конкретного больного.
Гиперхолестеринемия к чему приводит
В норме холестерин обеспечивает стабильность мембран клеток, участвует в синтезе витаминов, желчных кислот, гормонов. Если его уровень высок, особенно это касается липопротеидов низкой плотности, он откладывается в стенках сосудов, что влечет за собой повышенный риск развития тяжелых сердечно-сосудистых катастроф.
Почему происходит нарушение обмена липидов
Причины, которые способствуют развитию гиперхолестеринемии (нарушению обмена липидов в организме человека, что приводит к повышению уровня холестерина в крови), условно можно разделить на первичные и вторичные. В первом случае, речь идет о наследственных (семейных) формах.
Андрей Пристром, заведующий кафедрой кардиологии и ревматологии БелМАПО, д.м.н., профессор. Андрей Пристром, заведующий кафедрой кардиологии и ревматологии БелМАПО, д.м.н., профессор:
При семейной форме гиперхолестеринемии на генетическом уровне происходит нарушение обменных процессов синтеза холестерина. Такие формы встречаются довольно редко. Однако они могут привести к развитию сердечно-сосудистых катастроф уже в молодом и даже детском возрасте. Нередки случаи, когда диагноз наследственной формы устанавливается после того или иного уже случившегося сердечно-сосудистого события.
Различают две формы семейной гиперхолестеринемии: гомозиготную и гетерозиготную.
Гетерозиготная форма встречается чаще, но прогноз более благоприятный по сравнению с гомозиготной дислипидемией.
Андрей Пристром:
Если говорить о гетерозиготных дислипидемиях, то средний возраст, когда развивается первая сердечно-сосудистая катастрофа, приходится в среднем на 35 лет. Это молодые и трудоспособные люди, которые внешне могут казаться абсолютно здоровыми. Для сравнения: обычно атеросклеротическое осложнение в среднем формируется к 55 годам, то есть разница в сроках развития неблагоприятных событий – 20 лет.
Среди вторичных причин можно выделить следующие:
Помимо этого, есть ряд факторов риска, которые могут способствовать развитию гиперхолестеринемии. Это курение (чем раньше человек начинает курить, тем быстрее происходят патологические изменения), избыточное потребление продуктов богатых животными и рафинированными жирами, лишний вес и ожирение, низкая физическая активность.
Диагностика гиперхолестеринемии
Как таковых специфических жалоб при повышенном уровне холестерина нет. Основным методом диагностики является липидограмма (определяется общий холестерин, холестерин липопротеидов высокой и низкой плотности, триглецириды). Акцент – на уровень холестерина низкой плотности (ХС- ЛПНП).
У практически здорового человека этот показатель не должен превышать 3 ммоль/л. Для подтверждения диагноза липидограмма выполняется как минимум два раза в период от одной до нескольких недель.
В случае наследственной формы показатель уровня ХС-ЛПНП, как правило, выше 5 ммоль/л.
Важное значение имеют клинические проявления:
Андрей Пристром:
Если уровень ХС-ЛПНП выше 5 ммоль/л, есть клинические проявления – высока вероятность наследственной формы. В этом случае имеют значение родственные связи, в частности, выявление сердечно-сосудистых проблем у лиц первой линии родства: отец, мать, брат, сестра. Наследственные формы наиболее потенциально опасные. Если установлена семейная форма гиперхолестеринемии, такие пациенты автоматически относятся к группе высокого сердечно-сосудистого риска. А если в анамнезе пациента уже была сердечно-сосудистая катастрофа, то риск повышается до очень высокого.
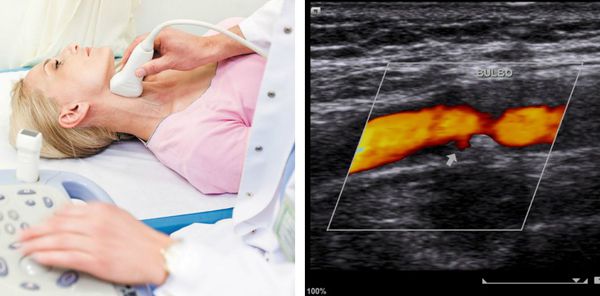
Помимо липидограммы, у людей с выраженным нарушением липидного профиля рекомендуется выполнять также УЗИ брахиоцефальных артерий. Такое исследование проводится для выявления атеросклеротических бляшек (отложений в стенках сосудов, которые вызывает повышенный уровень ХС- ЛПНП), оценки ее локализации и состояния, изменения диаметра и просвета сосуда. Атеросклероз, развивающийся на фоне нарушения липидного обмена, системный процесс. Поэтому, образовавшиеся изменения в брахиоцефальных артериях, будут и в других сосудах.
Профилактика сердечно-сосудистых заболеваний
При гиперхолестеринемии остро стоит вопрос о недопущении развития сердечно-сосудистых катастроф. Решающее значение имеют показатели холестерина низкой плотности.
Андрей Пристром:
Существует четкая связь между уровнем ХС-ЛПНП и сердечно-сосудистыми осложнениями: чем меньше данный показатель, тем ниже количество сердечно-сосудистых катастроф. Ключевой величиной для большинства пациентов является ХС-ЛПНП – 1,4 ммоль/л. Поэтому нужно добиваться показателей ниже этой цифры. Почему так? Исследования показали, что при таком уровне холестерина идет стабилизация процессов в атеросклеротической бляшке. Самое главное – она перестает увеличиваться и расти, становится стабильной, что, в свою очередь, предотвращает развитие острых сосудистых неблагоприятных событий.
Вероятность развития сердечно-сосудистых катастроф определяется по шкале SCORE (шкала сердечно-сосудистого риска). При 5 и более баллах она считается высокой.
Целевой показатель ХС-ЛПНП для пациентов напрямую зависит от уровня риска:
Мнение, что слишком низкий уровень ХС-ЛПНП может иметь негативные последствия для здоровья человека, ошибочно. Хотя считается, что физиологичный уровень ХС-ЛПНП – выше 0,65 ммоль/л.
Андрей Пристром:
Сегодня благодаря применению многих современных препаратов, доказано, что даже при очень низких уровнях ХС-ЛПНП, каких- либо дополнительных неблагоприятных событий не происходит. Поэтому нет как таковой границы, ниже которой риски возрастают. Впрочем, в литературе были описаны случаи генетических нарушений у отдельных лиц, у которых повреждены системы, участвующие в синтезе холестерина. Из-за этого показатели ХС-ЛПНП у них были очень низкие. Наблюдение за ними показало, что у таких людей практически не бывает сосудистых катастроф либо других осложнений.
Лечение гиперхолестеринемии
Основной базисный класс лекарственных препаратов, которые используются для терапии нарушения липидного обмена, – статины. Их действие направлено на уменьшение образования холестерина в печени, благодаря чему снижается его уровень в крови.
Алгоритм действий для выбора лекарственной терапии состоит из трех шагов. Первый шаг – использование статинов и наращивание дозы до максимальной (так называемая высокоинтенсивная терапия статинами). Если такое лечение дает эффект, терапия остается.
В случае, если ответ на статины недостаточен, следующий шаг – добавление лекарственного средства Эзетимиб.
При неэффективности двух предыдущих назначений схема пополняется препаратами, которые блокируют синтез белка PСSK-9.
Андрей Пристром:
Если речь идет о тех пациентах, у которых развивается побочная реакция на статины, алгоритм действий отличается. В таких случаях, первым назначается Эзетимиб. Однако, поскольку его интенсивность в монотерапии невелика, как правило нужен второй шаг – препараты – блокаторы синтеза белка PСSK-9.
Среди побочных действий статинов – небольшой риск развития сахарного диабета, мышечные симптомы (слабость и боли в мышцах), увеличение уровня печеных ферментов. Истинная распространенность подобных осложнений низкая и часто преувеличена (например, частота значимого повреждения печени составляет 1 случай на 100 тыс.).
Вместе с тем, их нельзя игнорировать, так как это может значительно ухудшить качество жизни пациента. Поэтому, гиполипидемическая терапия требует ежегодного лабораторного контроля мышечных и печеночных показателей. Если же статины противопоказаны, ставится вопрос о назначении других лекарственных средств.
В случае, если ни один из препаратов не дает эффекта, возможно использование такого метода, как плазменный аферез. Эффект от него временный. Как правило, процедуру надо проводить раз в 10-14 дней, при тяжелых формах – чаще.
Данная информация предназначена только для медицинских и фармацевтических работников. Данная информация подлежит распространению в местах проведения медицинских или фармацевтических выставок, семинаров, конференций и иных подобных мероприятий или прямой передаче медицинским и фармацевтическим работникам. Распространение информации любыми другими способами, которые открывают доступ к ней неопределенному кругу лиц, запрещено. Использованные изображения не являются изображениями реальных пациентов. BY/CARD/10.2021/pdf/ 312868
Что такое гиперхолестеринемия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Зафираки Виталия Константиновича, кардиолога со стажем в 24 года.
Определение болезни. Причины заболевания
Гиперхолестеринемия — это те нарушения липидного состава крови, которые сопровождаются повышением в ней концентрации холестерина. Она является частным случаем дислипидемий, причём повышение уровня холестерина в крови является лишь симптомом, а вовсе не отдельным заболеванием. Поэтому врачу предстоит разобраться, с чем же связана гиперхолестеринемия в каждом конкретном случае, хотя не всегда это оказывается возможным, и в большинстве случаев умеренное повышение холестерина в крови обусловлено особенностями современного «западного» образа жизни.
Липиды — это вещества биологического происхождения, которые, в силу особенностей своего строения, нерастворимы в воде и растворимы в органических растворителях. [1] Наиболее известными (но отнюдь не единственными) представителями липидов являются жиры. К липидам также относится холестерин, его эфиры, фосфолипиды, воски и некоторые другие вещества.
Что такое обмен липидов? Это процессы поступления липидов с пищей и их всасывания в желудочно-кишечном тракте, транспорт по крови, поступление их в клетки, все сопутствующие химические превращения этих веществ, а также выведение их и продуктов их химических превращений из организма. Все эти процессы и объединяются суммарно понятием «обмен«, а любые нарушения на любом из этих многочисленных этапов − это, соответственно, нарушения липидного обмена, и нарушения обмена холестерина — один из вариантов таких нарушений, но, пожалуй, самый частый.
Две основные причины гиперхолестеринемии — неправильное питание и генетические особенности/аномалии. [2] Кроме того, некоторые заболевания (например, сахарный диабет, гипотиреоз, гломерулонефрит) сопровождаются повышением концентрации холестерина в крови. Приём ряда лекарств (глюкокортикоиды, гормональные контрацептивы, бета-адреноблокаторы) также может приводить к гиперхолестеринемии.
Установлено, что именно такие особенности питания, какие стали свойственны основной массе людей в рамках так называемого «западного образа жизни» примерно в последние сто лет, приводят к нарушениям холестеринового обмена, особенно в сочетании с малоподвижностью и курением. В частности, это избыточная калорийность рациона, высокое содержание в нём жирных сортов мяса, жирных молочных продуктов, полуфабрикатов, выпечки, маргарина, пальмового масла, сладостей, кондитерских изделий и наоборот, снижение потребления овощей, фруктов, бобовых, цельнозерновых продуктов. [3]
Симптомы гиперхолестеринемии
Коварство гиперхолестеринемии заключается в том, что она долгие годы ничем себя не проявляет, и человек может чувствовать себя вполне здоровым. Нарушения могут быть обнаружены лишь по изменениям в биохимических показателях крови — чаще всего определяют такие показатели, как общий холестерин, холестерин липопротеинов низкой плотности, холестерин липопротеинов высокой плотности и триглицериды.
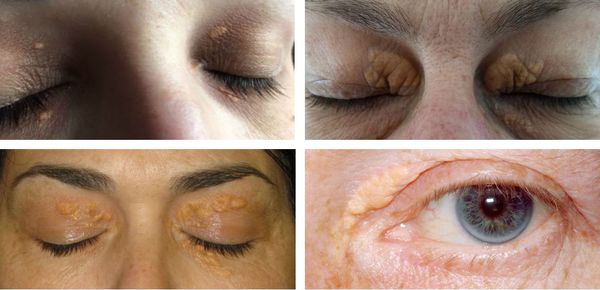
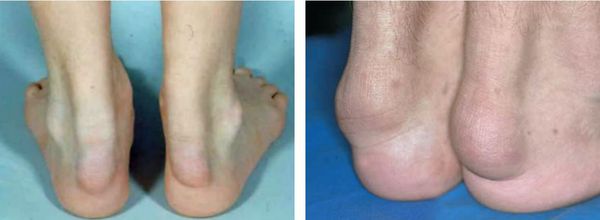
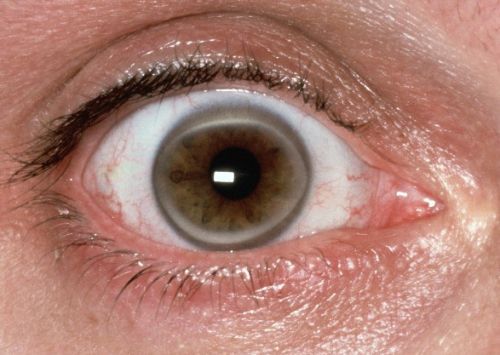
Из возможных проявлений резко выраженной гиперхолестеринемии можно назвать:
ВАЖНО: отсутствие ксантом и ксантелазм никак не означает, что болезни нет, или что уровень холестерина нормальный.
Патогенез гиперхолестеринемии
За процессы, связанные с всасыванием, перемещением, химическими превращениями и выведением холестерина, ответственно большое количество разных генов. В случае «поломки» (мутации) того или иного гена происходит нарушение в соответствующем звене этого «химического конвейера».
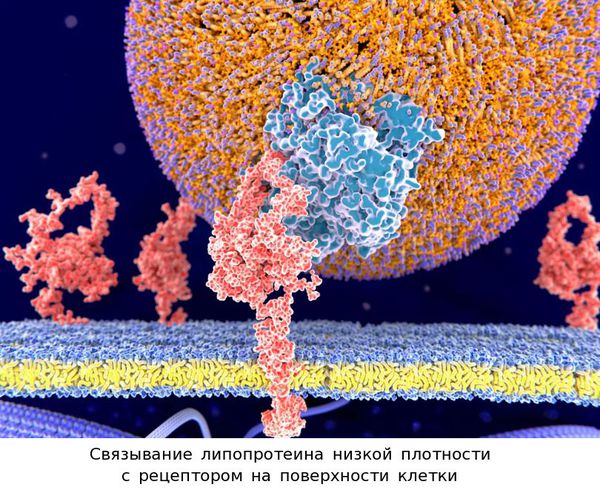
Например, липопротеины низкой плотности переносят по крови холестерин и его соединения (эфиры) с полиненасыщенными жирными кислотами (в том числе широко известными «омега-3») к тем клеткам, которые нуждаются в этих веществах. [5] Чтобы поглотить из крови липопротеины низкой плотности вместе с содержащимися там веществами, клетки выставляют на своей поверхности своеобразные «ловушки» — рецепторы. Если рецептор связывается с определённым участком на поверхности липопротеиновой частицы по принципу «ключ − замок», то эта частица захватывается клеткой и поступает внутрь неё, а содержащиеся в липопротеиновой частице липиды используются клеткой для собственных нужд.
В случае же когда такое взаимодействие по аналогии «ключ − замок» нарушается, скорость и эффективность поглощения липопротеиновых частиц снижаются, а содержание в крови холестерина соответственно возрастает. Такое нарушение взаимодействия может происходить, например, при структурном дефекте рецептора к липопротеинам низкой плотности. [6] Этот дефект возникает при наличии мутантного гена, который, в свою очередь, сам несёт дефект.
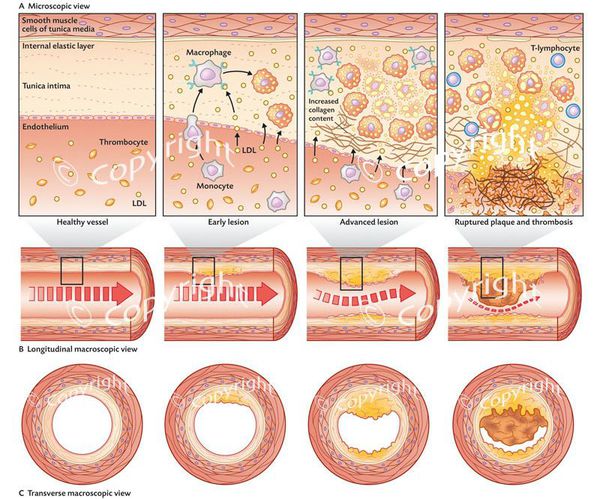
Патологический ген может передаваться от родителей детям в течение многих поколений. Поэтому такое заболевание называют семейной гиперхолестеринемией. При этом большое количество липопротеиновых частиц, содержащих холестерин, циркулирует в крови, и с течением времени они накапливаются в сосудистой стенке артерий, вызывая развитие атеросклеротических бляшек.
Семейная гиперхолестеринемия — не единственный и далеко не самый частый вариант нарушения холестеринового обмена. Гораздо чаще нарушения обмена холестерина возникают вследствие воздействия факторов образа жизни: неправильного питания, курения, малоподвижности. [7] Например, избыточное потребление пищевых продуктов, содержащих так называемые насыщенные жирные кислоты и транс-жиры (находятся в жирном мясе, молочных продуктах, маргарине, пальмовом масле и других продуктах), приводит к формированию таких липопротеиновых частиц, которые организму сложно «утилизировать» в процессе биохимических преобразований. В результате этого они долго циркулируют в крови и в конце концов оказываются в сосудистой стенке, давая начало развитию атеросклеротических бляшек (это упрощенное изложение процесса).
Курение, высокое содержание глюкозы в крови, хронические воспалительные заболевания — всё это вызывает химические изменения липопротеиновых частиц, в результате которых они уже не столь успешно поглощаются нуждающимися в них клетками и могут восприниматься организмом как чужеродный материал.
Классификация и стадии развития гиперхолестеринемии
Существующие классификации нарушений липидного обмена вряд ли окажутся полезными пациенту, поскольку они в основном построены с учётом особенностей соотношения биохимических показателей крови.
В первом приближении удобно разделить все дислипидемии на:
Гиперхолестеринемия увеличивает риск развития заболеваний, связанных с атеросклерозом. Если концентрация холестерина липопротеинов высокой плотности («хорошего холестерина») снижена — менее 1,0 ммоль/л у мужчин и менее 1,2 ммоль/л у женщин — это тоже плохо, поскольку ускоряет развитие атеросклероза.
Выраженная гипертриглицеридемия чревата развитием острого панкреатита (воспалительно-деструктивное поражение поджелудочной железы), а умеренная гипертриглицеридемия ускоряет развитие атеросклероза.
Осложнения гиперхолестеринемии
Если повышение уровня холестерина в крови сохраняется в течение долгого времени (речь идёт о таких масштабах времени, как годы), в особенности если параллельно действуют другие неблагоприятные факторы, такие как повышенное артериальное давление, курение, сахарный диабет, то в таком случае могут появляться атеросклеротические бляшки в сосудах, которые суживают их просвет, а иногда даже полностью закупоривают сосуды.
Бляшка может быть и небольшой, но если её целостность нарушается, то контакт внутреннего содержимого бляшки с кровью приводит к очень быстрому образованию в этом месте тромба, и просвет сосуда может в считанные минуты оказаться полностью перекрытым. В этом случае дело может закончиться инфарктом миокарда (если перекрывается один из сосудов, кровоснабжающих сердце) или инсультом (если поражается какой-либо из сосудов, кровоснабжающих мозг). [4]
Обычно верна такая закономерность: чем выше уровень холестерина в крови (особенно если повышена именно фракция холестерина липопротеинов низкой плотности), тем тяжелее поражается атеросклеротическими бляшками внутренняя поверхность сосудов, тем выше риск инфаркта миокарда и инсульта, а также увеличен риск развития заболеваний, связанных с ограничением кровотока в том или ином органе, например:
Диагностика гиперхолестеринемии
Комплексная оценка тех изменений в биохимических показателях крови, которые характеризуют обмен липидов, является ключом к диагностике нарушений липидного обмена и обмена холестерина как частного случая дислипидемий. Чаще всего оценивают четыре показателя:
Под «общий холестерин» здесь имеется в виду суммарная его концентрация, в то время как весь этот холестерин, содержащийся в крови, распределён по разным фракциям — липопротеинам низкой плотности, высокой плотности и некоторым другим.
Несколько упрощая, врачи называют холестерин, содержащийся в липопротеинах низкой плотности, «плохим», а тот, который содержится в липопротеинах высокой плотности — «хорошим». Такая в чём-то детская описательная характеристика обусловлена тем, что повышенная концентрация липопротеинов низкой плотности в крови связана с ускоренным развитием атеросклероза (появлением и ростом в сосудах атеросклеротических бляшек), а липопротеины высокой плотности, наоборот, препятствуют этому процессу.
Определить в биохимической лаборатории напрямую концентрации тех или иных липопротеинов невозможно, поэтому об их концентрации судят косвенно, по концентрации холестерина, содержащегося в той или иной фракции липопротеинов.
В рамках диспансеризации у всего взрослого населения определяют концентрацию общего холестерина в крови. Если она оказывается повышенной (более 5 ммоль/л для людей, у которых ещё нет сердечно-сосудистых заболеваний), имеет смысл измерить концентрации «плохого» и «хорошего» холестерина, а также триглицеридов. Получив такую полную картину липидного спектра крови, обычно можно с высокой вероятностью установить, какое именно нарушение липидного обмена имеется у человека. От этого во многом будет зависеть, какое лечение назначит врач.
Врач осматривает пациента, обращая внимание, в числе прочего, на кожу и сухожилия (там могут быть отложения липидов при их высоких концентрациях в крови), состояние роговицы глаза (из-за отложения липидов там может появляться характерная дуга по краю роговицы).
Иногда проводится поиск атеросклеротических бляшек в сосудах, наиболее доступных для неинвазивного (не связанного с нарушением целостности кожных покровов и слизистых оболочек) исследования — в сонных артериях, которые исследуют с помощью ультразвука.
Если на основании анализа всей клинической картины есть основания подозревать атеросклеротическое поражение других сосудов (сердца, мозга, нижних конечностей, почек), то выполняются соответствующие исследования, чтобы подтвердить наличие такого поражения.
Лечение гиперхолестеринемии
Основная задача в лечении гиперхолестеринемии — предотвратить серьёзные осложнения или, по крайней мере, снизить их риск. [8] Достигается это через промежуточную цель — коррекцию уровня холестерина в крови, а также путём воздействия на другие известные факторы риска атеросклероза.
При нормализации содержания холестерина в крови и при длительном поддержании его концентрации в оптимальном диапазоне происходит постепенное снижение риска инфаркта миокарда, инсульта, смерти от сердечно-сосудистых причин. Поэтому так важно поддерживать оптимальную концентрацию холестерина в крови (прежде всего, «плохого») в течение как можно более длительного времени, в идеале — пожизненно.
Конечно, во многих случаях изменения одного только образа жизни для этого не хватает, тем более, что мало у кого получается поддерживать здоровый образ жизни в течение длительного времени — слишком много соблазнов подстерегает на этом пути.
При высоком риске сердечно-сосудистых осложнений лекарства, снижающие уровень «плохого» холестерина, должны быть назначены обязательно, независимо от настроя пациента по оздоровлению своего образа жизни.
В настоящее время в кардиологии отказались от понятия «нормальный уровень холестерина«. Вместо этого используют термин «оптимальный уровень холестерина«, а каким он будет, зависит от суммарного сердечно-сосудистого риска. На основании данных, полученных о пациенте, врач рассчитывает этот риск:
Если же за гиперхолестеринемией стоит генетическая «поломка», то изменения образа жизни (характер питания, двигательная активность, отказ от курения) лишь в ограниченной степени смогут улучшить биохимический состав крови, поэтому к дополнительному назначению медикаментозной терапии приходится прибегать практически всегда.
Какие изменения образа жизни могут снизить уровень холестерина и уменьшить риск сердечно-сосудистых заболеваний
Все названные мероприятия не только изменяют в лучшую сторону липидный состав крови, но и способны в разы снизить риск сердечно-сосудистых заболеваний, связанных с атеросклерозом (инфаркта миокарда, инсульта, стенокардия и других).
Медикаментозная терапия
Основными лекарственными препаратами для снижения уровня холестерина и сопутствующих ему сердечно-сосудистых рисков являются статины. Первые статины были получены, как и первые антибиотики, из культуры плесневых грибов. Следующие поколения статинов появились благодаря химическому синтезу.
Статины — пожалуй, самые хорошо изученные в истории медицины лекарственные препараты и при этом одни из самых безопасных. [9] Эта группа лекарств тормозит синтез холестерина в печени (да-да, большая часть холестерина образуется у нас внутри, а не поступает извне). Печень, нуждаясь в холестерине, прежде всего, для синтеза желчных кислот, она начинает более активно извлекать холестерин из крови в составе липопротеинов низкой плотности, в результате чего постепенно, в течение месяца/двух, концентрация холестерина в крови снижается и может снизиться на 50% от прежнего уровня при достаточной дозе статина. Результаты многочисленных клинических исследований, выполненных при участии многих тысяч пациентов, убедительно свидетельствуют о способности этой группы лекарств не только уменьшать уровень холестерина в крови, но и, что гораздо важнее, серьёзно снижать риск инфаркта миокарда и инсульта, и самое главное — увеличивать продолжительность жизни пациентов с сердечно-сосудистыми заболеваниями (прежде всего, перенёсших инфаркт миокарда, а также людей с другими формами ишемической болезни сердца).
С помощью внутрисосудистого ультразвука была доказана способность статинов при регулярном приёме в течение по крайней мере двух лет останавливать развитие атеросклероза и даже уменьшать размер атеросклеротических бляшек.
Важно, чтобы при наличии показаний к их приёму лечение статинами проводилось в достаточных дозах и длительно — в течение ряда лет. Обычными дозами в современной кардиологии являются 40-80 мг аторвастатина и 20-40 мг розувастатина. Это два наиболее эффективных современных препарата данного класса.
«Золотым стандартом» являются оригинальные препараты компаний-разработчиков — «Крестор» (розувастатин компании AstraZeneca) и «Липримар» (аторвастатин компании Pfizer). Остальные препараты статинов, содержащие розувастатин или аторвастатин, являются воспроизведёнными копиями (дженериками) и должны продемонстрировать свою эквивалентность оригинальным препаратам в ходе клинических испытаний. Многие дженерики не имеют такого подтверждения своей эффективности и безопасности, а их применение иногда может принести разочарование. Достоинством дженериков является их более низкая стоимость.
Другой лекарственный препарат, снижающий уровень «плохого» холестерина в крови — эзетимиб. Он блокирует всасывание холестерина в просвете кишечника и назначается обычно в дополнение к статинам, если они не позволяют в монотерапии достигнуть оптимального уровня холестерина. Сам по себе эзетимиб позволяет снизить уровень «плохого» холестерина на 15−20% от исходного, т.е. уступает в этом отношении статинам.
Новый класс препаратов, который превзошёл статины в их способности понижать уровень «плохого» холестерина — так называемые кумабы, которые представляют собой антитела к регуляторному белку, ответственному за регуляцию скорости поглощения холестерина из крови. [11] Правда, эти препараты очень дороги (лечение обходится в 30−40 тысяч рублей в месяц). Но бывают ситуации, когда это необходимо буквально для спасения жизни, когда в противном случае пациент может не пережить ближайшие пять лет из-за инфаркта миокарда или инсульта. Кроме того, этот новый класс лекарств применяется для лечения больных с семейной гиперхолестеринемией в тех случаях, когда на терапии максимальными дозами статинов в сочетании с эзетимибом до оптимального уровня холестерина всё ещё очень далеко.
Прогноз. Профилактика
В целом можно сказать, что чем ниже уровень холестерина в крови, тем лучше. У новорождённых и у многих млекопитающих уровень «плохого» холестерина в крови составляет 0,5−1,0 ммоль/л. Поэтому не надо бояться «слишком низкого холестерина».
Если сердечно-сосудистых заболеваний, связанных с атеросклерозом, пока нет, то оценить прогноз и рассчитать риск можно с помощью специального калькулятора SCORE, который учитывает такие факторы риска, как уровень холестерина в крови, пол, возраст, курение и уровень артериального давления, характерный для пациента. Калькулятор выдаёт вероятность смерти от сердечно-сосудистых заболеваний в течение ближайших 10 лет.
Надо отметить, что риск нефатальных осложнений (развитие инфаркта миокарда или инсульта, если они не привели к смерти, а также стенокардии напряжения и других заболеваний) примерно в 3−4 раза выше, чем то значение вероятности смерти, которое покажет калькулятор SCORE (его легко найти в сети Интернет).
Если с помощью калькулятора Вы получили ≥ 5%, то риск высокий или очень высокий, и необходимы интенсивные меры по его снижению путём оздоровления образа жизни и, возможно, приёма определённых лекарств (скорее всего, статинов и/или препаратов для лечения артериальной гипертензии).
Итак, гиперхолестеринемия опасна прежде всего вполне реальным риском развития сердечно-сосудистых заболеваний и осложнений, в особенности если она сочетается с повышенным артериальным давлением, курением, малоподвижностью и сахарным диабетом. Поэтому лечение такого пациента подразумевает не только коррекцию уровня холестерина, но и максимальное снижение сердечно-сосудистого риска за счёт воздействия на все остальные факторы неблагоприятного прогноза, упомянутые выше.