Генерализованная разблокировка позвоночника что это
Корешковый синдром поясничного отдела
Причины
Любые морфологические образования или патологические процессы, которые приводят к компрессионному воздействию на нервный корешок, могут стать причиной корешкового синдрома.
Основными причинами поясничной радикулопатии являются:
У пациентов моложе 50 лет наиболее частой причиной корешкового синдрома в поясничном отделе позвоночника является грыжа межпозвоночного диска. После 50 лет корешковая боль часто вызвана дегенеративными изменениями позвоночника (стеноз межпозвоночного отверстия).
Факторы риска развития поясничной радикулопатии:
Симптомы
Симптомы, возникающие в результате корешкового синдрома (радикулопатии), локализуются в зоне иннервации конкретного корешка.
Паттерны боли
Начало появления симптомов у пациентов с пояснично-крестцовой радикулопатией (корешковым синдромом) часто бывает внезапным и включает боль в пояснице.
Сидение, кашель или чихание могут усугубить боль, которая распространяется от ягодицы по задней поверхности голени, лодыжки или стопы.
Необходимо быть бдительным при наличии определенных симптомов (красных флажков). Такие красные флажки могут означать более тяжелое состояние, требующее дальнейшего обследования и лечения (например, опухоль, инфекция). Наличие лихорадки, потери веса или ознобов требует тщательного обследования.
Возраст пациента также является фактором при поиске других возможных причин симптоматики у пациента. Лица моложе 20 лет и старше 50 лет подвержены повышенному риску возникновения более серьезных причин боли (например, опухоли, инфекции).
Диагностика
Первичный диагноз корешкового синдрома пояснично-крестцового отдела позвоночника выставляется на основании симптоматики истории болезни и данных физического обследования (включая тщательное изучение неврологического статуса). Тщательный анализ моторной, сенсорной и рефлекторной функций позволяет определить уровень поражения нервного корешка.
Если пациент сообщает о типичной односторонней иррадиирущей боли в ноге и есть один или несколько положительных результатов неврологического теста, то тогда диагноз радикулопатии очень вероятен.
Тем не менее, существует ряд состояний, которые могут проявляться схожими симптомами. Дифференциальную диагностику необходимо проводить со следующими состояниями:
Для постановки клинически достоверного диагноза, как правило, требуются инструментальные методы диагностики:
Лечение
Лечение корешкового синдрома пояснично-крестцового отдела позвоночника будет зависеть от тяжести симптоматики и клинических проявлений. Чаще всего, используется консервативное лечение, но в определенных случаях бывает необходимо хирургическое лечение.
Консервативное лечение:
Иглорефлексотерапия. Этот метод широко используется в лечении корешкового синдрома в пояснично-крестцовом отделе позвоночника и помогает как снизить симптоматику в остром периоде, так и входит в комплекс реабилитации.
Хирургическое лечение
Оперативные методы лечения корешкового синдрома в пояснично-крестцовом отделе позвоночника необходимы в тех случаях, когда есть устойчивость к консервативному лечению или имеются симптомы, свидетельствующие о выраженной компрессии корешка такие как:
Некоторые хирургические процедуры, используемые для лечения поясничной радикулопатии:
Прогноз
В большинстве случаев удается лечить корешковый синдром в пояснично-крестцовом отделе позвоночника консервативно (без хирургического вмешательства) и восстановить трудоспособность. Продолжительность лечения может варьироваться от 4 до 12 недель в зависимости от тяжести симптомов. Пациентам обязательно необходимо продолжать в домашних условиях выполнять упражнения для улучшения осанки, а также на растяжение, усиление и стабилизацию. Эти упражнения необходимы для лечения состояния, вызвавшего корешковый синдром.
Глава 8. Тракционная ротационная манипуляционная технология (метод «генерализированной разблокировки»)
Под методом «генерализованной разблокировки» следует понимать совокупность действий реабилитолога с целью достижения максимально возможной подвижности во всех сегментах позвоночного столба, вертеброкостальных, костостернальных и илиосакральных сочленениях. Основной особенностью данной технологии является одномоментность проведения тракций, ротаций и манипуляций и плавный переход одного действия в другое. Недопустимо выполнение тракций, ротаций и манипуляций отдельно одну от другой. Толчки и удары при исполнении реабилитационных манипуляций по авторскому методу категорически запрещены!
Технология исполнения заключается в следующем.
2. ИП то же. Больной поворачивает голову в другую сторону. Проводят те же манипуляции.
4. Больной поворачивает голову вправо. Выполняют те же воздействия.
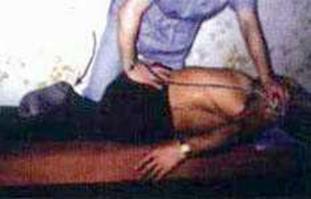
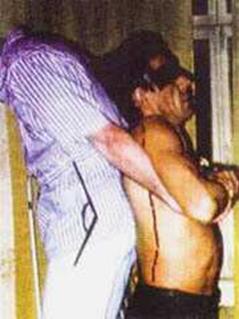
5. Руки больного согнуты в локтевых суставах (фото 8.5). Больной опирается па ладони кистей нижней челюстью. Укладывают правую ладонь на левую, перпендикулярно позвоночному столбу (с уровня I сегмента) и воздействуют па костовертебральные сочленения. Движение осуществляется сверху вниз в дорсально-вентральном направлении под углом 45° к кушетке вдоль позвоночного столба. При этом воздействуют на грудной отдел, на межостистую связку, передвигая ладонь посегментарно книзу. Ладонь перемещают без отрыва от кожи. С каждым выдохом воздействуют на один сегмент, всего 11 тракционно-манипуляционных воздействий (фото 8.6).
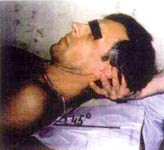
Фото 8.8 Фото 8.9 Фото 8.10
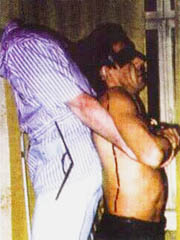
10. ИП. Пациента усаживают верхом на кушетку. Учитывая его неустойчивое положение, в первые дни постоянно страхуют. Врач становится спиной к пациенту, отводит свои руки назад и фиксирует нижние трети предплечья пациента своими кистями. Если пациент может сам согнуть руки в локтевых суставах, то он сгибает их, фиксируя своими ладонями лучезапястные суставы. Если пациент не может согнуть руки, то врач сам сгибает их таким образом, чтобы ладони пациента наложились на его лучезапястные суставы. Врач делает перехват, фиксируя одновременно кисти пациента и нижние трети предплечий. Своей крестцовой областью врач фиксирует нижнюю часть грудного отдела позвоночника пациента. Пациент кладет свою голову на спину врача. Врач сгибает ноги в коленных суставах и осуществляет наклон вперед в поясничном отделе под углом 45° к кушетке, контролируя, чтобы голова пациента не отклонялась от спины врача (фото 8.11). Синхронно с выдохом пациента врач резко разгибает ноги в коленных суставах, усиливая при этом наклон вперед в поясничном отделе. При этом осуществляется одновременно тракция позвоночника пациента вверх, ротация в поясничном и нижнегрудном отделах позвоночника пациента кзади с одновременной манипуляцией. Таз пациента в этот момент кратковременно приподнимается над кушеткой. Часто слышны многочисленные щелчки (фото 8.12).
Данная технология выполняется в строго указанной последовательности. Количество указанных воздействий достаточно для первого этапа реабилитации. Сила воздействий контролируется субъективными ощущениями пациента, объемом физиологических движений и опытностью врача. При правильно исполненной технологии пациент после окончания воздействий не испытывает неприятных ощущений. Кратковременная боль, возникающая только в момент выполнения первых манипуляций на отдельных сегментах, свидетельствующая о ликвидации функциональных блоков, после манипуляции должна сменяться чувством облегчения.
Между воздействиями врача необходим кратковременный отдых, 1-2 минуты для пациента. После процедур пациент должен полежать на животе 15-30 минут.
Дата публикации (обновления): 04 августа 2019 г. 13:06
Эффективность радиочастотной денервации позвоночных сегментов
Методика радиочастотной деструкции фасеточных нервов является высокоэффективной и безопасной. Это подтверждается так же материалами многочисленных «клиник боли», в которых данный метод является основным в лечении хронической вертеброгенной боли.
Актуальность
Боль в спине – это не только страдания людей, но и большие социально-экономические потери. Согласно данным эпидемиологических исследований, проведенных в странах с развитой экономикой и медициной, более 70 % пациентов на первичном приёме жалуются на недомогание, связанное с заболеванием позвоночника. Это вызвано широкой распространённостью патологических состояний позвоночника, именуемых врачами как остеохондроз, спондилоартроз, спондилез и др. В последние десятилетия у врачей различных специальностей значительно вырос интерес к проблемам вертеброгенной боли, методам её изучения, способам профилактики и лечения. С одной стороны разработка новых инструментов, имплантов, методов хирургической коррекции патологически измененного позвоночника позволяет хирургии находится на вершине технического прогресса, а с другой – вертебролог сегодня сталкивается с проблемой выбора оптимального для пациента метода хирургического лечения [2,3].
За прошедшие годы был предложен ряд малоинвазивных методов лечения спондилогенного болевого синдрома путём разрушения нервной ткани, в том числе, метод радиочастотной денервации (РЧД). Этот метод в настоящее время является альтернативой травматичным медицинским вмешательствам на шейном, грудном и поясничном отделах позвоночника при возникновении у пациентов вертеброгенной боли и неэффективности консервативной терапии.
Материалы и методы
Под нашим наблюдением находились 245 пациентов ( 150 женщин и 95 мужчин ) в возрасте от 21 до 69 лет (средний возраст – 54,3 года). Поводом для обращения к врачу являлись жалобы на боли в шейном ( 18 больных), грудном ( 19 больных ) и поясничном ( 208 больных ) отделах позвоночника.
Всем больным проводилось лучевое обследование, включающее рентгенографию позвоночника в двух проекциях (при боли в шее и поясничной боли дополнительно проводились функциональные пробы), в сомнительных случаях для исключения диско – радикулярного конфликта назначалась МРТ или КТ пораженного отдела. На рентгенограммах в случае дегенеративных изменений межпозвонковых дисков и суставов выявлялся субхондральный склероз замыкательных пластин позвонков, снижение высоты межпозвонкового промежутка, склерозирование и деформация суставных поверхностей, нарушение их конгруэнтности, возможно развитие унко-вертебрального артроза [4], (рис. 1).
Оценка интенсивности болевого синдрома проводилась при помощи карты болевого аудита, максимальный уровень боли в которой соответствует 100 баллам.
Также пациентам проводилось исследование биомеханики шейного и поясничного отделов позвоночника при помощи трёхмерного анализатора движений Zebris 3-D Motion Analyzer (Zebris medizintechnik, Германия) (рис. 2). У пациентов было обнаружено нарушение биомеханики шейного и поясничного отделов позвоночника, что выражалось в ограничении разгибания и асимметрии амплитуды наклонных и ротационных движений.
Также нами были определены общие противопоказания для выполнения РЧД: зависимость от наркотических и седативных препаратов, алкоголя, наличие социальных и психологических факторов, определяющих восприятие боли, возрасте моложе 18 и старше 80 лет, перенесенные ранее операции на позвоночнике, расстройства спинального кровообращения в анамнезе [2].
Затем, для идентификации корректного положения иглы, с помощью радиочастотного генератора Stryker Interventional spine MultiGen RF Console (рис. 5) или генератора RFG-3C PLUS фирмы RADIONICS проводилась электростимуляция фасеточных нервов с частотой 50 Гц. Пациент должен был испытывать ощущения покалывания в области соответствующего фасеточного сустава в диапазоне между 0,4 и 0,6 В. Далее частоту снижали до 2 Гц и наблюдали мышечные сокращения в конечностях, отсутствие которых указывало на корректное положение электрода. С целью анестезии в зону предполагаемой деструкции вводилось 0,5 % раствора новокаина (не более 2,0 мл) и осуществлялась собственно радиочастотная деструкция.
Больные манипуляцию переносили хорошо. В течение тридцати минут после денервации они соблюдали постельный режим, в это время проводилась противовоспалительная терапия (ксефокам 8 мг в/м). Затем больным разрешалось вставать. Пациенты выписывались под амбулаторное наблюдение невролога в этот же день. На амбулаторном этапе проводилось восстановительное лечение (лечебная гимнастика верхних и нижних конечностей), противовоспалительная терапия. В течение 4-6 недель рекомендовалось исключение тяжёлых физических и спортивных нагрузок. Больным рекомендовалось приступить к работе через 7 – 14 дней после манипуляции.
Результаты
Мы не отметили никаких осложнений ни во время операции, ни в раннем, ни в позднем послеоперационном периодах. После радиочастотной деструкции в течение 1-2 недель в 79 % случаев пациенты на фоне значительного уменьшения интенсивности болевого синдрома продолжали жаловаться на чувство тяжести в зоне манипуляции. Через 3-6 недель это чувство исчезало.
Эффект от денервации мы оценивали перед выпиской больного на работу, через 1 месяц, 6 месяцев, 1 год и 1,5 года с момента РЧД.
Результаты манипуляции были разделены на три группы: хороший – отсутствие боли, удовлетворительный – отсутствие боли в покое, значительное снижение её интенсивности при движениях, отсутствие необходимости приема анальгетиков и неудовлетворительный – сохранение интенсивности болевого синдрома на прежнем уровне.
При оценке результатов в ранний срок после манипуляции во всех случаях было отмечено уменьшение болевого синдрома, в среднем, на 36 баллов по шкале болевого аудита как в соответствующем отделе позвоночника, так и в конечностях. Через месяц хороший исход заболевания был отмечен у 101 (41 %), удовлетворительный – у 137 (56 %), неудовлетворительный – у 7 (3 %) пациентов. Таким образом, через месяц после манипуляции улучшение состояния наступило у 97 % больных. Через 6 месяцев распределение исходов заболевания осталось примерно таким же. Через год проведен анализ результатов лечения у 195 больных: хороший исход отмечен у 62 (32 %), удовлетворительный – у 117 (60 %), неудовлетворительный – у 16 (8 %) пациентов. Положительные результаты сохранились у 92 % больных, хотя снизилась доля хороших и увеличилась доля удовлетворительных оценок. Через 1.5 года мы наблюдали 180 больных, у 143 из них боли возобновились практически с прежней интенсивностью.
По шкале оценки боли установлено, что до операции интенсивность болевых ощущений составляла 47,1 ± 6,9 балла, через 3 дня – 11,4 ± 3,5 балла, через 1 месяц – 6,9 ± 4,1 балла, через 6 месяцев – 7,7 ± 3,8 балла, через 1 год – 8,5 ± 4,3 балла, через 1,5 года – 37,7 ± 3,3 балла. По всей видимости, произошла реинервация позвоночных сегментов и в эти сроки возможно повторение радиочастотной деструкции. Повторно манипуляция была выполнена 47 пациентам с выраженным положительным эффектом.
В свою очередь, в группе контроля до проведения консервативной терапии интенсивность боли составляла 46,3 ± 5,3 балла, по окончании лечения – 21,7 ± 4,2 балла, через 6 месяцев – 39,5 ± 3,2 балла, через 1 год – 45,4 ± 5,6 балла (рис. 6).
Таким образом, очевидным является не только более высокая по сравнению с консервативной терапией эффективность РЧД, но и более длительный период ремиссии после выполнения процедуры.
Исследование биомеханики шейного и поясничного отделов позвоночника до и через месяц после операции показало, что в значительной степени увеличивается амплитуда и скорость движений в позвоночных сегментах.
Максимальный уровень сгибания в поясничном отделе позвоночника увеличился в среднем на 33 градуса (с 25 ± 3,4 градусов до 58 ± 5,1 градусов (p
Глава 8 ТРАКЦИОННАЯ РОТАЦИОННАЯ МАНИПУЛЯЦИОННАЯ ТЕХНОЛОГИЯ ( МЕТОД « ГЕНЕРАЛИЗОВАННОЙ РАЗБЛОКИРОВКИ»)
ТРАКЦИОННАЯ РОТАЦИОННАЯ МАНИПУЛЯЦИОННАЯ ТЕХНОЛОГИЯ (МЕТОД «ГЕНЕРАЛИЗОВАННОЙ РАЗБЛОКИРОВКИ»)
Под методом «генерализованной разблокировки» следует понимать совокупность действий реабилитолога с целью достижения максимально возможной подвижности во всех сегментах позвоночного столба, вертеброкостальных, костостернальных и илиосакральных сочленениях. Основной особенностью данной технологии является одномоментность проведения тракций, ротаций и манипуляций и плавный переход одного действия в другое. Недопустимо выполнение тракций, ротаций и манипуляций отдельно одну от другой. Толчки и удары при исполнении реабилитационных манипуляций по авторскому методу категорически запрещены!
Технология исполнения заключается в следующем.
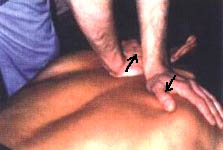
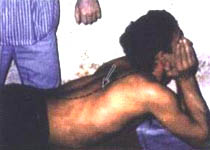
1. Исходное положение (ИП): Больной лежит на кушетке на животе, ноги прямые, руки лежат на кушетке или свободно свисают с нее. Врач находится слева от пациента. Руки врача располагаются на спине больного: правая ладонь — на костовертебральных сочленениях левой половины грудной клетки, левая — на тех же сочленениях правой половины грудной клетки пациента.
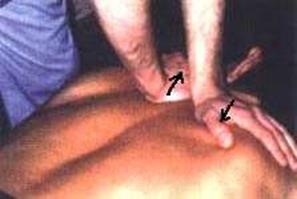
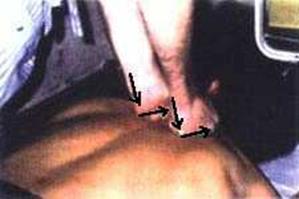
Движение ладоней выполняют одновременно от уровня 2–3 грудного позвонка: левая рука — вниз, правая рука — вверх и в стороны под углом 45° (фото 8.1) Врач как бы раздвигает ребра и оттягивает их от позвоночника. Движение рук осуществляют от надплечий врача без сгибания в локтевых суставах синхронно с выдохом больного. Движение начинают на высоте вдоха и заканчивают манипуляцией одновременно с окончанием выдоха. Пациент дышит свободно. Эффективность воздействия определяется по акустическому феномену (хрусту, щелчку, возникающему по окончании манипуляции). Воздействие проводят по всей длине грудного отдела, на каждом сегменте позвоночника, сверху вниз, в краниосакральном направлении (фото 8.2). Пунктиром на фото показана зона грудопоясничного перехода, до которой проводят манипуляции: стрелками — направления движений кистей врача.
2. ИП то же. Больной поворачивает голову в другую сторону. Проводят те же манипуляции.
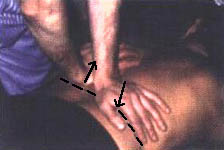
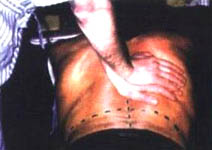
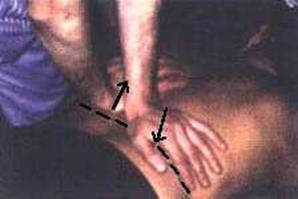
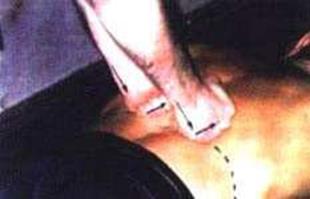
3. Голова пациента повернута влево. Располагают кулаки над вертеброкостальными сочленениями вдоль позвоночника на уровне 1–2 сегмента грудного отдела и производят движение, как будто выдавливают воздух из грудной клетки больного. Одновременно кулаки перемещают в сакрокраниальном направлении под углом 45° к кушетке (фото 8.3). Движение (тракция) с одновременным нажимом (манипуляцией) производят плавно с таким усилием, чтобы по окончании выдоха одновременно с манипуляцией был слышен акустический феномен (чаще всего — это 2–3 «щелчка»). Затем врач переставляет кулаки вниз и воздействует на следующие 3–4 костовертебральных сочленения грудного отдела. Для усиления воздействия на пациента врач становится таким образом, чтобы ноги располагались на одной линии с тазобедренными суставами больного. При этом усилия, прилагаемые кулаками, будут распространяться строго кпереди (фото 8.4).
4. Больной поворачивает голову вправо. Выполняют те же воздействия.
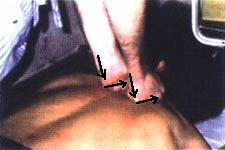
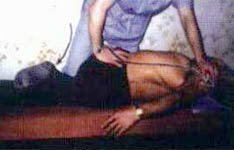
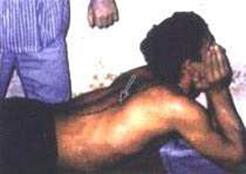
5. Руки больного согнуты в локтевых суставах (фото 8.5). Больной опирается па ладони кистей нижней челюстью. Укладывают правую ладонь на левую, перпендикулярно позвоночному столбу (с уровня I сегмента) и воздействуют па костовертебральные сочленения. Движение осуществляется сверху вниз в дорсально-вентральном направлении под углом 45° к кушетке вдоль позвоночного столба. При этом воздействуют па грудной отдел, на межостистую связку, передвигая ладонь посегментарно книзу. Ладонь перемещают без отрыва от кожи. С каждым выдохом воздействуют па один сегмент (всего 11 тракционно-манипуляционных воздействий (фото 8.6).
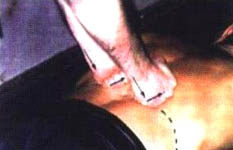
6. ИП. Больной лежит па правом боку лицом к врачу. Правая рука больного согнута в локтевом суставе. Голова покоится па средней трети предплечья. Левая рука отведена за спину. Правая нога выпрямлена, левая согнута в коленном суставе и носком зацеплена за подколенную ямку правой нижней конечности. Левая кисть врача упирается в левый плечевой сустав, правая — в положении тыльного сгибания устанавливается на левый большой вертел больного. Правым коленом врач осуществляет ротационное воздействие на левую подколенную ямку больного, правой кистью — на большой вертел левого бедра. Левая ладонь врача фиксирует левый плечевой сустав пациента и затем вращает его в противоположную сторону. Направление движения левой руки врача — краниальное (прямо и влево от него под углом 45° к продольной оси пациента) (фото 8.7). Все воздействия (ротация и тракция плечевого сустава, а также ротация таза) осуществляют одномоментно. Манипуляцию выполняют в конце движения и выдоха больного. При этом слышны многочисленные «щелчки» в позвоночных сочленениях.
7. ИП. Больной лежит на левом боку лицом к врачу. Воздействие проводят в противоположную сторону.
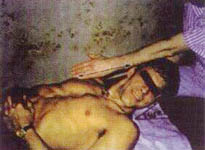
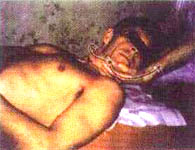
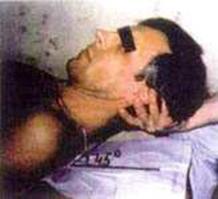
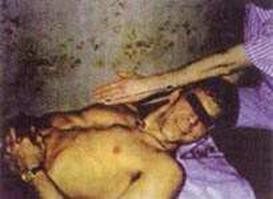
8. ИП. Больной лежит на спине. Ноги свободно вытянуты, руки расслаблены. Подкладывают правую ладонь под затылок пациента поперечно, чтобы второй палец правой кисти располагался на левом сосцевидном отростке, а третий — на середине левой ушной раковины больного. Остальные пальцы свободны (фото 8.8). Правой рукой поднимают голову на 45° к уровню кушетки и одновременно ротируют ее в левую сторону (правая ушная раковина пациента и правый сосок находятся на одной линии (фото 8.9). Левую ладонь накладывают на нижнюю челюсть пациента, ногтевые фаланги третьего и четвертого пальцев удерживают правый угол нижней челюсти. Начинают тракцию головы правой ладонью в направлении на себя и под углом 45° к кушетке. Производят ротацию влево левой кистью одновременно с выдохом. При этом слышны многочисленные «щелчки» (фото 8.10).
9. ИП пациента то же. Меняется положение рук врача (зеркальное отображение). Воздействие, описанное выше, осуществляется в противоположную сторону.
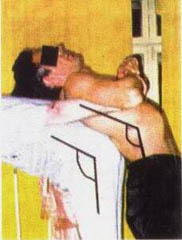
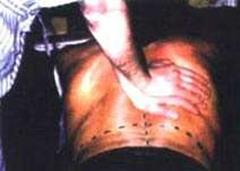
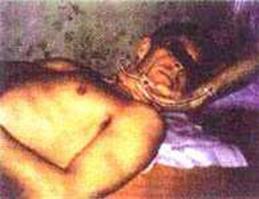
10. ИП. Пациента усаживают верхом на кушетку. Учитывая его неустойчивое положение, в первые дни постоянно страхуют. Врач становится спиной к пациенту, отводит свои руки назад и фиксирует нижние трети предплечья пациента своими кистями. Если пациент может сам согнуть руки в локтевых суставах, то он сгибает их, фиксируя своими ладонями лучезапястные суставы. Если пациент не может согнуть руки, то врач сам сгибает их таким образом, чтобы ладони пациента наложились на его лучезапястные суставы. Врач делает перехват, фиксируя одновременно кисти пациента и нижние трети предплечий. Своей крестцовой областью врач фиксирует нижнюю часть грудного отдела позвоночника пациента. Пациент кладет свою голову на спину врача. Врач сгибает ноги в коленных суставах и осуществляет наклон вперед в поясничном отделе под углом 45° к кушетке, контролируя, чтобы голова пациента не отклонялась от спины врача (фото 8.11). Синхронно с выдохом пациента врач резко разгибает ноги в коленных суставах, усиливая при этом наклон вперед в поясничном отделе. При этом осуществляется одновременно тракция позвоночника пациента вверх, ротация в поясничном и нижнегрудном отделах позвоночника пациента кзади с одновременной манипуляцией. Таз пациента в этот момент кратковременно приподнимается над кушеткой. Часто слышны многочисленные щелчки (фото 8.12).
Данная технология выполняется в строго указанной последовательности. Количество указанных воздействий достаточно для первого этапа реабилитации. Сила воздействий контролируется субъективными ощущениями пациента, объемом физиологических движений и опытностью врача. При правильно исполненной технологии пациент после окончания воздействий не испытывает неприятных ощущений. Кратковременная боль, возникающая только в момент выполнения первых манипуляций на отдельных сегментах, свидетельствующая о ликвидации функциональных блоков, после манипуляции должна сменяться чувством облегчения.
Между воздействиями врача необходим кратковременный отдых, 1–2 минуты для пациента. После процедур пациент должен полежать на животе 15–30 минут.
Данный текст является ознакомительным фрагментом.
Продолжение на ЛитРес
Читайте также
Глава 1. Метод Александера
Глава 1. Метод Александера Фредерик Матиас Александер (1869–1955) был скрипачом и актером. Страсть к театру была у него настолько сильной, что он вкалывал как одержимый и заработал денег на собственную театральную компанию, ставившую спектакли для одного актера по пьесам
ГЛАВА 7 – НОВЫЙ МЕТОД СПАСЕНИЯ УТОПАЮЩИХ
ГЛАВА 7 – НОВЫЙ МЕТОД СПАСЕНИЯ УТОПАЮЩИХ Я включил эту главу в книгу для того, чтобы рассказать о новом способе оказания помощи утонувшим. Он противоречит общепринятой методике, предписывающей немедленно проводить сердечно-легочную реанимацию человека, в чьих легких
Глава 50. МЕТОД ПАЛЬЦЕВОЙ ЗАКЛАДКИ
Глава 50. МЕТОД ПАЛЬЦЕВОЙ ЗАКЛАДКИ Существует немало способов проникновения в глубины бессознательной психики. Предлагаем свой, созданный в ходе многочисленных экспериментов и наблюдений. Опыт занимающихся по системе психоэнергетической саморегуляции доказал высокую
Глава 4. Технология производства чая
Глава 4. Технология производства чая Заготовка чайного сырья Качество продукции во многом зависит от правильного сбора чайного листа. Не собранные вовремя молодые побеги грубеют, ухудшается качество чая и снижается урожай.Во избежание этого на чайных плантациях
Глава 14. Метод прореживания печени
Глава 20. Метод понижения давления
Глава 20. Метод понижения давления 1. Подготовка (см. гл. 16, пункт 1). 2. Принятие ци, пронизывание макушки. Кисти поворачивают центрами ладоней вперед, принимают ци наподобие шара, плечи принимают за ось, перед корпусом плавно поднимают шар и вводят в точку «100 встреч» (рис. 320-322).
Глава 21. Метод «выплевывания звуков»
Глава 21. Метод «выплевывания звуков» Метод «выплевывания звуков» заключается в непрерывном произнесении определенных звуков для лечения определенных болезней. Например, произнося звук «ши» [«ши» произносится ровным высоким (первым) тоном], можно регулировать функции ци
Глава 1. Метод прореживания печени
Глава 1. Метод прореживания печени 1. «Подготовка». Стопы поставить параллельно на ширине плеч, ноги чуть согнуть в коленях, плечи расслабить, руки естественно свесить вниз, стоять расслабленно, спокойно. Кончик языка касается верхнего нёба, как бы улыбаются — но не
Глава 3. Метод «привлечения ци и возврата к первоначалу»
Глава 3. Метод «привлечения ци и возврата к первоначалу» 1. «Подготовка» (см. часть VII, гл. 2, пункт 1).2. «Двойной возврат ци». Поворачивают ладони центрами вперед, принимают ци наподобие шара; принимая плечи за оси, плавно поднимают шар вверх перед корпусом и вводят в точку «сто
Глава 7. Метод понижения давления
Глава 7. Метод понижения давления 1. «Подготовка» (см. часть VII, гл. 3, пункт 1).2. «Принятие ци, пронизывание макушки». Кисти поворачивают центрами ладоней вперед, принимают ци наподобие шара, плечи принимают за ось, перед корпусом плавно поднимают шар и вводят в точку «сто
Глава 8. Метод «выплевывания звуков»
Глава 8. Метод «выплевывания звуков» Метод «выплевывания звуков» заключается в непрерывном произнесении определенных звуков для лечения определенных болезней. Например, произнося звук ши [ши произносится ровным высоким (первым) тоном], можно регулировать функции ци
Глава 27 Метод Болотова
Глава 27 Метод Болотова Академик Борис Болотов выработал собственный метод лечения всех заболеваний, которую можно с успехом применять при лечении ВСД. Он убежден, что использование специальной системы питания (вегетарианской, где присутствует большое количество кислых
Глава 15 Метод Добротворского
Глава 15 Метод Добротворского При нефритах, мочекаменной болезни, цистите, почеченой недостаточности хорошо действует комплексная схема лечения, предложенная врачом Игорем Добротворским. Она включает в себя очищение почек, фитотерапию, исцеляющие настрои, дыхательную
Глава 1. Технология сбора и использования лекарственных растений
Глава 1. Технология сбора и использования лекарственных растений Для того чтобы травы могли оказать свое лечебное действие, их необходимо правильно собрать, высушить и сохранить, а затем — и правильно
Глава 5 Метод оздоровления позвоночника Матиаса Александера
Глава 5 Метод оздоровления позвоночника Матиаса Александера Знаете ли вы об интересной технике оздоровления позвоночника и суставов, которая заключается в сознательном контроле позы, жестов, равновесия? Это «техника Александера» или «метод Александера» – название