Генерализованная форма это что
Полиостеоартроз — лечение суставов и кистей
Статья опубликована: 15.01.2014
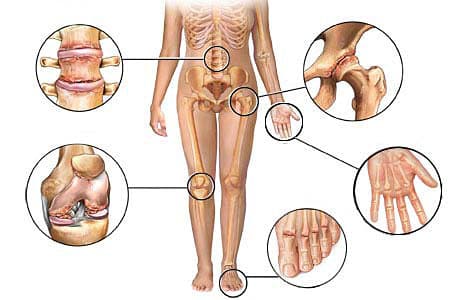
Остеоартроз является дегенеративно-дистрофическим заболеванием суставов, на начальном этапе которого происходит первичная дегенерация суставного хряща. В дальнейшем болезнь сопровождают изменения суставных поверхностей, начинается развитие краевых остеофитов. При отсутствии должного лечения, заболевание может привести к деформации суставов.
По данным исследований остеоартроз – это наиболее распространённая форма патологии суставов. Ревматологи США и Европы в 2013 году констатировали, что 70% ревматических заболеваний приходятся именно на долю остеоартроза. У некоторого процента были выявлены множественные поражения суставов или полиостеоартроз. Врачебная практика показывает, что случаев заболевания полиостеоартрозом с каждым годом становится всё больше.
Одной из главных причин развития болезни врачи называют чрезмерную механическую нагрузку, которая не соответствует возможности суставной поверхности хряща сопротивляться оказываемому на него воздействию. В конечном итоге, несоответствие механической нагрузки может привести сначала к дегенеративным повреждениям, а затем и к деструкции хряща.
Распространённой причиной развития остеоартроза является также нарушение приемлемой конгруэнтности суставных поверхностей здоровых хрящей. В таком случае, нагрузка распределяется не равномерно по всей площади хряща. Максимальное сближение суставных поверхностей происходит на небольшой площади. Именно в этом месте хрящ начинает дегенерировать.
Случается также, что из-за травм, контузий, нарушения субхондрального кровообращения происходит изменение физико-химических свойств хрящевой ткани. По этой причине, даже при нормальной нагрузке, ткань хряща становится менее устойчивой к механическим воздействиям.
Физико-химические свойства хрящевой ткани могут изменяться также в результате следующих заболеваний:
Стоит отметить, что немаловажную роль при определении возможности развития остеоартроза и полиостеоартроза играет наследственный фактор.
Первые симптомы болезни практически не ощущаются. Явным признаком возникновения проблем является появление хруста в суставах при различных движениях. Также после сильной физической нагрузки возможны периодические боли не выраженного характера, которые быстро проходят. Со временем интенсивность и продолжительность болей изменяются в сторону увеличения, причём болевые ощущения начинают появляться даже после слабых нагрузок.
В отличие от воспалительных болей, которые наблюдаются при артритах, присущие артрозам болевые ощущения характеризуются как механические, то есть появляются они именно при физической нагрузке на поражённый сустав. Впоследствии, болевой синдром становится более интенсивным по вечерам и ночью, даже когда сустав находится в состоянии покоя.
Патогенез болей при остеоартрозе определить непросто, так как в зависимости от различных патогенетических механизмов, которые способствуют появлению болевого синдрома, боль может проявляться по-разному. В настоящее время классифицируют первичные и вторичные остеоартрозы.
Первичные остеоартрозы, которые называют также генуинными, представляют собой заболевания, которые развиваются на здоровом суставном хряще, из-за чрезмерной механической нагрузки.
Вторичные остеоартрозы возникают в хрящах, изменённых после травмы, артрита, эндокринных и сосудистых нарушений и др.
Диагностировать остеоартроз возможно на ранних стадиях: рентгенограммы показывают неотчётливое сужение суставной щели, что позволяет предположить развитие начального остеосклероза. Также можно заметить начальные остеофиты – некоторые заострения краёв поверхностей суставов.
Основные клинические проявления заболевания полиостеоартроз:
Необходимо учитывать, что не во всех случаях наблюдается соответствие между клиническими и рентгенологическими признаками остеоартроза. Частым явлением выступает наличие характерных болевых ощущений механического характера при отсутствии сужения суставной щели на рентгенограмме.
На ранних этапах развития болезни, до получения характерной рентгенограммы, диагностирование остеоартроза бывает трудной задачей, для реализации которой необходимы данные следующих методов исследования:
Работа опытных врачей, использование при диагностике полиостеоартроза новейшего оборудования и применение медикаментозных и немедикаментозных методов лечения позволяют предотвратить дальнейшее развитие заболевания.
При лечении полиостеоартроза первоочередной задачей специалисты считают снижение нагрузки на пораженные суставы. Выбор консервативной терапии зависит от причины возникновения болезни. Однако наиболее распространённым методом лечения полиостеоартроза являются физиотерапевтические процедуры. Соблюдение индивидуально подобранного режима питания (диеты) также играет немаловажную роль, так как именно избыточный вес нередко провоцирует возникновение заболевания.
Медикаментозное лечение Полиостеоартроза
Для снижения болей в суставах при отсутствии противопоказаний рекомендуется принимать анальгезирующие средства. Дозировку препаратов определяет врач. Важную роль в лечении полиостеоартроза играют хондропротекторы – препараты, которые улучшают питание хрящевой ткани, замедляют процесс ее дальнейшего разрушения.
Немедикаментозное лечение болезни суставов
Полиостеоартроз является заболеванием, которое поддаётся лечению следующими методами физиотерапии:
Использование данных методик способствует снижению болевого синдрома и уменьшению воспалительного процесса в суставах.
При заболевании полиостеоартрозом одной из лечебных рекомендаций являются также физические упражнения. Изучение гимнастического комплекса должно происходить под надзором специалиста. Переходить к самостоятельным тренировкам рекомендуется не ранее, чем через месяц совместных занятий с инструктором. Ежедневно физическим упражнениям рекомендуется уделять не менее получаса.
Для достижения успешного результата лечения полиостеоартроза необходимо установить конкретную причину его возникновения, так как от факторов, спровоцировавших заболевание, зависит выбор схемы терапии.
Для профилактики полиостеоартроза специалисты в первую очередь рекомендуют контролировать массу тела относительно роста. Лицам старше 40 лет, в особенности имеющим наследственную предрасположенность к развитию заболевания, следует соблюдать следующие рекомендации:
Финские ревматологи обнародовали данные, согласно которым за последние десять лет нетрудоспособность из-за полиостеоартроза увеличилась в 5 раз. Как правило, клинические показатели заболевания проявляются в возрасте 45-50 лет.
Острая крапивница – аллергическая реакция на коже
Острая крапивница – аллергическая реакция на коже
Если у вас – без каких-либо видимых причин – на коже появились сыпь или красные выпуклые пятна, сопровождающиеся зудом, вы имеете все основания заподозрить у себя крапивницу. И обратиться к дерматологу или аллергологу: с острой крапивницей шутить не стоит. Хотя в большинстве случаев это состояние и не опасно для жизни, и крапивница не является заразной болезнью, у некоторых людей такие симптомы могут развиться в более серьезную аллергическую реакцию, требующую неотложной помощи.
Геометрия крапивницы: как распознать симптомы?
Крапивница проявляется в виде приподнятых, хорошо очерченных областей эритемы (покраснения) и отечности кожи, которая при этом очень зудит. По интенсивности зуд может варьироваться от слабого до сильного. Красные пятна на коже могут принимать любую форму: быть линейными, круглыми или овальными, дугообразными
Крапивница может появиться на любом участке тела, при этом зудящие пятна могут менять форму, мигрировать, исчезать и появляться вновь в течение коротких периодов времени. Однако распознать это состояние достаточно просто – у крапивницы есть один характерный симптом: центр пятен при надавливании бледнеет. В то же время это не значит, что крапивницу невозможно перепутать с каким-либо другим из множества дерматологических заболеваний, сходных по симптоматике. Так, случается, что поставить диагноз удается только опытному врачу.
Дифференциальная диагностика крапивницы:
аллергический контактный дерматит атопический дерматит (экзема) мультиформная эритема чесотка болезнь Шенлейн-Геноха (форма аллергического васкулита) мастоцитоз розовый лишай.
По времени симптомы крапивницы могут отмечаться от нескольких минут до нескольких месяцев или даже лет (тогда речь идет уже о хронической крапивнице). Обычно пятна с четкими краями появляются на коже неожиданно и исчезают так же внезапно. Если эти симптомы длятся менее шести недель, крапивницу классифицируют как острую.
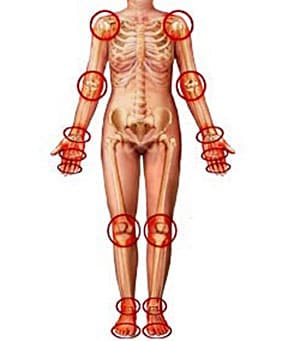
Острая генерализованная крапивница
Отдельно выделяется острая генерализованная крапивница, которая отличается большей площадью распространения пятен на теле. В некоторых случаях зудящие пятна или сыпь могут покрывать все тело. Еще один специфический момент: причину острой генерализованной крапивницы часто установить не удается. Согласно некоторым источникам, причина этого состояния не определяется более чем в 60% случаев.
Известные \ распространенные триггеры острой генерализованной крапивницы
Как развивается острая крапивница
При контакте с триггером (раздражителем) организм реагирует на это выделением большого количества медиатора воспаления гистамина, а также ряда других провоспалительных молекул (цитокинов). В случае крапивницы они скапливаются под поверхностью кожи, воздействуют на проницаемость сосудов, которые начинают пропускать жидкость. Жидкость накапливается в коже и вызывает сыпь, зуд, покраснение и другие неприятные симптомы.
В некоторых случаях триггер крапивницы очевиден, например, арахис или креветки. Острая крапивница может быть вызвана аллергической реакцией на продукты питания, лекарства, косметику или мыло, а также инфекции, укусы насекомых или факторы окружающей среды (как жара, холод, давление, физические упражнения, солнечный свет) и стресс.
Многие случаи крапивницы требуют длительного исследования, так как это состояние может спровоцировать множество разных причин, поэтому без медицинского наблюдения не обойтись. В поисках триггера врач может назначить различные кожные пробы. Они должны проводиться только под строгим медицинским наблюдением в клинике с надлежащим оборудованием, так как многие случаи аллергических реакций несут риск анафилаксии.
Вирус Эппштейн-Барр: лечить или не лечить?
О вирусе Эппштейн-Барр слышали немногие, но к 40 годам его носителями становятся до 97% людей.
Кому-то повезет, и такое «соседство» пройдет незамеченным, а у иных оно может обернуться синдромом хронической усталости или даже злокачественным заболеванием крови.
Прививок от ВЭБ пока не придумали, лечить его по большому счету особо нечем. Однако в ряде случаев диагностику на него считают жизненно необходимой — иначе лечение пойдет не по тому пути и может серьезно навредить пациенту.
ВЭБ — причина хронической персистирующей инфекции из группы герпесвирусных возбудителей (вирус герпеса 4-го типа).
Источником заражения ВЭБ является больной человек или вирусоноситель.
Передача вируса может происходить:
ВЭБ может наблюдаться в любом возрасте, но особенно у детей и молодых.
Клинические проявления инфекции крайне разнообразны, что затрудняет диагностику. Как правило, проявления ВЭБ развиваются на фоне снижения иммунитета, что свойственно всем герпесвирусным инфекциям.
Первичные формы заболевания и его рецидивы всегда связаны с врожденным или приобретенным иммунодефицитом. У людей с выраженным иммунодефицитом наблюдаются генерализованные формы инфекции с поражением центральной нервной системы, печени, легких и почек.
В настоящее время установлено, что ВЭБ также ассоциирован с целым рядом онкологических, преимущественно лимфопролиферативных и аутоиммунных заболеваний (классические ревматические болезни, васкулиты, неспецифический язвенный колит и др.). Кроме того, ВЭБ вызывает манифестные и стертые формы заболевания, протекающие по типу острого и хронического мононуклеоза.
У людей с нормальным иммунитетом после заражения ВЭБ возможны два варианта.
Инфекция может протекать бессимптомно либо проявляться в виде незначительных признаков, напоминающих грипп или ОРВИ. Однако в случае заражения на фоне уже имеющегося иммунодефицита у пациента может развиться картина инфекционного мононуклеоза.
В случае развития острой инфекции возможны несколько вариантов исхода заболевания:
1. выздоровление (выявляется ДНК вируса в единичных клетках);
2. бессимптомное вирусоносительство или латентная инфекция (вирус определяется в слюне или лимфоцитах лабораторно);
3. развитие хронического рецидивирующего процесса:
Исход острой инфекции, вызванной ВЭБ, зависит от наличия и степени выраженности иммунного дефицита, а также от наличия ряда внешних факторов (стрессы, сопутствующие инфекции, операционные вмешательства, гиперинсоляция, переохлаждения и др.), способных нарушать работу иммунной системы.
XXI век — век герпетических инфекций. И это действительно так. Мы стали неожиданно уязвимыми к вирусам, которые еще пару сотен лет назад не представляли для нас никакой угрозы. Сегодня нет ни чумы, ни холеры, ни оспы — зато есть герпетические инфекции, и это большая проблема.
Клинические проявления заболеваний, вызванных ВЭБ, зависят от остроты процесса.
Также имеет значение первичность инфекционного процесса или возникновение клинической симптоматики хронической инфекции.
В случае развития острого инфекционного процесса при заражении ВЭБ наблюдается картина инфекционного мононуклеоза.
Развитие данного заболевания приводит к появлению следующих клинических признаков:
В случае развития хронически активной ВЭБ-инфекция наблюдается длительное рецидивирующее течение заболевания.
Обычно эта симптоматика имеет волнообразный характер.
У пациентов с иммунной недостаточностью возможно:
Генерализованные формы ВЭБ-инфекции могут привести к летальному исходу.
Учитывая то, что клинически диагноз «ВЭБ-инфекция» выставить невозможно, ведущим в определении заболевания являются методы лабораторной диагностики.
Их можно разделить на две группы:
К скрининговым можно отнести те, которые наряду с клинической симптоматикой позволяют заподозрить ВЭБ-инфекцию.
В клиническом анализе крови могут наблюдаться: незначительный лейкоцитоз, лимфомоноцитоз, возможно, тромбоцитопения.
В биохимическом анализе крови выявляются: повышение уровня трансаминаз и других ферментов, белков острой фазы — С-реактивный белок, фибриноген и др.
Однако эти изменения не являются строго специфичными для ВЭБ-инфекции (их можно обнаружить и при других вирусных инфекциях).
Важным исследованием, позволяющим установить наличие возбудителя в организме, является серологическое обследование: повышение титров антител к ВЭБ, является критерием наличия инфекционного процесса в настоящее время или свидетельством контакта с инфекцией в прошлом.
Однако наличие антител не позволяет однозначно говорить о том, что клинические проявления заболевания вызваны ВЭБ.
Для получения наиболее достоверных результатов используется ДНК-диагностика.
С помощью метода полимеразной цепной реакции (ПЦР) определение ДНК ВЭБ проводят в различных биологических материалах: слюне, сыворотке крови, лейкоцитах и лимфоцитах периферической крови.
При необходимости проводят исследование в биоптатах печени, лимфоузлов, слизистой кишечника и т.д.
Таким образом, для постановки диагноза ВЭБ-инфекции, помимо проведения общеклинических обследований, необходимы серологические исследования (ИФА) и ДНК диагностика инфекции в различных материалах в динамике.
Лечение ВЭБ инфекции
Во-первых, я бы советовала не заниматься самолечением.
Во-вторых, найти врача, которому Вы можете доверить здоровье своего ребенка и Ваше (педиатр, аллерголог-иммунолог, гематолог, инфекционист и т.д. желательно с опытом ведения таких пациентов).
В-третьих, не паниковать, т.к. обнаружение ВЭБ инфекции у человека не означает, что его необходимо немедленно лечить, спасать.
В настоящее время общепринятых схем лечения ВЭБ-инфекции не существует.
Объем терапии больных, как с острой, так и с хронической активной ВЭБ-инфекцией различный, в зависимости от длительности заболевания, тяжести состояния и иммунных расстройств.
В комплексном лечении используются различные группы препаратов:
Еще важно осознать некоторые закономерности:
1. Иммунная система получает все необходимое для своей работы из продуктов питания, которые мы потребляем.
2. Обязательно для иммунной системы нужны: витамины и микроэлементы, омега-3, витамин Д.
3. Необходимо, чтобы ребенок соблюдал режим дня (высыпался, не просиживал часами за компьютером и др. гаджетами, прогулки на свежем воздухе, физическая деятельность).
Мышечные дистонии
Симптомы дистонии
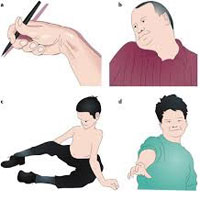
Мышечная дистония может быть в различных частях тела. Ранние симптомы могут включать в себя ухудшение почерка после написания нескольких строк, судороги в ногах или скованность в мышцах ног, могут возникать неожиданно как «гром среди ясного неба» или возникать после бега или ходьбы на некоторое расстояние. Возможно непроизвольное скручивание шеи, особенно после нагрузки или стресса. Иногда возникает непроизвольное частое моргание глаз, что может приводить к функциональной слепоте. Другие возможные симптомы это тремор и нарушения речи. Начальные симптомы могут быть очень незначительными и могут быть заметны только после длительных нагрузок, стресса или усталости. Со временем симптомы могут стать более явными и стойкими, но, иногда, они могут не прогрессировать.
У некоторых пациентов, симптомы дистонии появляются в детстве, в возрастном промежутке от 5 до 16 лет, чаще всего, в конечностях (ноге или в руке). При генерализованной дистонии дистонические движения могут быстро прогрессировать и вовлекать все конечности и туловище, но скорость прогрессирования обычно заметно замедляется после завершения пубертатного возраста.
У других пациентов, симптомы появляются в конце подросткового или раннего взрослого возраста. В таких случаях, дистония нередко начинается в верхних частях тела, а симптоматика прогрессирует медленно. Дистония, которая начинается в зрелом возрасте, чаще всего, остается фокальной или сегментарной дистонией.
Прогрессирование дистонии проходит несколько стадий. Первоначально дистонические движения преходящие и появляются только во время произвольных движений или стресса. В дальнейшем, у пациентов могут возникать дистонические ненормальные позы и движения во время ходьбы и, в конечном счете, даже в состоянии покоя. Дистонические движения могут со временем привести к стойким физическим дефектам, так как возникают укорочения сухожилий.
При вторичных дистониях вследствие травмы или инсульта у пациентов отмечаются аномальные движения только с одной стороны тела, которые могут появиться сразу после травмы головного мозга (инсульта) или через некоторое время после. Симптомы обычно не прогрессируют и не охватывают другие части тела.
Классификация дистоний
Одна из классификаций дистонии подразделяет их в зависимости от частей тела, вовлеченных в это состояние:
Некоторые типы дистонии выделяются как отдельные синдромы:
Торсионная дистония, которая ранее называлась мышечная деформирующая дистония является редкой формой дистонии, имеет генетическую детерминированность, обычно начинается в детстве и неуклонно прогрессирует. Торсионная дистония приводит к выраженным физическим дефектам и нередко к тяжелой инвалидизации. Исследования генетиков выявили причину этой формы дистонии (у многих пациентов имелись мутации в гене под названием DYT1). Было также отмечено, что этот ген ассоциирован не только с генерализованной дистонией, но и с некоторыми формами фокальной дистонии. Тем не менее, есть данные, что большинство дистоний не связаны с этим дефектом гена и имеют неизвестную причину.
Краниальная дистония это термин, используемый для описания дистонии, которая влияет на мышцы головы, лица и шеи. Оромандибулярная дистония затрагивает мышцы челюсти, губ и языка. Челюсть, может выдвигаться вперед, опускаться или закрываться и возможны нарушения глотания и речи. Спастические дисфония поражает мышцы гортани, которые контролируют речь, что может вызвать нарушения речи, дыхания или хриплость голоса. Синдром Мейга является сочетанием блефароспазма и оромандибулярной дистонии и иногда спастической дисфонии.Спастическая кривошея также иногда классифицируется, как краниальная дистония.
Как правило, ДЗД начинается в детстве или в подростковом возрасте, с прогрессирующим ухудшением процесса ходьбы, а в некоторых случаях и наличием спастичности. При дистонии Segawa, симптомы могут колебаться в течение дня от относительной мобильности утром, с постепенным ухудшением в дневное и вечернее время, а также после физических упражнений. Диагноз ДЗД может быть не выставлен своевременно, так как эта форма дистонии по проявлениям напоминает по симптоматике церебральный паралич. Кроме того, существуют формы дистонии, которые могут иметь четкую генетическую причину: DYT1 дистония является редкой формой доминантно наследуемой генарализованной дистонии, которая может быть вызваны мутацией в гене DYT1. Эта форма дистонии обычно начинается в детстве, сначала влияет на конечности, и неуклонно прогрессирует, часто вызывая инвалидизацию. Поскольку эффекты мутации гена проявляются не всегда, у некоторых людей с наличием мутации этого гена может не быть проявлений дистонии.
В последнее время исследователи выявили еще одну генетическую причину дистонии связанную связано с мутациями в гене DYT6. Дистония вызванная мутацией в гене DYT6 часто проявляется как черепно-лицевая дистония, цервикальная дистонии или дистония руки.
Механизм развития дистонии
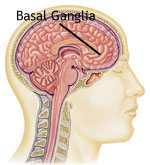
Приобретенные дистонии, которые также называются вторичные дистонии, являются результатом влияния экзогенных факторов или заболеваний, приводящих к повреждению базальных ганглиев. Родовая травма (в частности, из-за гипоксии мозга), некоторые инфекции, реакция на некоторые лекарства, тяжелые металлы или отравления окисью углерода, травмы, или инсульт могут привести к появлению дистонических симптомов. Дистонии также могут быть симптомами других заболеваний, некоторые из которых могут быть наследственными.
Около 50% случаев дистонии не имеют никакой связи с заболеваниями или травмами и называются первичной или идиопатической дистонией.
Некоторые случаи первичной дистонии могут иметь различные типы наследственных паттернов.
Лечение
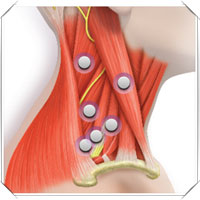
Хирургические методы лечения в некоторых случаях могут быть рекомендованы отдельным пациентам, когда лекарства оказываются не эффективны или побочные эффекты являются слишком серьезными. В отдельных случаях при выраженной генерализованной дистонии проводится хирургическая деструкция части таламуса, глубокой структуры мозга контролирующей движения. Нарушение речи является основным риском такой процедуры, так как таламус располагается около структур головного мозга, контролирующих речь. Хирургическая денервация мышц иногда помогает при фокальной дистонии, в том числе при блефароспазме, спазматической дисфонии и кривошее. Но результаты таких денерваций не очень обнадеживающие в долгосрочной перспективе.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.