Что влияет на рост грудных желез у девочек в подростковом
Что такое гипомастия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Астахова М. А., уролога со стажем в 8 лет.
Определение болезни. Причины заболевания
Гипомастия (микромастия или гипоплазия молочных желёз) — постпубертатное доброкачественное недоразвитие ткани молочной железы. Оно бывает врождённым и приобретённым, односторонним и двусторонним.
По строению недоразвившаяся железистая ткань состоит из фиброзной стромы и протоковых структур, которые соответствуют протокам препубертатной молочной железы и не имеют долевого развития. [3]
В большинстве случаев встречается идиопатическая гипомастия, т.е. недоразвитие молочных желёз, не зависимое от других заболеваний. Однако существуют и определённые причины развития данной патологии, среди которых:
Какая грудь считается «маленькой»
В настоящее время нет чёткого определения «нормального» размера женской груди, поэтому объективного определения гипомастии не существует. Субъективно недоразвитие молочной железы включает в себя несоответствие между внешним видом груди и её желаемым размером и формой.
Для определения размера груди пользуются следующей формулой: обхват по линии сосков (см) минус обхват под молочными железами (см).
На сегодняшний день различают размеры бюста от 0 до 6 или от A до F.
Значение нутрициологии в формировании молочной железы у девочек-подростков
Опубликовано в журнале:
РАКТИКА ПЕДИАТРА. ДЕТСКОЕ ПИТАНИЕ, Июнь, 2006
О.А. ГРОМОВА, д.м.н., профессор, ИвГМА, Иваново
За последние 10 лет встречаемость мастопатии (МП) в России возросла на 40%, и решение этой проблемы во многом лежит в плоскости ранней профилактики.
С позиций доказательной медицины важным фактором профилактики МП является обогащение диеты физиологическими дозами защитных микронутриентов: селена (Se), витаминов А, Е, С, D, группы В (фолатов, В1 В2, В5 и особенно В6), марганца (Mn), цинка (Zn), рутозида, липоевой кислоты, кофермента Q10. Женщинам рекомендуется пересмотреть систему питания. Избыток калорийности, употребление твердых жиров (особенно жиров коровьего молока и говядины), пищевого сахара, изделий из рафинированной муки, а также наличие дисбиоза кишечной флоры являются факторами, предрасполагающими к возникновению опухоли молочной железы (ОМЖ) [9].
ГЕНЕТИЧЕСКИЕ ФАКТОРЫ РИСКА РАЗВИТИЯ ОМЖ
ДРУГИЕ ФАКТОРЫ РИСКА РАЗВИТИЯ ОМЖ
Известно, что при старте менструаций в раннем пубертате (до 11,5 лет), при формировании молочных желез больших размеров, негативном семейном анамнезе, при нарушении становления менструальной функции или просто грубых нарушениях в диете (жирная, сладкая пища, дисбиоз) повышается риск МП и вероятность ОМЖ. Таких девочек-подростков необходимо брать под контроль детским гинекологам.
Эпидемиологически доказана связь МП и ОМЖ с фактом недостаточной инсоляции и слабой освещенности (опосредованно через дефицит витамина D), с недостаточным потреблением с пищей растительных волокон [9] и с приемом алкоголя [35]. Алкоголь является важным фактором риска нарушения формирования груди и мастопатии. Его роль выросла за последние 20 лет в связи с ростом женского алкоголизма и, особенно, с массовым ростом регулярного потребления пива, которое, за счет веществ пивного хмеля, вызывает активизацию эстрогенового синтеза. Хроническое употребление водки и других крепких спиртных напитков приводит к снижению уровня женских половых гормонов и даже может привести к омужествлению женского фенотипа (особенно у девочек-подростков и женщин после 35 лет). Кроме того, злоупотребление любым видом алкоголя нарушает способность тонкой кишки всасывать различные вещества, включая витамины, микроэлементы и аминокислоты. Алкоголь же всасывается приоритетно [7]. Один из основных механизмов проканцерогенного действия алкоголя при МП реализуется через цитохром Р-450Е1 и риск значительно повышается у курящих девушек и у пациенток с неполноценной диетой (дефицит токоферола, фолатов, пиридоксальфосфата, а также дефицит Zn и Se, необходимых для активации системы цитохромов Р-450) [35].
К факторам риска МП относят также гиподинамию [3,4,12]. Нормальная физическая активность необходима для профилактики МП.
Для мастопатии актуальны факторы неблагоприятной экологии (проживание в условиях сниженной инсоляции (севернее 60 широты), курение, нагрузка токсическими металлами (Hg, Cd, Pb) и переходным металлом As) [8]. При воздействии токсичными металлами следует учитывать факт антагонизма с эссенциальными МЭ. Так, при дотации селена снижается усвоение, усиливается выведение и потенцируется образование низкотоксичных соединений Hg, As, Pb и Cd. Физиологические дозы цинка и меди являются адапторами при нагрузке Pb и Cd. Дотации магния и кальция снижают поступление Pb, Cd, Be. Баланс железа противостоит кумуляции свинца, баланс фосфора и селена препятствует накоплению мышьяка [1, 7, 16, 17].
МИКРОНУТРИЕНТНАЯ ПРОФИЛАКТИКА МП
Несмотря на то, что разные формы МП имеют разную вероятность перерождения в злокачественную опухоль груди (от 0,1% при узловатых типах дисгормональных гиперплазий, до 40% при некоторых видах фиброаденоматоза) технологии микронутриентной поддержки одинаковы [3, 30].
Обязательное включение в диету разнообразия растительных масел (высшие сорта оливкового масла, льняное, тыквенное, амарантовое, масло из виноградных косточек, из косточек черной смородины и т.д.), зеленого и белого чая, чеснока, капусты брокколи, введение йодированной соли с пониженным содержанием NaCl и обогащенной солями калия и магния (Валетек, РФ), индийской соли с повышенным содержанием серы повышает антиоксидантный статус и содержит массу противораковых адапторов (полифенолов, биофлавоноидов, сквалена, микроэлементов и т.д.). Кроме того, следует снизить потребление продуктов, потенцирующих задержку жидкости, в том числе, в кистах молочных желез (кофе, какао, шоколад) особенно в предменструальный период у больных с МП [3].
Активно обсуждается эффективность при МП и при лечении предменструального синдрома у девушек (включая циклическую масталгию) фитотерапии (Oenothera Biennis, Супага C.irdunculus, Vilex Agnus castus, Pueraria labata, Glycyrrhiza glabra, Angelica sinensis, Artemisia vulgais и др). Однако доказательной базы по эффективности и безопасности этих растений пока нет.
Пик обращаемости по проблеме мастопатии приходится на конец зимы и начало весны [12]. Для предупреждения гиповитаминоза, а, следовательно, и мастопатии рекомендуется, насколько это возможно, обогащать пищевой рацион свежими овощами и фруктами, а зимой и ранней весной принимать различные витаминно-минеральные комплексы (ВМК), в состав которого входят витамины А, В1, В2, В6, С, Е. Введения нового отечественного ВМК «Селмевит», содержащего наряду с Se, микронутриенты, потенцирующие его обмен (Mn, Zn, Cu, метионин, липоевая кислота), а также физиологические дозы витаминов, ответственных за метаболизм эстрогенов (витаминов В1, В2, В5, В6 и фолиевой кислоты, витаминов С, А, Е) соответствует рациональному подходу к безопасной и долговременной широкомасштабной профилактики мастопатии.
Витамин Е обеспечивает развитие антиоксидантного эффекта селена. Сам по себе витамин Е малоэффективен для профилактики мастопатии и онкогенеза, но важен как мощный потенциатор действия селена.
Метионин в присутствии витамина Е облегчает образование экскреторных нетоксичных метаболитов селена [9, 18].
Марганец обеспечивает синергизм антиоксидантного действия с селеном и имеет важное самостоятельное значение в лечении МП и профилактике ОМЖ (опосредовано через нормализацию активность митохондриальной формы Mn-SOD). Витамины группы В (В1,В2, В5, В6, фолиевая) обладают так называем слабым антиэстрогеновым эффектом, ускоряют метаболизм эстрогенов [18].
Фармакологически нецелесообразно сочетание в ряде ВМК селена с высокими и мегадозами аскорбиновой кислоты (высокие дозы витамина С трансформируют селенит натрия в практически неусваиваемый элементарный селен, выводящийся с фекалиями [19]), хотя такие комплексы имеются и, как правило, стоят дорого.
Таким образом, одной из наиболее важных и доказанных фармакологических мишеней при мастопатии является нормализация обмена селена [21, 23, 24]. Дефицит селена (ДС) в России очень широко распространен [2, 5, 14, 16, 27] и в областях с наиболее резким ДС патология репродуктивной сферы (включая мастопатию и ОМЖ) встречается достоверно чаще [18, 21, 32, 34].
Кроме антиканцерогенного эффекта Se, были выявлены его радиопротекторные эффекты в зонах повышенного радиоактивного загрязнения и при проведении лечения опухолей изотопами.
Однако, избыточное назначение йода при аутоиммунных процессах в щитовидной железе и сопутствующей этому процессу нейродегенерации [7] и МП, подвергается критике [25]. Fountoulakis S. и Tsatsoulis A. (2004) опубликовали сводные данные о необходимости дифференцированного подхода к назначению препаратов йода. Принципиальное терапевтическое значение препараты йода имеют при лечении эндемических состояний, под контролем уровня ТТГ, Т3, Т4. Отмечаются негативные последствия применения препаратов йода при болезни Хашимото, болезни Базеда и при атрофическом тиреоидите (особенно важно для женщин старше 35 лет), при которых избыточное назначение йода вызывает усугубление гипотиреоза и необратимое разрушение щитовидной железы [25].
По вопросам литературы обращайтесь в редакцию.
10 вопросов о женской груди. Рассказывает маммолог
УЗИ молочных желез нужно делать раз в год, в период лактации грудь требует к себе большего внимания, чем обычно, ходить с бюстгальтером 24 часа в сутки категорически запрещено, а пирсинг сосков чреват серьезными осложнениями — этими фактами, а также правилами своей жизни с нами поделилась опытный маммолог Елена Майсеня.
О контроле здоровья груди
— В первую очередь, я советую всем своим пациенткам раз в месяц на 5-9 день цикла (от начала менструации) проводить самостоятельный осмотр груди, что и сама всегда выполняю. Думаю, многие женщины знают, как это делать, но на всякий случай напомню последовательность:
При выявлении любых подозрительных признаков следует обратиться к врачу, особенно, если вы заметили:
Поскольку я сама квалифицированный специалист, к маммологу не хожу, но советую обязательно делать это каждой женщине. Не пропускайте консультации и осмотры и, конечно, обращайтесь к доктору при возникновении любых вопросов. Кроме того, раз в год нужно делать УЗИ молочных желез, а в возрасте 50 лет — маммографию. Только благодаря данным обследованиям с определенной точностью можно сказать, что никаких подозрений на серьезные заболевания у вас нет. Многие проблемы даже не ощущаются, определить их может только профессионал.
— Грудь — это просто часть тела, которой необходима обычная гигиена. Однако особые правила ухода следует соблюдать при кормлении грудью. В период лактации мыть грудь достаточно два раза в день. От практики мытья с мылом перед каждым кормлением уже постепенно отходят, поскольку частая процедура нарушает водно-жировой баланс кожи, то есть сушит ее. В результате кожа сосков может потрескаться. В период кормления можно пользоваться специальными кремами.
Если с кожей груди что-то не так, не стоит скупать все лосьоны, которые есть в аптеке. Обратитесь к специалисту, он исключит вероятность заболевания и посоветует, какое средство вам больше всего подойдет.
О выборе бюстгальтера
— Главная функция бюстгальтера — поддержать грудь. При этом он не должен сдавливать, вызывать неприятных ощущений, препятствовать кровообращению, оттоку лимфы. Я стараюсь выбирать натуральные ткани. Если бретельки и пояс бюстгальтера натирают, оставляют красные следы и вмятины, мой вам совет, несмотря на то, что покупка выглядит на теле очень красиво, не издевайтесь над собой, выбросьте ее без лишних сожалений.
Вообще в действительности бюстгальтер не так уж сильно нам нужен. Особенно это касается женщин с маленькой грудью. Сотни лет дамы как-то обходились без этого элемента гардероба и, думаю, чувствовали себя при этом довольно комфортно. Со временем устои и мода затянули нас сначала в корсеты, потом в поролон.
Почему так происходит? Кто-то носит бюстгальтер для поддержки груди, кто-то боится ее обвисания, кто-то волнуется из-за маленького размера, в некоторых случаях правила диктует дресс-код. И все же выбор женщина должна делать сама. Прислушивайтесь к своему телу и настроению.
О БАДах и витаминах
— Меня иногда спрашивают, нужно ли целенаправленно пить какие-нибудь витамины для груди. Специально этого делать не стоит. Но в качестве профилактики проблем со здоровьем в принципе в зимний период я пропиваю комплекс витаминов и микроэлементов.
Сегодня очень популярными стали БАДы. Это концентраты натуральных или идентичных натуральным биологически активных веществ, предназначенные для непосредственного приема и/или введения в состав пищевых продуктов. В лечении мастопатии (дисгормональное заболевание молочных желез) фитотерапия и БАДы используются широко, но только сертифицированные и реализуемые через аптечную сеть. Не стоит покупать что-то наобум. Подходите ко всему обдуманно.
— В солярий сама никогда не ходила и не планирую. С весны и до осени и в Беларуси, и особенно на отдыхе за ее пределами пользуюсь солнцезащитным кремом SPF 30-50.
Загар — ответная, защитная реакция кожи на воздействие солнечных лучей, в результате — гиперпигментация, фотостарение, повышенный риск меланомы.
О физических упражнениях
— В молочных железах нет собственных мышц. Физическими упражнениями можно укрепить лишь грудные мышцы, на которых расположены молочные железы. Я бы советовала плавание и легкую гимнастику. Обязательно следите за здоровьем позвоночника. Правильная осанка прежде всего влияет на красоту груди.
— Можно ли благодаря питанию увеличить грудь? Можно, если поправиться килограммов на 10-15. Не думаю, что капуста или другие продукты сделают ваш бюст на пару размеров больше, сколько их ни ешь. Что касается вредной для здоровья груди еды, я солидарна с высказыванием знаменитого врача и философа Парацельса: «Разница между ядом и лекарством в дозе». Ничего себе не запрещаю, но и не злоупотребляю.
Еще говорят, что на форму и даже размер бюста способен повлиять массаж. На самом деле он может быть даже вреден при наличии каких-либо образований в молочных железах. Поэтому вначале необходимо профилактическое обследование. После этого, теоретически, легкий массаж груди, который усиливает кровоток и лимфоотток, не навредит. Но не стоит ожидать удивительных результатов.
— К этому вопросу отношусь двояко. Есть моменты, когда она необходима. После хирургических вмешательств (например, мастэктомии) пластика — это и физическая, и психологическая реабилитация женщины. В некоторых случаях, например, при гигантомастии, показана редукционная маммопластика — то есть уменьшение размеров груди. Конечно, гораздо чаще женщины обращаются в клиники, чтобы выполнить операции по увеличению молочных желез, однако стоит помнить, что имплант — это инородное тело и осложнения имплантации достаточно разнообразны.
В любом случае выбирать женщине. Но к операции надо подходить осознанно, понять единственный ли это вариант, взвесить все «за» и «против».
— Меня это модное веяние настораживает. Я не хочу никого пугать, но все же перечислю возможные отрицательные моменты такого решения:
О разрешенных ласках
— Пациентки задают мне вопросы и на эту тему. Нет каких-то конкретных ограничений, но все же женская грудь — это нежный орган, он создан природой для вскармливания потомства и отношение к нему должно быть соответствующее. Не советую применять ничего, что вызывает явный дискомфорт, а тем более травмирует грудь! Последствия могут быть печальными.
Любите себя, соблюдайте простые правила, обращайтесь к специалистам. Вовремя замеченная проблема — большое преимущество, которое однажды может спасти вам жизнь.
Что влияет на рост грудных желез у девочек в подростковом
Кафедра репродуктивной медицины и хирургии факультета дополнительного профессионального образования ГБОУ ВПО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России, Москва, Россия
Кафедра репродуктивной медицины и хирургии факультета последипломного образования Московского государственного медико-стоматологического университета; Измайловская детская клиническая больница, Москва
Кафедра репродуктивной медицины и хирургии факультета последипломного образования Московского государственного медико-стоматологического университета; Измайловская детская клиническая больница, Москва
Кафедра репродуктивной медицины и хирургии ФПДО Московского государственного медико-стоматологического университета; Измайловская детская городская клиническая больница, Москва
Развитие молочных желез у девочек (обзор литературы)
Журнал: Проблемы репродукции. 2012;(6): 20-23
Адамян Л. В., Богданова Е. А., Сибирская Е. В., Сорокина И. Н. Развитие молочных желез у девочек (обзор литературы). Проблемы репродукции. 2012;(6):20-23.
Adamyan L V, Bogdanova E A, Sibirskaia E V, Sorokina I N. MAMMARY GLAND DEVELOPMENT IN GIRLS (A REVIEW). Russian Journal of Human Reproduction. 2012;(6):20-23.
Кафедра репродуктивной медицины и хирургии факультета дополнительного профессионального образования ГБОУ ВПО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России, Москва, Россия
Приведены данные литературы об анатомии и физиологии молочной железы, об особенностях развития долек молочной железы у девочек. Особое внимание обращено на созревание молочной железы в пубертатный период.
Кафедра репродуктивной медицины и хирургии факультета дополнительного профессионального образования ГБОУ ВПО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава России, Москва, Россия
Кафедра репродуктивной медицины и хирургии факультета последипломного образования Московского государственного медико-стоматологического университета; Измайловская детская клиническая больница, Москва
Кафедра репродуктивной медицины и хирургии факультета последипломного образования Московского государственного медико-стоматологического университета; Измайловская детская клиническая больница, Москва
Кафедра репродуктивной медицины и хирургии ФПДО Московского государственного медико-стоматологического университета; Измайловская детская городская клиническая больница, Москва
Анатомия и физиология молочных желез. Молочная железа (МЖ) — парный орган, образующий молоко, естественную пищу детей грудного возраста. Располагается с двух сторон на передней грудной стенке между II и VI ребром от края грудины до передней подмышечной линии. Полагают, что МЖ являются видоизмененными потовыми или сальными железами. МЖ закладываются у зародыша на 6-й неделе внутриутробного развития из элементов эктодермы, образуются из боковых вентральных складок эктодермы эмбриона, состоят из нескольких слоев эпителиальных клеток и тянутся от подмышечной до паховой области («молочные складки», или «молочные линии»). Из млечных точек этих линий развиваются МЖ. У человека в последующем от этих складок остаются два бугорка — четвертая пара млечных точек. Это будущие МЖ [1, 6, 17, 22, 33, 34].
МЖ состоят из железистой, соединительной и жировой ткани, кровеносных и лимфатических сосудов, нервов и высокодифференцированной ткани, представленной множеством трубчатых протоков, разветвляющихся на большое количество альвеол, объединенных в дольки.
Опорная и перигландулярная строма МЖ. Соединительная ткань вокруг уже имеющихся протоков в периоде роста МЖ разрыхляется, обогащается клеточными элементами, появляются многочисленные капилляры. Само количество протоков увеличивается, формируются многочисленные боковые разветвления протоков, вокруг которых интенсивно развивается железистая ткань, которая преимущественно располагается по периферии железы. Усиливается пролиферация эпителия, что способствует образованию капиллярных структур. Действительно, в начале развития МЖ прослеживается увеличение количества сосудов. Затем пролиферирует опорная и перигландулярная строма и отмечается увеличение отложения жира, а с 15 лет происходит выраженная активация роста железистой ткани. Увеличивается секреторная активность эпителия протоков и объем самих протоков. Эти изменения происходят под влиянием гормонов, характер взаимодействия которых определяет конечный маммогенный эффект [9, 12, 33, 34].
Половое созревание большинства девочек начинается с 9—10-летнего возраста [2, 5, 13]. Первым его симптомом является скачок роста, затем появляются другие признаки эстрогенизации, в том числе рост МЖ. Через год от начала роста МЖ отмечается появление полового оволосения, еще через год — подмышечного и наступление менархе (первые менструации). По данным многих авторов [3, 18], возраст менархе чаще всего составляет 12,5—13 лет [14, 33]. Отечественные авторы [5, 15, 19] считают период от появления симптомов полового созревания до менархе I фазой периода полового созревания, а период от менархе до окончательного формирования менструального цикла — II фазой полового созревания (обычно до 16—18 лет). Таким образом, период полового созревания наблюдается у девочек в возрасте от 9—10 до 16—18 лет и продолжается в течение 7—10 лет. В этом периоде постепенно устанавливается взрослый тип секреции люлиберина. Соответственно этому растет секреция гонадотропинов, одновременно изменяются соотношения лютеинезирующего гормона (ЛГ) и фолликулостимулирующего гормона (ФСГ). Так, до менархе оно равно 1, через год после менархе достигает 1,5, через 2 года после менархе и до менопаузы колеблется от 1,5 до 2 [21, 24], т.е. в пубертатном периоде уровень ЛГ приближается к значениям, характерным для взрослых. В это же время укрепляются причинно-следственные связи гонадотропинов с эстрогенами, что способствует созреванию фолликулов в яичниках, а созревающие и зрелые фолликулы образуют все больше эстрогенов. Инициация последних вызывает половое созревание, развитие МЖ и эндометрия.
В первые годы периода полового созревания фолликулы еще не достигают полной зрелости, поэтому не секретируют достаточного количества эстрогенов, отсутствует овуляция, не образуется желтое тело, в связи с чем не повышается образование прогестерона. Наблюдается более или менее длительный период постоянного воздействия эстрогенов на МЖ, способствующий росту МЖ, но не сменяемый повышением уровня прогестерона.
Это наблюдается у здоровых девочек пубертатного периода. В этом периоде низкий уровень прогестерона не в состоянии урегулировать длительное активное воздействие эстрогенов на состояние МЖ.
Исследование МЖ у девушек с явлениями гипер- и гипоэстрогении показало значительные диффузные изменения их у девушек с гиперэстрогенией. Описанные изменения были столь характерны, что по ним можно было предполагать уровень эстрогенов в крови [13, 14, 22, 23].
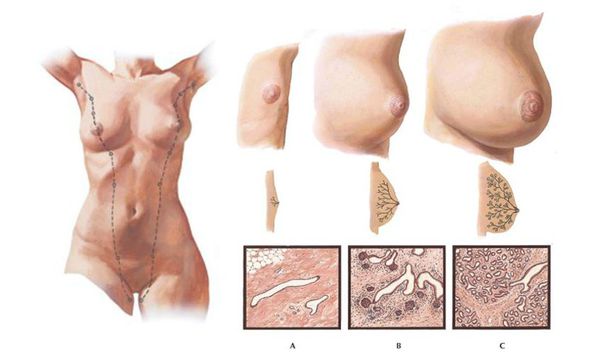
По степени развития МЖ и соска в отечественной литературе различают 4 стадии развития МЖ [3]:
МА-0 — отсутствие признаков развития МЖ;
МА-1 — появление тканей МЖ под ареолой (стадия «почки»);
МА-2 — более заметное увеличение железы, увеличение площади ареолы, сосок не выражен (стадия «бутона»);
МА-3 — дальнейшее увеличение размеров железы, уменьшение площади ареолы с усилением ее пигментации, появлением складчатости кожи ареолы, выступающий над уровнем кожи сосок. Это зрелая МЖ.
В дальнейшем МЖ может увеличиваться или даже уменьшаться в размерах, но она уже созрела, так как сосок и ареола сформированы. При несформировавшемся соске стадия развития МЖ будет соответствовать второй, каких бы размеров не достигла к этому возрасту сама МЖ.
Таким образом, по мнению Е.А. Богдановой, «плоский» сосок служит показателем недостаточного развития МЖ в периоде полового созревания.
Третья стадия развития МЖ обычно наблюдается во II фазе полового созревания, когда устанавливается регулярный менструальный цикл, т.е. в возрасте старше 13 лет.
Во время беременности и лактации в МЖ происходит дальнейшее развитие, увеличение количества долек и протяженности протоков, в конце лактации она подвергается инволюции с частичным замещением фиброзной тканью. У взрослых мужчин МЖ остается в рудиментарном состоянии.
Строение МЖ. Протоки и альвеолы выстланы одним слоем эпителия, более крупные протоки — двумя. После 20-й недели внутриутробного развития эпителиальные тяжи закладки МЖ начинают ветвиться на концах, образуя железистые дольки, расположены в радиальных направлениях. Молочные протоки долек, сливаясь в главный проток, вливаются в синус соска. Сосок служит протоком для 10—15 крупных протоков, в которые вливаются более мелкие. Соединительная ткань состоит из собственной фасции, окружающей всю железу и дающей начало междолевым протокам [16, 25]. У здоровых девочек вся МЖ, за исключением ареолы, окружена жировым покровом. Питание осуществляется за счет ветвей III—VII межреберных артерий, а также прободающих ветвей внутренней грудной артерии и ветвей наружной грудной артерии [6, 11, 19, 24]. Венозный отток осуществляется в подмышечную и подключичную вены. Лимфоотток в основном происходит в подмышечные и загрудинные лимфоузлы по ходу внутренней грудной артерии, т.е. связан со всеми коллекторами лимфатической системы.
У новорожденного ребенка в МЖ различают выводные протоки, собранные в сосок, который выглядит втянутым в виде воронки, в глубине железы находятся ветвящиеся трубочки — молочные ходы. После рождения у младенцев обоих полов определяется припухлость в области расположения МЖ, из сосков может выделяться секрет, по составу близкий молозиву. К 3-й неделе неонатального периода припухлость МЖ исчезает и до периода полового созревания МЖ у мальчиков и девочек практически ничем друг от друга не отличаются [6, 7, 16, 33].
В последующие годы у девочек наблюдается скачкообразное развитие МЖ. Периоды ускоренного развития чередуются с периодами замедленного. Выделяют два периода увеличения количества железистых структур в детстве. Это возраст 4 и 9 лет. Именно в эти возрастные периоды родители могут отмечать увеличение МЖ у девочки, и по этому поводу обращаться к врачу. Заметное увеличение размеров МЖ, как правило, начинается в возрасте 10–12 лет, т.е. с началом периода полового созревания. В этом возрасте отмечается активизация развития фиброзно-жировой стромы, состоящей из опорной и перигландулярной стромы [6, 8].
Под влиянием эстрогенов в МЖ возникают структурные изменения, которые заключаются в расширении и разрастании протоков [2, 7, 12, 17, 22, 28]. В предменструальном периоде внутри- и внедольковые протоки находятся в состоянии выраженной гиперплазии, в лютеиновой фазе менструального цикла в МЖ развивается отек и набухание внутридольковой стромы. Изменения в МЖ происходят под влиянием яичниковых, гипофизарных, кортикостероидных и некоторых других гормонов. Причинами развития патологических состояний в ткани МЖ могут быть отклонения уровня эстрогенов, прогестерона, пролактина, андрогенов и гормонов щитовидной железы [4, 14, 25, 28, 33]. Транзиторная юношеская гиперплазия МЖ, связанная с возрастными изменениями гормонального статуса, не требует какого-либо лечения, ее можно расценивать как функциональное состояние. Функциональная гиперплазия МЖ в пубертатном периоде обусловлена относительной гиперэстрогенией на фоне низкого уровня прогестерона [2, 7, 12, 22, 31, 33].
Как показали исследования Е.А. Богдановой [3] и А.В. Телунц [22], стадия развития МЖ прямо коррелирует с уровнем половых и гонадотропных гормонов в крови. У девочек до 10 лет с нулевой стадией развития МЖ концентрация эстрадиола в крови ниже 100 пмоль/л, уровень ЛГ — 2 МЕ/л. У девочек с первой стадией развития МЖ уровень эстрадиола обычно выше 100 пмоль/л, ЛГ — 2,75 МЕ/л. При третьей стадии развития МЖ уровень эстрадиола 150—300 пмоль/л и более, ЛГ — выше 5 МЕ/л. Уровень пролактина во все периоды развития МЖ составляет 200—250 МЕ/л [22]. Эти исследования четко показывают роль эстрогенов в формировании и развитии МЖ. Эстрогены вызывают пролиферацию протокового эпителия, рост и развитие протоков и стромы. Прогестерон регулирует активность фермента 17-гидроксистероиддегидрогеназы-2, который инактивирует эстрогены, переводя активную фракцию эстрогенов — эстрадиол в менее активную — эстрон. Таким образом, уменьшается уровень активных эстрогенов в тканях МЖ.
Хорошо известны и другие данные. Так, у подростков с врожденным отсутствием яичников и очень низким уровнем эстрогенов в крови МЖ самостоятельно не развиваются [21, 26, 27].
Биолокационное (термографическое) исследование Е.А. Богдановой и Ю.Н. Богина (2010) у девушек 14—17 лет с дисгенезией гонад и отсутствием вторичных половых признаков показало аваскулярный рисунок, т.е. отсутствие ткани МЖ. Повторная термография этой области через 5—6 мес от начала лечения эстрогенами показывала уже васкулярный рисунок, визуально и пальпаторно определялись МЖ второй стадии развития. Эти данные со всей очевидностью показывают роль эстрогенов в развитии МЖ у девочек.
Можно полагать, что нарушение гормональных взаимоотношений в пубертатном периоде может приводить к патологическим изменениям развития МЖ. А.В. Телунц [22] описала выраженные гиперпластические изменения МЖ у девочек с абсолютной или относительной гиперэстрогенией и сниженным уровнем прогестерона в крови всего лишь при слегка повышенным уровне эстрогенов.
Секреция и выделение молока из сосков происходят под влиянием пролактина — полипептидного гормона, вырабатывающегося в передней доли гипофиза, также небольшое количество пролактина может синтезироваться периферическими тканями [2, 21, 22]. Нельзя сбросить со счетов и условно-рефлекторное воздействие на лактацию, которая усиливается при крике ребенка или в сроки его кормления [2, 6, 10, 29, 30]. В лютеиновой фазе менструального цикла уровень пролактина выше, чем в фолликулиновой. Микропролактин — пролактин, связанный в иммунные комплексы с антителами, присутствующий в крови в варьирующих количествах. Он выводится из крови медленней, чем мономерный пролактин, и может накапливаться в высокой концентрации. Эта форма пролактина обладает меньшей биоактивностью, пациенты с высоким содержанием микропролактина могут не иметь классических симптомов, характерных для повышения уровня пролактина. Одним из показаний для исследования пролактина является наличие циклических болей в МЖ. Тест на присутствие микропролактина проводится в качестве дополнительного исследования к определению пролактина при выявлении повышенного уровня пролактина (по соответствующим рекомендациям — для всех пациентов с уровнем пролактина более 700 мЕД/л) [2, 5, 7, 21]. Пролактин влияет на биосинтез компонентов молока: лактозы, липидов и первичного протеина — казеина и его продукцию в МЖ. Гормональным триггером продукции молока внутри альвеолярных клеток и его секреции в протоки МЖ является снижение уровня эстрогенов и прогестерона в циркулирующей крови сразу после родов. Окситоцин вызывает сокращение миоэпителиальных клеток и приводит к высвобождению альвеолярного содержимого, усиливая дальнейшую секрецию молока и наполнение альвеол. Механизм нарастания секреции пролактина связан с супрессией гонадотропин-рилизинг-гормона и непосредственной стимуляцией транскрипции гена пролактина в гипофизе [1, 2, 7, 16, 29].
Таким образом, рост и развитие МЖ стимулируются гормонами яичника и, возможно, пролактином. Основная роль в осуществлении функции МЖ, безусловно, принадлежит пролактину, он определяет наступление и характер лактации. Некоторые авторы [7, 20, 32] полагают, что неравномерность развития железистой ткани МЖ — физиологическое явление и типична для этого органа. Большинство авторов отмечают активацию роста железистой ткани МЖ в возрасте 14—16 лет.
П.А. Чумаченко (1991) в развитии МЖ выделяет несколько периодов. До 9—10 лет отмечается период относительного покоя. Рост МЖ начинается в 10—12 лет и продолжается до 14 лет, характеризуясь усиленным развитием стромы по сравнению с паренхимой. В возрасте 14—16 лет происходит скачкообразный рост МЖ, в этот период формируются тубулярные дольки. Так, у девушек 15 лет количество железистых элементов по сравнению с 14-летними девушками в 10—11 раз больше, кроме того, появляются тубулярные дольки, более многочисленные на периферии желез. Процесс формирования долек очень сложен, он происходит под влиянием многих факторов, в том числе и наследственно-конституциональных особенностей организма.
Развитие МЖ в периоде полового созревания приводит не только к увеличению их размеров, но и к увеличению количества протоков и к формированию соска. К 25 годам МЖ обычно полностью сформированы [1, 6, 17, 19, 28].