зачем нужна пересадка костного мозга
Когда нужна пересадка костного мозга?
Пересадка костного мозга — это метод лечения, который используется при различных заболеваниях крови, преимущественно онкологического характера. Его актуальность постоянно растет, поскольку, согласно данным ВОЗ, только лейкемией и лимфомой заболевают до 600 тыс. человек ежегодно. На сегодняшний день количество трансплантаций, выполненных в мире, приближается к 2 млн.
Что такое костный мозг?
Он представляет собой мягкую губчатую ткань внутри костей. В костном мозге из стволовых клеток производится большая часть клеток крови. На самом раннем этапе развития стволовые клетки называются плюрипотентными — они способны превратиться в любую другую клетку нашего организма. Суть пересадки костного мозга как раз и состоит в том, чтобы у человека появились новые, здоровые плюрипотентные стволовые клетки взамен поврежденных.
Что такое пересадка костного мозга?
Первая успешная трансплантация такого рода была проведена еще в 1968 году. С тех пор процедура многократно совершенствовалась. Сегодня в ней выделяют три этапа:
Зачем нужна трансплантация?
Костный мозг пациента может быть поврежден из-за воздействия многих факторов. Наиболее частым из них становится онкологическое заболевание, которое поражает стволовые клетки, в результате чего они теряют способность дифференцироваться и превращаться в зрелые, функционально полноценные клетки крови.
Иногда ткани костного мозга могут необратимо повреждаться под действием длительной химиотерапии или интенсивного лучевого лечения других типов злокачественных опухолей. Соответственно, пересадка может использоваться для:
Важно понимать, что операция по пересадке костного мозга — крайне сложная медицинская манипуляция. Применять ее следует только при наличии строгих показаний. В каждом отдельном случае риски и преимущества такого лечения должны быть тщательно взвешены в ходе обсуждения с лечащим врачом и специалистами по трансплантации.
При каких заболеваниях показана такая пересадка?
Чаще всего процедуру проводят при следующих патологиях:
Типы трансплантации костного мозга
Классифицируют такие процедуры по типу донора и выделяют следующие виды манипуляций:
Центр трансплантации костного мозга клиники «Анадолу»
На базе нашего медицинского центра с 2010 года функционирует специализированный центр пересадки костного мозга. В среднем врачи «Анадолу» проводят 250 пересадок в год у пациентов от 16 лет и старше.
В состав центра входят амбулатория, клиническое отделение трансплантации костного мозга и три лаборатории: генетического типирования, гемофореза, криоконсервации и обработки стволовых клеток. Наши специалисты — высококвалифицированные трансплантологи и гематологи, владеющие всеми современными методиками пересадки костного мозга. В своей работе они неукоснительно следуют международным протоколам лечения онкологических заболеваний крови и соблюдают все меры предосторожности и безопасности.
Отделение трансплантации костного мозга «Анадолу» работает не только с международным, но и турецким банком костного мозга, который позволяет максимально быстро — всего за несколько недель — подобрать подходящего донора. В мировом регистре этот процесс может занимать несколько месяцев.
Пересадка костного мозга при онкологических заболеваниях крови
Впервые сталкиваясь с таким страшным диагнозом, как, лейкоз, или лейкемия, лимфома – у человека после первого шока начинается хаос в голове из огромного количества вопросов: как, почему я, или мой ребенок, что делать, как лечить, какие шансы, нужна ли пересадка костного мозга, где найти донора…
Ниже мы выстроили систему из этих вопросов и попробуем ответить на каждый. Это и будет неким планом действий для человека, которому поставили диагноз – рак крови.
Как диагностировать рак крови?
Как лечить лейкоз, лейкемию или лимфому? Можно ли вылечить навсегда?
Какая бывает пересадка костного мозга? Где найти донора?
Как происходит пересадка костного мозга? Что делают перед ТКМ? Сколько времени занимается вся процедура пересадки?
Сколько стоит пересадка костного мозга?
Где лучше делать трансплантацию?
Какой прогноз после пересадки костного мозга?
Как определить рак крови: лейкоз, лейкемию. Как выявить лимфому?
Виды рака крови:
Как диагностировать рак крови на ранней стадии, как он проявляется и как его заметить самостоятельно?
Внимание на симптомы:
Вы заметили эти симптомы у себя? У ребенка? Если испытываете подобные симптомы больше 1-2 недель, срочно проходите первичное обследование, а именно:
Именно по общему анализу крови врач может распознать серьезные отклонения от нормы. Если это случилось, необходимо делать пункцию и проводить иммуногистохимический анализ клеток костного мозга для определения вида рака крови.
Далее, в зависимости от типа рака крови, грамотный врач должен обследовать пациента с помощью ПЭТ КТ, или МРТ, КТ, сцинтиграфии.
Как лечить лейкоз, лейкемию или лимфому? Можно ли вылечить навсегда?
Как лечится рак крови:
Ранняя стадия рака лейкоза, лейкемии или лимфомы: у 75% пациентов ремиссия наступает уже при первой линии лечения цитостатиками и химиотерапией.
Важно: первая линия лечения может длиться от 3 до 9 месяцев.
Вторая и третья стадии лимфомы, лейкемии и остром лейкозе: кроме цитостатиков и химиотерапии, применяют таргетную терапию и иммунотерапию. Комплексное лечение серьезно повышает шансы онкологического пациента на выход в ремиссию.
Важно: иммунотерапия не применяется как самостоятельный метод лечения рака крови, этот новейший метод биологического лечения является сильным вспомогательным лечением.
Четвертая, терминальная стадии, рецидив: требуется пересадка костного мозга, от донора или собственных стволовых клеток.
Важно: Некоторые виды лейкоза, лейкемии и лимфом даже на ранних стадиях предполагают впоследствии пересадку костного мозга. Поэтому если полученный диагноз по протоколу предполагает в будущем ТКМ (трансплантацию), сразу сдавайте анализы на типирование антигенов HLA сами и все ваши родные. Заранее определитесь, подходит ли кто-то из родственников как донор.
Какая бывает пересадка костного мозга? Где найти донора?
Виды трансплантации:
Как происходит пересадка костного мозга? Что делают перед ТКМ? Сколько времени занимается вся процедура пересадки?
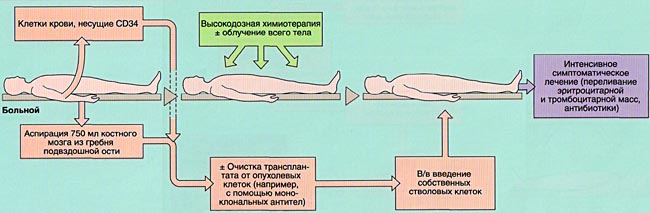
Пересадка костного мозга является либо завершающим этапом лечения, когда предыдущие методы не дали 100% положительного результата, либо основным при рецидиве рака крови.
В случае аллогенной трансплантации забор клеток костного мозга производится у донора. Напомним, что 9 пациентам из 10 необходимо ожидать в очереди на получение донора из общей базы при совпадении антител HLA.
Если планируется пересадка собственных стволовых клеток костного мозга, то забор этих клеток делают заранее. Если от донора, то незадолго до процедуры. Особая подготовка не требуется, только обследование.
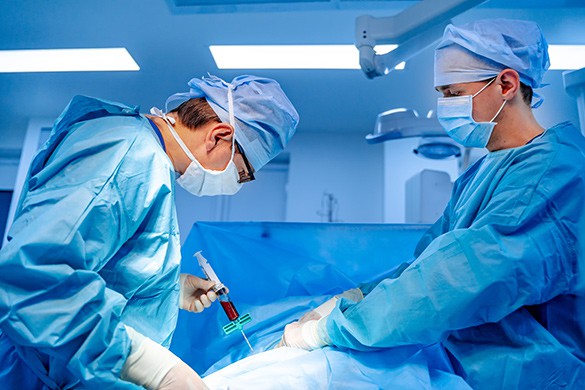
Стволовые клетки для пересадки берут из тазовой кости пункцией, однако, наиболее современный и щадящий способ – это фильтрование стволовых клеток из периферийной крови после лекарственной стимуляции выброса нужных клеток в кровь (недельный прием препарата). Болезненные последствия для донора или самого пациента отсутствуют. Не больно.
Перед процедурой необходимо буквально «убить» собственный костный мозг, который производит мутированные кровяные клетки. Для этого проводится интенсивная высокодозная химиотерапия или высокоточная лучевая терапия. Если вариант ТКМ с донором, то дополнительно применяют большие дозы иммуносупрессоров, чтобы организм сразу не отверг чужой костный мозг.
Операция по пересадке костного мозга не что иное, как переливание, ведь костный мозг выглядит просто как пакет крови для переливания.
На 2-4 недели после пересадки пациента помещают в стерильную палату клиники, так как он находится в состоянии цитопении: старый костный мозг убит и не работает, новый костный мозг еще не прижился. В этот период для пациента опасны любые возможные инфекции, даже самые незначительные.
Еще в течение 2 месяцев после выписки из стерильной палаты пациента наблюдают или стационарно или амбулаторно. Каждую неделю он сдает анализы крови, мочи, находится под контролем своего онколога.
По окончании всего этапа лечения, пациент проходит обследование каждые 3 месяца в течение 1 года. Далее еще 4 года – каждые 6 месяцев. Перешагнув 5-летний рубеж выживаемости, пациент вступает в период длительной ремиссии, что в 80% случаях означает полное излечение. Обследование раз в год!
Итак, вся процедура трансплантации костного мозга при лейкозе крови, лейкемии, при множественной миеломе (миеломной болезни), лимфоме Ходжкина и неходжкинской лимфоме занимает 3-4 месяца.
Как пересаживают костный мозг?
Пересадка костного мозга – это последняя надежда для пациентов с раком крови. Это хирургически прсотая процедура, однако она требует длительной реабилитации в стерильных условиях. Если костный мозг пересадили успешно, человек побеждает рак и получает второй шанс на жизнь. Доверить такую ответственность можно только самым опытным врачам. Доктора из зарубежных клиник имеют большой опыт в подобных операциях. В среднем за рубежом проводят более 18,000 трансплантаций.
Что такое пересадка костного мозга?
Трансплантация костного мозга— это пересадка здоровых стволовых клеток для возобновления процесса кроветворения. Эти клетки называются гемопоэтическими – они являются предшественницами клеток крови.
Различают несколько видов пересадки гемопоэтических клеток. Самый простой – пересадка больному его же клеток (аутологичная пересадка). Если такой вид процедуры невозможен, назначают аллогенную пересадку – от ближайшего родственника или от донора с идентичным фенотипом, не являющегося родственником.
Костный мозг трансплантируют при лечении болезней крови: лимфомы, лейкозов (лейкемия), анемии, миеломы, диспластических синдромов, аплазии костного мозга.
Противопоказания
Для пациента. Костный мозг не пересаживают пациентам, которые страдают от серьезных заболеваний почек или печени в терминальной стадии. Категорически противопоказана процедура людям с инфекционными заболеваниями и беременным женщинам. Также пересадку не проводят в случаях, если пациент физически не способен выдержать такую процедуру.
Для донора. Не допускаются к донорству кандидаты с аутоиммунными, онкологическими и инфекционными болезням, а также расстройствами психики.
Выбор донора
Донировать свой костный мозг может любой человек, не имеющий медицинских противопоказаний, в возрасте 18-55 лет. Кандидаты сдают анализы крови для определения фенотипа, проходят общее обследование для занесения в базу. На территории Европы самой крупной базой является Европейский банк доноров, который содержит данные о более чем 4 миллионах потенциальных доноров из всего ЕС. Также существуют и локальные регистры, ограничивающиеся одной страной.
Поиск донора по европейской базе занимает до одного месяца, поиск в местных базах – 1-2 недели.
Все потенциальные кандидаты, которые находятся в базе донируют свой костный мозг исключительно бесплатно. Поэтому кандидат может отказаться от донорства в любой момент, не позднее 10 дней перед пересадкой.
Также потенциальный донор может болеть на момент своей необходимости или отсутствовать в стране. В связи с этим обычно пациенту подыскивается несколько доноров. Для родственной трансплантации используют материал брата/сестры больного при условии совместимости. Реже используется костный мозг одного из родителей. Однако совместимость в таком случае не превышает 50%.
Забор клеток
Процедура забора проводится под общим наркозом. Доктор делает разрез в области бедра, а затем получает материал с помощью шприца.Иногда кроветворные клетки получают из периферической крови. Для этого донору необходимо в течение нескольких дней принимать препараты, заставляющие гемопоэтические клетки костного мозга мигрировать в периферическую кровь. Донора на несколько часов подключают к специальному аппарату, который прогоняет кровь сквозь сепаратор. Таким образом отфильтровываются стволовые клетки.
Если используются аутологичные клетки, то после получения их замораживают до момента окончания химиотерапии.
Подготовка: химиотерапия и лучевая терапия перед пересадкой костного мозга
В случаях раковых заболеваний крови, протокол лечения включает высокодозные радио- и химиотерапию. Стандартные дозировки при лейкозах неэффективны. Такая терапия губит злокачественные клетки крови и костный мозг пациента, освобождая место новым клеткам, которые будут трансплантированы. Этот процесс называют кондиционированием.
В случае аутотрансплантации, у больного сперва делают забор гемопоэтических клеток. В лабораторных условиях из полученного материала отделяют пораженные и недееспособные клетки. После кондиционирования – костный мозг снова вводят для восстановления системы кроветворения.
Процедура ТКМ
Процесс пересадки костного мозга больному заключается во внутривенном переливании материала. Процедура не отличается от обычного переливания крови, не требует анестезии.
Восстановление после пересадки
Самый сложный этап — период приживления трансплантата. Обычно он длится от двух недель до месяца. Это критический период, после прохождения которого можно судить об успешности процедуры. Приживаемость пересаженного материала прежде всего зависит от степени совместимости донора с реципиентом. Пациенты тяжело переносят этот период, т.к. появляется множество побочных эффектов:
После пересадки высок риск отторжения трансплантата или такой реакции как “трансплантат против хозяина” — атаки пересаженных клеток на организм пациента. Чтобы исключить эти осложнения, пациенту назначают иммуносупрессоры — препараты, снижающие иммунитет больного, а также противоинфекционную терапию и антибиотики. Поскольку в этот период организм больного беззащитен перед инфекциями, его помещают в особые условия — стерильный бокс. Это палата, оснащенная специальным фильтром, который препятствует проникновению инфекции. Пациенту запрещено принимать подарки, еду и цветы от близких, т.к. это может нарушить стерильные условия его пребывания.
Такая изоляция серьезно воздействует на психику и без того ослабленного больного. Поэтому крайне важно не пренебрегать помощью профессиональных психологов, которые работают во всех онкогематологических центрах зарубежных клиник.
Восстановление детей
Ребенку переносить такие тяжелые последствия процедуры в условиях изоляции особенно сложно. Поэтому зарубежные клиники стараются воссоздать в детских центрах пересадки костного мозга максимально уютную домашнюю атмосферу. В детских палатах есть книги и игровые приставки.
Жизнь после трансплантации
В течение месяца после выписки из больницы следует придерживаться следующих рекомендаций:
Дальнейшие рекомендации будут зависеть от состояния здоровья пациента по истечению месяца после выписки.
Риск рецидива
Показатель риска зависит от множества факторов — от первоначального диагноза, совместимости донора, соблюдения рекомендаций врача и общего состояния здоровья пациента. Риск возникновения рецидива тем ниже, чем больше времени прошло с момента пересадки. Больные, пережившие рубеж 5 лет, считаются полностью излечившимися.
Отзывы пациентов
Денис: “Для меня диагноз лейкемия был просто как гром среди ясного неба.. Я даже не думал, с таким диагнозом у меня вообще есть шансы. Благо, что моя семья паниковать не стала, родители по рекомендации обратились к ребятам из Mediglobus. Уже через месяц я летел в Стамбул, особо не надеясь ни на что хорошее… Турецкие доктора так спокойно отнеслись к моему диагнозу — я даже не сразу понял в чем дело.. Оказывается, статистика в клинике такова, что более 90% таких же пациентов, как и я — выздоравливают! Мне очень повезло, моим донором был мой брат. Многие ищут доноров среди чужих людей, а мне не пришлось.. Вот уже несколько месяцев, как я вернулся домой. Уж не буду говорить сколько всего мне пришлось пережить за время лечения, главное — я жив! Спасибо за это моей семье и турецким докторам.”
Рак крови – опасное заболевание, которое быстро прогрессирует. Если вам требуется срочная пересадка костного мозга – пишите врачам-координаторам MediGlobus. Мы быстро запишем вас в клинику и отправим на лечение за рубеж.
Трансплантация костного мозга — способ спасти жизнь
Трансплантация (пересадка) костного мозга используется с семидесятых годов XX века, это сравнительно новый метод лечения. Однако он развивается очень быстро и применяется все шире.
Чаще всего трансплантация костного мозга используется для лечения онкологических больных. Однако существуют и другие заболевания, при которых она рекомендована или даже служит единственным способом излечения.
Идея трансплантации костного мозга (ТКМ) возникла достаточно давно. Уже к началу XX века ученые поняли, что из каких-то немногочисленных клеток в костном мозге могут развиваться все клетки крови; такие клетки костного мозга стали называть стволовыми. Позже возникла мысль, что стволовые клетки из костного мозга здорового человека можно использовать для восстановления неработающего костного мозга другого человека. Иными словами, можно пересаживать с лечебной целью клетки из костного мозга одного человека (донора) другому человеку (реципиенту, то есть получателю).
Первая успешная ТКМ была проведена в 1968 году В семидесятые годы эту процедуру проводили уже десяткам пациентов. Эдвард Доннел Томас, который разработал технику трансплантации костного мозга для лечения лейкоза, в 1990 году получил Нобелевскую премию. Несмотря на сложность процедуры к настоящему времени ТКМ позволила спасти сотни тысяч жизней.
Виды трансплантации костного мозга:
«В НМИЦ им. В. А. Алмазова широко используются аллогенные трансплантации, в том числе и так называемые гаплоидентичные, от частично совместимых доноров (например, от родителей к детям и наоборот). Гены тканевой совместимости в этом случае совпадают лишь на 50 %, но благодаря специальным методам и препаратам этого во многих случаях достаточно. В Центре Алмазова врачи стараются заранее заготавливать и замораживать донорские клетки для ближайших трансплантаций, хотя в обычной практике это делается нечасто», —рассказывает врач-гематолог отделения химиотерапии онкогематологических заболеваний и трансплантации костного мозга Центра Алмазова Дмитрий Васильевич Моторин.
Гаплоидентичные трансплантации, по словам Дмитрия Васильевича, в нынешних условиях чаще, чем обычно, становятся заменой трансплантаций от неродственных доноров.
«Поиск донора сопряжен с определенными трудностями. По статистике, пациент имеет примерно 30 % шансов найти родственно совместимого донора. В остальных случаях приходится искать донора в регистре — шансы найти там донора не очень высокие и зависят от объема регистра и частоты встречаемости генотипа пациента. Но даже если подходящий человек найден, еще не факт, что он станет донором. До непосредственного донорства доходит только четверть доноров. В России ситуация с донорским регистром непростая — он пока еще не очень большой. К тому же генетическая разнородность населения России достаточно велика. Если для людей, живущих в европейской части, шанс найти донора более высокий, то для пациентов, например, из Хакасии, Бурятии, Якутии, Дагестана или Чечни — шансы найти полностью совместимого донора в регистре намного меньше», — подчеркнул гематолог.
В связи с трудностями в поиске подходящего донора костного мозга и вероятностью генетического совпадения с другим человеком история Алины Корф, выпускницы Центра Алмазова, большая удача.
Несколько лет назад она встала в реестр доноров костного мозга, в котором можно находиться всю жизнь, так и не став подходящим донором для кого-то. Внезапно ее HLA-фенотип оказался востребован, расширенный анализ и обследования показали, что она в плане тканевой совместимости фактически генетический близнец пациента, которому требовалась помощь.
Трансплантация костного мозга прошла успешно, пациент выздоровел, Алина прекрасно себя чувствует.
«В донорстве костного мозга нет ничего героического — это нормальный поступок обычного человека. Да, кто-то боится, для кого-то это небезопасно. Я считаю, помогать надо тогда, когда ты чувствуешь в себе ресурс и возможность. Я верю, что хороших людей очень много. Хотелось бы, чтобы было меньше страха перед этой процедурой, тогда можно было бы спасти больше нуждающихся в помощи», — говорит Алина Корф.
Каждая успешная трансплантация означает спасенную жизнь. Для увеличения количества трансплантаций необходимо более широкое распространение метода, открытие новых трансплантационных отделений, обучение профильных специалистов, усовершенствование методов профилактики реакции трансплантат-против-хозяина, развитие гаплоидентичной трансплантации и увеличение количества квот на трансплантацию. Такой высокотехнологичный метод медицинской помощи, как трансплантация костного мозга является примером мультидисциплинарного подхода в медицине. Он возможен только при тесном взаимодействии клинических служб с лабораторией, отделениями функциональной диагностики, станцией переливания крови, звеном амбулаторной помощи, регистрами доноров костного мозга, а также системами дистанционного телеконсультирования на посттрансплантационном этапе. Успехи в трансплантации костного мозга являются нашими общими успехами и способствуют развитию и совершенствованию оказания медицинской помощи.
Трансплантация костного мозга и стволовых клеток
Общие принципы
ОБЩАЯ ИНФОРМАЦИЯ О СТВОЛОВЫХ КРОВЕТВОРНЫХ КЛЕТКАХ
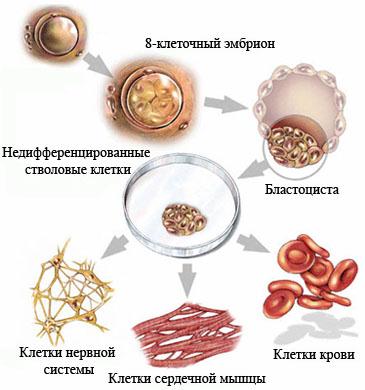
Недифференцированная стволовая клетка, происходящая из бластоцисты, является родоначальницей всех клеток организма, в том числе и стволовой кроветворной клетки (СКК).
Основными свойствами стволовой кроветворной клетки являются возможность дифференцироваться в направлении любого из ростков кроветворения и способность к самоподдержанию.
 Колонии стволовых кроветворных клеток (электронная микроскопия) | 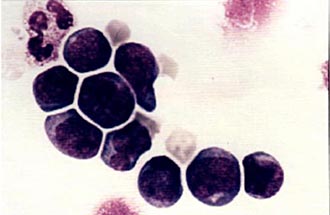 Мононуклеарная фракция, обогащенная клетками CD34, окрашена по Маю-Грюнвальду с докраской по Гимзе. Стволовые клетки, несущие маркер CD34, внешне напоминают малые и средние лимфоциты. |
ИСТОРИЧЕСКАЯ СПРАВКА
Первые работы, посвященные терапевтическому использованию костного мозга, были выполнены в последней декаде XIX века, независимо друг от друга Brown-Sequard, d»Arsonval, Fraser, Billings и Hamilton, которые применяли экстракт костного мозга животных для лечения больных различными видами анемий. Несмотря на положительный эффект, отмеченный всеми авторами, в течение последующих пятидесяти лет использование данной методики носило спорадический характер и не выходило за рамки клинического эксперимента до 1937 года когда Schretzenmayr впервые произвел парентеральное (внутримышечное) введение костного мозга, а в 1939 году Osgood выполнил первое внутривенное введение костного мозга.
Результаты экспериментальных исследований привели клиницистов к идее использования ТКМ при заболеваниях, связанных с поражением костного мозга (лейкозы, апластическая анемия), а также при радиационных воздействиях и проведении химиотерапии, однако основные теоретические и практические проблемы проведения ТКМ удалось преодолеть в 60-е годы. С этого времени ТКМ является одним из методов лечения различных заболеваний крови и иммунной системы.
ВИДЫ ТРАНСПЛАНТАЦИИ КОСТНОГО МОЗГА
Разновидностью АллоТКМ является сингенная ТКМ (трансплантация от однояйцевого близнеца).
ПОКАЗАНИЯ К ТРАНСПЛАНТАЦИИ КОСТНОГО МОЗГА
С развитием появлением колониестимулирующих факторов и развитием технологий клеточной сепарации с 70-х годов для получения гемопоэтических клеток крови вмести костного мозга стали использовать стволовые клетки периферической крови.
Применение клеточных сепараторов значительно упростило проведение процедуры получения стволовых клеток крови, уменьшило число осложнений связанных с дачей наркоза и травматическим повреждения костной ткани.
Еще одним потенциальным источником СКК является пуповинная кровь, основным преимуществом которой является меньшая иммуногенность, однако малое количество стволовых клеток в материале ограничивает ее применение и используется преимущественно в педиатрии или у пациентов с массой тела до 50 кг.
Методика проведения миелотрансплантации различается в зависимости от ее вида (аллогенная или аутологичная), нозологической формы заболевания и ряда других факторов.
ПРАКТИЧЕСКИЕ АСПЕКТЫ МИЕЛОТРАНСПЛАНТАЦИИ
ОПРЕДЕЛЕНИЕ ПОКАЗАНИЙ И ПРОТИВОПОКАЗАНИЙ
Наиболее частыми показаниями к ТКМ/ТСКК являются онкогематологические и гематологические заболевания (лейкозы, злокачественные лимфомы, апластическая анемия, врожденные иммунодефициты и нарушения метаболизма).
Чаше всего ТКМ или ТСКК проводится во время полной ремиссии (ПР), частичной ремиссии (ЧР) или при рецидиве опухоли, чувствительном к химиотерапии. При первичной резистентности к цитостатической терапии результаты ТКМ резко ухудшаются, поэтому в этих случаях операция выполняется относительно редко.
ВЫБОР ДОНОРА
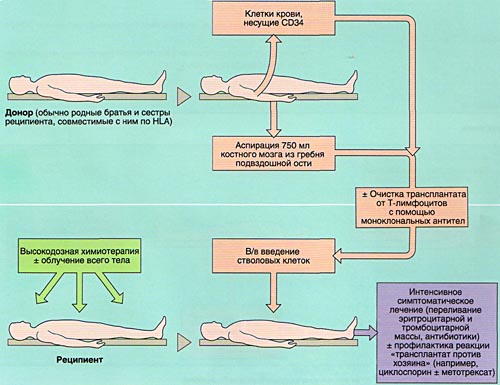
Совместимость костного мозга определяет результаты АллоТКМ. Родственными донорами считаются совместимые по системе HLA братья или сестры реципиента (сибсы). Родители и дети гаплоидентичны (имеют одну общую хромосому из каждой пары, т. е. совпадают между собой на 50%) и не могут быть донорами аллогенного костного мозга. Совместимые сибсы имеются лишь у 20-25% больных, в связи с чем в последние 10 лет активно внедряется АллоТКМ от неродственных HLA-идентичных доноров или частично совместимых родственных доноров.
МОБИЛИЗАЦИЯ, ОБРАБОТКА И ИНФУЗИЯ СТВОЛОВЫХ КРОВЕТВОРНЫХ КЛЕТОК
 А) |  Б) |
А) специальный сосуд (дюар) с жидким азотом для транспортировки контейнеров с костным мозгом
Б) извлеченный из сосуда контейнер с костным мозгом
Инфузия аллогенного, размороженного аутологичного костного мозга или СКК периферической крови проводится внутривенно, капельно после предварительного введения антигистаминных препаратов для предотвращения аллергических реакций.
ИММУНОСУПРЕССИВНАЯ ТЕРАПИЯ (КОНДИЦИОНИРОВАНИЕ)
ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ОСЛОЖНЕНИЙ ПЕРИОДА ЦИТОПЕНИИ
Вскоре после окончания кондиционирования и введения СКК у больного развивается аплазия костного мозга (период отсутствия костного мозгового кроветворения), которая проявляется практически полным отсутствием клеток крови (панцитопенией) и продолжается в среднем 4 недели. Этот период опасен развитием тяжелых осложнений (инфекции, кровоточивость и т.д.).
Основную опасность в периоде цитопении представляют инфекционные осложнения, поэтому их профилактика, своевременное и адекватное лечение являются необходимым условием успешной ТКМ.
Также по показаниям проводится переливание компонентов крови (эритроцитарная масса, тромбомасса, плазма).
Приживление костного мозга или СКК периферической крови констатируют по результатам анализа костного мозга. Вскоре количество нейтрофилов достигает > 0,5*109/л, а тромбоцитов > 20>