Высокий лептин в крови у женщин что делать
Ожирение и гормон лептин
Принято считать, что толстые люди — безвольные, ленивые, слабые, неспособные взять себя в руки. Хотя причины ожирения сложны и разнообразны, современные исследования показывают, что дело не столько в силе воле, сколько в биохимии организма, и особое внимание уделяется гормону лептину, который был открыт совсем недавно (1).
Что такое лептин?
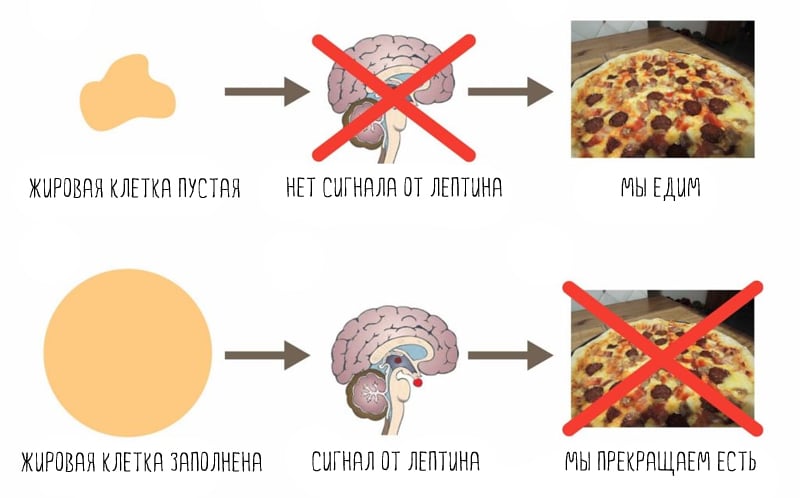
Лептин — гормон, который вырабатывается жировыми клетками. Чем больше жира в теле, тем больше лептина производится (3, 4). С его помощью жировые клетки «общаются» с мозгом.
Лептин сообщает о том, сколько в организме запасено энергии. Когда его много, мозг понимает, что в организме достаточно жира (энергии). Как результат, нет сильного голода, а скорость обмена веществ на хорошем уровне (5).
Таким образом, главная роль лептина — долгосрочное управление энергетическим балансом (6). Он помогает поддерживать организм во время голода, давая сигнал мозгу включать аппетит и снижать метаболизм. Он же защищает от переедания, «выключая» голод (7).
Резистентность к лептину
У людей с ожирением высокий уровень лептина (10) По логике, мозг должен знать, что энергии запасено в организме более чем достаточно, но иногда чувствительность мозга к лептину нарушена. Это состояние называется лептин-резистентностью и в настоящее время считается основной биологической причиной ожирения (12).
Когда мозга теряет чувствительность к лептину, нарушается управление энергетическим балансом. Жировых запасов в теле много, лептина производится тоже много, но мозг его не видит. Лептин-резистентность – это когда ваше тело думает, что вы голодаете (хотя это не так) и настраивает пищевое поведение и обмен веществ соответственно (11, 13, 14, 15):
Человек ест слишком много, двигается мало, становится вялым, обмен веществ его и активность щитовидной железы снижены, лишний вес вплоть до ожирения — результат.
Это замкнутый круг:
Что вызывает лептин-резистентность?
1. Воспалительные процессы
Воспаление в организме может протекать бессимптомно. У людей с ожирением подобные процессы могут происходить в подкожно-жировой клетчатке при сильном переполнении жировых клеток или в кишечнике из-за увлечения «западной» диетой, богатой на рафинированные, переработанные продукты.
К месту воспаления поступают иммунные клетки, называемые макрофагами, и выделяют воспалительные вещества, некоторые из которых мешают работе лептина.
2. Фастфуд
Фастфуд и западная диета с большим количеством переработанных продуктов так же может быть причиной лептин-резистентности. Предполагается, что основной виновник этого — фруктоза, которая широко распространена в виде добавок в продукты питания и как одна из составляющих сахара (31).
3. Хронический стресс
Хронически повышенный стрессовый гормон кортизол снижает чувствительность рецепторов мозга к лептину.
4. Нечувствительность к инсулину
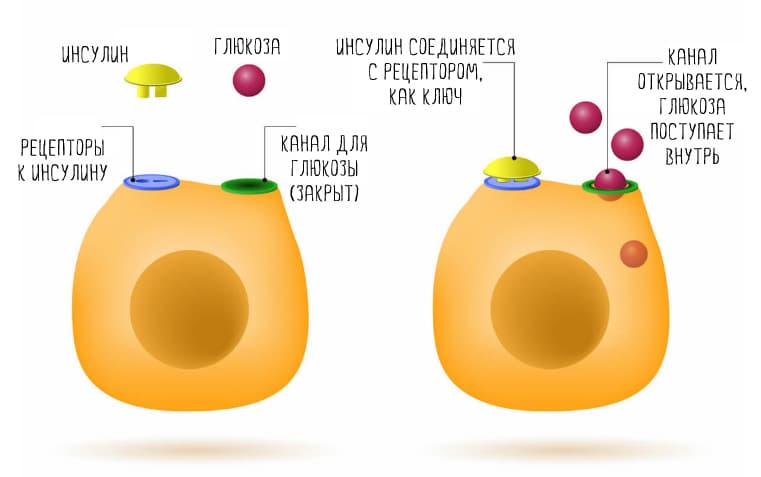
Когда в организм поступает очень много углеводов, выделяется много инсулина, чтобы убрать глюкозу из крови. Если инсулина хронически много, клетки теряют чувствительность к нему. В этих условиях неиспользованная глюкоза превращается в жирные кислоты,что мешает транспорту лептина в мозг (28).
5. Лишний вес и ожирение
Чем больше жира в теле, тем больше производится лептина. Если лептина слишком много, мозг снижает количество рецепторов к нему, и его чувствительность к нему снижается. Так что это порочный круг: б ольше жира = больше лептина = больше резистентность к лептину = больше жира в организме.
6. Генетика
Иногда встречается генетически нарушенная чувствительность рецепторов мозга к лептину или мутации в самой структуре лептина, которые не дает мозгу его увидеть. Считается, что до 20% страдающих ожирением, имеют эти проблемы.
Что делать?
Лучший способ узнать, есть ли у вас резистентность к лептину — узнать свой процент жира. Если у вас высокий процент жира, который говорит об ожирении, если у вас много лишнего веса особенно в области живота, есть вероятность.
Так же для первичной диагностики ожирения используется индекс массы тела (BMI — body mass index). Рассчитать его можно по формуле:
ИМТ = вес тела в кг : (рост в кв.м.)
Пример: 90 кг : (1,64 х 1.64) = 33.4
Хорошая новость в том, что лептин-резистентность в большинстве случаев обратима. Плохая — в том, что пока нет простого способа сделать это, как и не существует пока лекарства, которое способно улучшить чувствительность к лептину. Пока в арсенале худеющего знакомые всем советы по смене образа жизни — здоровая диета, контроль калорий, силовые тренировки и повышение ежедневной бытовой активности.
Лептин – гормон ожирения. Как восстановить баланс
Многие считают, что лишний вес – это следствие малоподвижного образа жизни и переедания. Во многих случаях это так и есть, однако не так давно был обнаружен гормон лептин, который отвечает за чувство насыщения. Именно превышение его уровня приводит к ожирению.
Что такое лептин?
Гормон, вырабатываемый жировыми клетками, называют лептином.
Лептин, воздействуя на гипоталамус, передает в мозг информацию, что запаса жира достаточно, а значит, можно перестать кушать и начать сжигать калории.
Гормон является катализатором ряда заболеваний сердечно-сосудистой системы и сахарного диабета.
Помимо регуляции энергетического баланса, лептин влияет на фертильность, иммунитет и на работу головного мозга.
Если уровень лептина в норме, он предохраняет человека от переедания или анорексии.
Принцип действия лептина в организме
Жировые клетки вырабатывают лептин, и чем они объемнее, тем больше гормона выделяется.
Лептин попадает в кровоток, посредством которого он попадает в головной мозг, где влияет на гипоталамус, который контролирует пищевое поведение и другие функции организма.
Лептин выступает в роли «посланца», чтобы сообщить мозгу, что накоплено достаточно жира, и можно некоторое время не есть.
Симптомы
Люди, у которых уровень лептина повышен, имеют ту или иную степень ожирения еще с детства. Но проблема еще и в том, что лишней вес тянет за собой диабет, заболевания сердца и дыхательной системы, и даже задержку полового развития.
Что означает повышение лептина
Люди с лишним весом имеют большой объем жировой ткани, которая вырабатывает огромное количество лептина. Теоретически он должен полностью блокировать аппетит, однако этого не происходит. Огромное количество лептина, циркулирующего в крови, никак не воздействуют на гипоталамус.
Такое состояние называют лептиновой резистентностью. Это когда мозг обнаруживает лишь небольшое количество лептина, и поэтому чувство насыщения не приходит. Более того, мозг не только заставляет больше есть, но и посылает остальным органам сигнал, сжигать меньше энергии.
Причины возникновения резистентности к лептину
Существует несколько причин, которые могут привести к возникновению резистентности:
- чрезмерное употребление сахара, в том числе и фруктового; хроническое воспаление; повышенная выработка лептина жировыми клетками; большое количество свободных жирных кислот в организме.
Все эти причины присущи людям с лишним весом. Формируется замкнутый круг: лишний вес способствует увеличению лептина, который, в свою очередь, способствует дальнейшему накоплению жира.
Почему диеты не всегда работают
Чрезмерное увлечение диетами оказывает негативное влияние на физиологические и биологические процессы в организме. В основном, диеты подразумевают исключение из рациона сладкого, мучного, жареного и жирного. Однако даже в этих продуктах содержатся микроэлементы, играющую важную роль в жизнедеятельности организма. Несбалансированное питание нарушает уровень лептина.
Да, с помощью диеты можно похудеть, однако эффект, как правило, непродолжителен. Со временем процесс нормализации веса останавливается и даже откатывается назад.
В процессе похудения объем жировых клеток уменьшается, а значит, лептина вырабатывается меньше. При этом нечувствительность мозга к этому гормону не становиться слабее. В результате он совершенно перестает его замечать и чувство голода усиливается. Организм запускает программу выживания, при которой ему необходимо еще больше энергии, а вот ее расход сокращается.
В результате у похудевшего человека появляется просто «зверский» аппетит, а вот двигаться он совершенно не желает. Это происходит не из-за того, что человек ленивый, а потому что мозг приказывает ему беречь энергию.
Меры по восстановлению баланса лептина
- Завтракайте не позднее чем через час после пробуждения. При этом на завтрак употребляйте продукты с высоким содержанием белка. Это уменьшит тягу к сахару и фруктозе. На завтрак необходимо съедать четверть суточной нормы, которая составляет 75 г. Резистентность к лептину повышает увлечение фруктозой, которое может привести к повреждению печени – органа отвечающего за метаболизм. Количество фруктозы в сутки не должно превышать 25 г. Не злоупотребляйте алкоголем, кофеином и сладким. Эти продукты способны нарушить суточные ритмы организма. Частое употребление полуфабрикатов приводит к нарушению микрофлоры кишечника и его воспалению. Кушайте пищу домашнего приготовления. Съедайте не менее 400 г овощей в сутки. Клетчатка, которая в них содержится, способствует очистки кишечника и печени. Забудьте о перекусах. Они нарушают суточные ритмы работы лептина. Ошибочное мнение, что перекусы ускоряют метаболизм и поддерживают уровень сахара в крови, приводят к ожирению. Исключением могут быть только больные сахарным диабетом 1-го типа, для которых назначают индивидуальную частоту приема пищи. Перейдите на трехразовый прием пищи. Не отказывайтесь полностью от углеводов. Они необходимы для правильной работы гормонов, крепости мышц, электролитного баланса и эффективного сжигания жира. Будет правильно, если вы сократите количество углеводов быстрого действия. Употребляйте «правильные» жиры: сливочное и кокосовое масло, орехи, авокадо и т.д. Не ешьте на ночь. Между ужином и завтраком должно пройти не менее 12 часов. Ужинайте не позднее, чем за три часа до сна. Высыпайтесь. Многочисленные исследования доказали связь недостатка сна и метаболического синдрома. Занимайтесь спортом. Невозможно восстановить баланс гормонов без умеренных физических нагрузок. Лучшее время для спорта – после пяти часов вечера. Позаботьтесь, чтобы в рационе было достаточно продуктов, содержащих цинк. Принимайте препараты магния и витамина D. Этот тандем поможет справиться с ожирением и метаболическому синдрому, сахарному диабету, остеопорозу, аутоиммунным болезням и окажет благотворное влияние на репродуктивную систему.
В большинстве случаев ожирение не является следствием переедания или лени. Несбалансированное питание приводит к развитию резистентности гормона лептина. Именно это состояние не позволяет избавиться от лишних килограмм и провоцирует их дальнейшее накопление.
Поэтому, чтобы похудеть, и в дальнейшем не набирать вес, не нужно сидеть на диетах. Достаточно просто постоянно придерживаться принципов здорового питания.
Инсулинорезистентность и лептинорезистентность: что это?
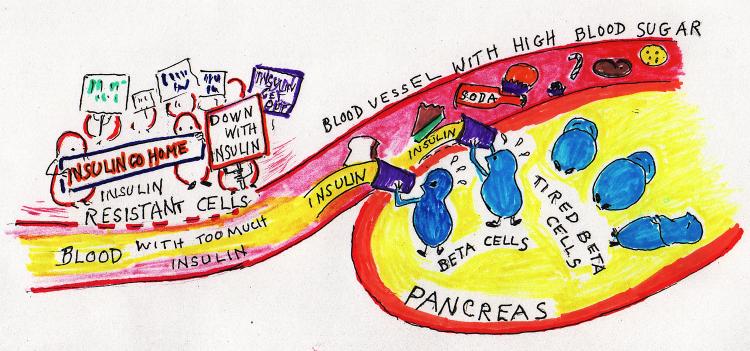
Инсулинорезистентность и лептинорезистентность главные и основные причины лишнего веса и первичного ожирения. В США от инсулинорезистентности страдает 60-70 млн. человек и более 84 млн. страдают преддиабетом. Об объективных цифрах в СНГ можно только догадываться. Замечу, что в развитых странах ИР диагностируется у 10-20% населения, а риск её развития у людей старше 50 лет составляет более 40%.
Как же определить у себя инсулино и лептинорезистентность, и как влиять на них при помощи питания, будем разбираться в статье.
Что первично лептинорезистентность или инсулинорезистенстность?
Инсулин и лептин — это гормоны, которые работают в паре и усиливают друг друга. И если функции инсулина известны довольно широкому кругу людей: помогать глюкозе попадать в клетки тела. То гормон лептин и его функции знакомы более узкому сообществу профессионалов. Лептин – это гормон, вырабатывающийся жировой тканью, который передает в мозг сигналы о насыщении, тем самым влияет на снижение и подавление аппетита. Если лептин вырабатывается в недостаточном количестве, это ведет к развитию ожирения. Но возможен и иной сценарий.
Открытие данного гормона было воспринято на первых порах, как изобретение таблетки для стройности. Однако в процессе испытаний и исследований оказалось, что по мере увеличения объемов жировой ткани, несмотря на рост концентрации лептина, его способность подавлять аппетит – снижалась. Это вызвано тем, что нарушаются внутриклеточные сигналы передачи, а рецепторы к этому гормону в мозге становятся нечувствительны, то есть резистентны. Это состояние называется лептинорезистентностью. Чрезмерная концентрация лептина провоцирует развитие инсулинорезистентности, нечувствительности рецепторов клеток к инсулину. А уже это состояние может привести к сахарному диабету второго типа.
Диагностика лептинорезистентности
Лептинорезистентность может быть вызвана рядом причин:
Диагностировать ее можно при помощи анализов: сдается кровь из вены натощак. Но как понять, что эти анализы нужно сдать? Существует несколько признаков, внешних проявлений лептинорезистентности:
Если вы наблюдаете эти симптомы у себя, то стоит обратиться к врачу и сдать соответствующие анализы. Если сделать это на ранних стадиях, есть все шансы справиться с лептинорезистентностью при помощи диеты и избежать возникновения инсулинорезистентности.
Питание при лептинорезистентности
Выстраивая диету при лептинорезистентности важно понимать, что коррекции подвергается не только и не столько рацион, сколько образ жизни и питания. Например, следует убрать перекусы, ужинать за 4-5 часов до сна, а завтракать практически сразу после пробуждения.
Одним из наиболее распространенных протоколов является эпи-палео диета Джека Круза. Пройдемся по группе продуктов при лептинорезистентности:
Инсулинорезистентность симптомы и лечение
Чтобы диагностировать ИР необходимо сдать инсулин и глюкозу крови натощак и по этим показателям вычислить индекс HOMA. Но одним из критериев, наблюдаемых невооруженным взглядом, является объем талии. Если он более 88 см. у женщин и 94 см. у мужчин – можно предположить ИР. Более точно определить объем жировой ткани, как фактора риска развития инсулинорезистентности, помогает биоимпедансное взвешивание. Его я провожу на очных консультациях диетолога в Харькове.
Для лечения инсулинорезистентности применяют: диетотерапию, медикаментозное лечение (только по назначению и под контролем врача), изменение образа жизни в пользу более здорового и активного.
Диета при инсулинорезистентности
Питание при инсулинорезистентности следует приблизительно тем же правилам, что и при нечувствительности к лептину, но есть несколько уточнений и конфликтующих правил, именно поэтому самостоятельно выстраивать диету, если у вас и ЛР, и ИР, будет сложно.
Например, при и лептинорезистентности, и при инсулинорезистентности рекомендуется не делать перекусов. При ИР, кроме того списка, который запрещен при ЛР, рекомендуется исключить: крахмалистые овощи, простые углеводы, насыщенные жиры, жареную пищу, красное мясо, орехи употреблять только после вымачивания.
В питании при инсулинорезистентности распределить нутриенты лучше таким образом:
Больше о диете при инсулинорезистентности и питании при сахарном диабете можно узнать из моего вебинара.
Похудение при инсулинорезистентности
Это вполне реально. Но я часто сталкиваюсь с тем, что люди с инсулинорезистентностью, пытающиеся самостоятельно похудеть, сталкиваются со сложностями. Вес не уходит, либо показатели анализов не приходят в норму. Это связано с тем, что рацион должен быть подобран индивидуально с учетом ваших особенностей, показателей анализов, сопутствующих заболеваний и дефицитов. Учитывайте также, что по мере снижения веса и изменений в анализах, диета должна корректироваться. Поэтому похудение при инсулинорезистентности будет более эффективным при участии диетолога-нутрициолога.
Высокий лептин в крови у женщин что делать
Лептин – это гормон жировой ткани, обеспечивающий регуляцию энергетических, нейроэндокринных и метаболических процессов организма. Он служит клинико-лабораторным маркером риска сахарного диабета 2-го типа и ишемической болезни сердца, а также применяется для диагностики ожирения и вторичной аменореи.
Гормон жировой ткани, гормон голода.
Leptin, adipo-stat signal.
Иммуноферментный анализ (ИФА).
Нг/мл (нанограмм на миллилитр).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Лептин получил название от греческого слова leptos, что означает «худой, тонкий». Этот гормон вырабатывается клетками жировой ткани и регулирует энергетические, нейроэндокринные и метаболические процессы организма.
Функция лептина осуществляется через его взаимодействие с рецепторами ObRs, находящимися в головном мозгу, а также в некоторых периферических тканях. Существует несколько изоформ ObRs: ObRa и ObRc, необходимые для транспорта молекулы лептина через гематоэнцефалический барьер (ГЭБ), и ObRb, обеспечивающий основные регуляторные эффекты в гипоталамусе. В результате взаимодействия с ObRb лептин стимулирует синтез анорексигенных (подавляющих аппетит) медиаторов (в частности, проопиомеланокортина) и тормозит синтез орексигенных (стимулирующих аппетит) медиаторов (в частности, нейропептида Y). Кроме того, лептин воздействует на мезолимбическую систему, формирующую мотивацию к принятию пищи и чувство удовлетворения от еды, и на нейроны центров продолговатого мозга, также формирующие чувство насыщения. По сути, лептин является уникальным «датчиком», координирующим многие нейроэндокринные процессы человека в соответствии с его энергетическими запасами. В норме повышение концентрации лептина происходит после обильной еды и сопровождается снижением аппетита.
Наследственный дефицит данного гормона возникает из-за некоторых мутаций в его гене, приводящих к укорачиванию молекулы лептина и нарушению ее структуры. При отсутствии подавляющего влияния лептина на аппетит люди испытывают постоянное чувство голода и набирают вес. Пациенты с этим редким врождённым дефектом характеризуются выраженным ожирением, развивающимся уже в детском возрасте, гипотиреозом, гипогонадизмом и задержкой полового развития. Несмотря на то что врождённый дефицит лептина встречается редко (у 5-6 % страдающих ожирением), его следует учитывать при диагностике ожирения, так как применение экзогенного лептина у таких пациентов значительно снижает вес и нормализует уровень половых гормонов.
Однако у подавляющего большинства пациентов с ожирением имеется переизбыток лептина на фоне невосприимчивости к его действию. При этом отсутствует контроль гипоталамуса и других структур головного мозга за частотой и количеством принятия пищи. Пациент испытывает голод даже при наличии адекватных его физиологическим затратам запасов энергии. Считается, что невосприимчивость к лептину развивается в результате структурных и функциональных дефектов на уровне рецептора ObRb, избыточной продукции ингибиторов лептина, а также при нарушении транспорта молекулы лептина через ГЭБ.
Около 1 миллиарда людей во всем мире страдает ожирением. С эволюционной точки зрения способность запасать энергию в виде жира при условии избытка пищи была необходима для выживания человека как вида, поэтому естественный отбор был направлен на закрепление мутаций, обеспечивающих накопление жировой ткани. В современном обществе, изобилующем продуктами питания, эти сложившиеся адаптационные механизмы более не являются преимуществом, однако по-прежнему сильны. Моногенные варианты (мутации одного гена) наблюдаются у малой доли пациентов с ожирением, в подавляющем же большинстве случаев ожирение – полигенное (обусловленное отклонениями в нескольких генах) и полифакториальное (вызванное сочетанием внутренних и внешних факторов) заболевание. Большое значение в развитии ожирения имеют малоподвижный образ жизни, курение и особенности рациона.
Ожирение – ведущий фактор риска развития сахарного диабета. Избыток жировой ткани провоцирует усиленную продукцию инсулина и гиперинсулинемию, что, в свою очередь, приводит к уменьшению количества рецепторов инсулина в периферических тканях и инсулинорезистентности. В норме лептин независимо от эффекта инсулина усиливает утилизацию глюкозы периферическими тканями и окисление жирных кислот в печени, увеличивает чувствительность периферических тканей к инсулину и снижает его секрецию бета-клетками поджелудочной железы. В связи с этим при наличии резистентности к лептину часто развивается и инсулинорезистентность, нарушается утилизация глюкозы и возрастает риск развития сахарного диабета 2-го типа, поэтому измерение концентрации лептина может быть использовано для оценки риска развития этого заболевания.
Ишемическая болезнь сердца (ИБС) также связана с ожирением. Высокая концентрация лептина стимулирует оксидативный стресс (окислительное повреждение клеток) в эндотелиоцитах, разрастание гладкомышечных клеток и отложение солей кальция в сосудистой стенке. Эти изменения приводят к нарушению реакции сосуда в ответ на дилатацинные стимулы (например, воздействие алкоголя, снижение артериального давления) и способствуют развитию атеросклероза. Избыток лептина связан с повышением концентрации протромбогенных факторов, таких как фибриноген, фактор VII и фактор фон Виллебранда. Структурные особенности лептина позволяют отнести его к семейству провоспалительных цитокинов – белков, поддерживающих воспаление. Например, лептин участвует в созревании Т-лимфоцитов в тимусе, поддержании пула NK-клеток, хемотаксисе и активации нейтрофилов. На гуморальном уровне лептин стимулирует продукцию фактора некроза опухолей α (TNF-α) и ИЛ-6. Эти иммунологические нарушения, обусловленные повышенным уровнем лептина и некоторых других цитокинов, позволяют рассматривать ожирение как хроническое воспалительное заболевание. Повышенный уровень лептина является предиктором развития инфаркта миокарда, нестабильной стенокардии или внезапной сердечной смерти. Таким образом, повышение концентрации лептина может рассматриваться как клинико-лабораторный маркер риска ИБС.
Концентрация лептина прямо пропорциональна массе жировой ткани и отражает энергетические запасы организма. Истощение энергетических запасов (в результате голодания, интенсивных физических нагрузок) сопровождается понижением концентрации лептина, что провоцирует характерные нейроэндокринные изменения: снижение уровня тироксина (понижение температуры тела и метаболизма, чувство холода, замедление реакций), повышение уровня гормонов стресса соматотропина, адреналина и кортизола (усиление липолиза и глюконеогенеза в печени, гипертриглицеридемия и гипергликемия) и снижение уровня половых гормонов (характерный признак истощения – вторичная аменорея и ановуляция, а также остеопороз).
Гипоталамическая аменорея встречается у 3-8,5 % пациенток в возрасте 13-44 лет. Она сопровождается подавленной ритмической продукцией гонадотропин-рилизинг-гормона (Гн-РГ) гипоталамуса, что приводит к дефициту фолликулостимулирующего (ФСГ) и лютеинизирующего (ЛГ) гормона гипофиза, снижению уровня половых гормонов и ановуляции. Одной из причин гипоталамической аменореи является дефицит лептина. Применение экзогенного лептина у таких пациенток нормализует синтез ГнРГ, ФСГ, ЛГ и половых гормонов. Поэтому измерение уровня лептина может быть использовано для выявления причины вторичной аменореи, а также для определения тактики лечения женского бесплодия.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Причины повышения уровня лептина:
Причины понижения уровня лептина:
Что может влиять на результат?
Кто назначает исследование?
Эндокринолог, диетолог, кардиолог, гинеколог-эндокринолог, врач-генетик.