Воспалилась молочная железа у женщины чем лечить
Когда молочная железа воспалена. Говорим о мастите
Боль, покраснение кожи в области молочных желёз, распирающие боли в молочных железах – эти симптомы могут говорить о развитии такого серьёзного заболевания, как мастит. Что это за патология? У кого и почему она возникает? Как предупредить её развитие? Тему мастита освещает врач-хирург «Клиники Эксперт» Смоленск Ефим Семёнович Аснин.
— Ефим Семёнович, что такое мастит? У кого он обычно развивается?
— Мастит – это воспаление молочной железы. Развивается он чаще всего у женщин после беременности и рождения малыша, так как связан главным образом с нарушением нормального оттока грудного молока (лактостазом). Они и составляют группу риска по заболеванию.
Маститы нелактирующих (не продуцирующих молоко) желёз встречаются, как правило, у женщин до 30 и после 50 лет.
— Насколько часто встречается мастит?
— 90 % всех случаев мастита приходится на период грудного вскармливания ребёнка, т. е. воспалительный процесс развивается в лактирующей молочной железе. По статистике порядка 16 % женщин, кормящих грудью, страдают воспалением молочных желёз. Среди них подавляющее большинство первородящих.
Маститы у женщин, не кормящих грудью, встречаются в 5-10 % случаев.
— Каковы причины развития мастита?
— Основная причина – проникновение в ткань молочных желёз патогенной микрофлоры, в частности бактериальной инфекции (чаще всего стафилококковой). Если женщина неправильно прикладывает ребёнка к груди, если у неё не подготовлены соски, на них могут появляться трещины, образуя входные ворота для проникновения микробов. Неполное сцеживание молока из груди способствует развитию лактостаза, а это благоприятная среда для развития воспаления.
Причиной мастита может быть и нарушение гормонального баланса (а именно избыточная продукция гормона пролактина, нарушение функции щитовидной железы), резкое отлучение ребёнка от груди.
Некорректная имплантация, пирсинги сосков, травмы молочной железы также могут приводить к развитию воспаления в ней.
— Расскажите о разновидностях мастита
— По течению различают острые и хронические маститы, односторонние и двусторонние. По характеру воспалительного процесса они бывают серозными, инфильтративными, гнойными, абсцедирующими, гангренозными, флегмонозными. Для первых двух форм характерен ограниченный очаг воспаления. При обеспечении хорошего оттока молока они обычно не нагнаиваются. Все остальные формы воспалительного процесса требуют оперативного вмешательства.
— Какие симптомы характерны для мастита?
— Болезненные ощущения в молочной железе при кормлении ребёнка, распирающие боли в ней, уплотнение ткани железы, покраснение кожи в этой области, трещины и ссадины на соске и вокруг него, увеличение близлежащих лимфатических узлов, признаки интоксикации — высокая температура, озноб, головные боли. Эти симптомы должны стать сигналом для женщины, чтобы незамедлительно обратиться к врачу.
В более запущенных случаях можно наблюдать выделения из молочных желёз с примесью гноя и крови.
— Из чего складывается диагностика мастита?
— Прежде всего из сбора жалоб и анамнеза, осмотра врача. При необходимости рекомендуется проведение ряда анализов крови, УЗИ молочных желёз, бактериологического посева выделений из молочных желёз на микрофлору.
Читайте материалы по теме:
— Как и чем лечат мастит?
— Тактика лечения подбирается врачом индивидуально в зависимости от формы и тяжести течения воспалительного процесса. Из консервативных методов лечения используется антибактериальная, противовоспалительная, иммуномодулирующая терапия, некоторые разновидности физиотерапевтических процедур.
Если воспалительный процесс прогрессирует или в железе имеются полости, заполненные гноем, может потребоваться хирургическое вмешательство.
Читайте материалы по теме:
— Как вы относитесь к народным методам лечения мастита?
— Я могу рекомендовать проверенные народные средства только после личного осмотра пациентки, если посчитаю, что они будут эффективны в данном случае.
— Что необходимо делать, чтобы не было мастита?
— Прежде всего соблюдать правила личной гигиены при кормлении и уходе за молочными железами, предупреждать застойные явления путём регулярного кормления ребёнка обеими железами поочерёдно, с последующим сцеживанием остатков молока. Обращаться к акушерам или консультантам по грудному вскармливанию за информацией о технике и правилах кормления, сцеживания. Важно, чтобы женщина носила правильно подобранное по размеру бельё из натуральных тканей.
У кормящей грудью женщины не должно быть хронических очагов инфекции в организме, поэтому ещё в период планирования беременности следует обратиться к доктору, чтобы их устранить.
Родственники должны обеспечить кормящей женщине полноценное питание, сон, ограждать от стрессов и чрезмерных физических нагрузок.
Призываю женщин при любых изменениях в молочных железах незамедлительно обращаться к врачу. Не забывайте, что своевременная диагностика и лечение помогут сохранить лактацию, не прибегать к хирургическому вмешательству.
Беседовала Севиля Ибраимова
Записаться на приём к врачу-хирургу можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Редакция рекомендует:
Для справки:
Аснин Ефим Семёнович
Воспаление груди у женщин, не кормящих грудью (мастит) — причины, симптомы, лечение
» data-image-caption=»» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/08/Воспаление-груди-у-женщин-не-кормящих-грудью-мастит-причины-симптомы-лечение.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2021/08/Воспаление-груди-у-женщин-не-кормящих-грудью-мастит-причины-симптомы-лечение.jpg?fit=825%2C550&ssl=1″ />
Инфекция груди — редкое заболевание, за исключением послеродового периода, когда оно возникает из-за закупорки протоков молоком.
Воспаление груди (мастит) — заболевание, которое может протекать как в острой, так и в хронической форме. Хронический мастит обычно обнаруживается при расширенных протоках молочных желез.
Острое воспаление груди — это бактериальное воспаление молочных желез и окружающей ее ткани. Оно чаще возникает во время кормления грудью (лактационный мастит), но может развиться у женщин, которые не кормят грудью.
Воспаление груди у некормящих женщин — причины
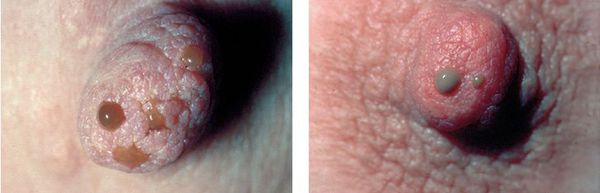
Мастит, возникающий вне периода лактации, связан с повреждением кожи на соске и образованием трещин. Через трещины бактерии легко попадают в молочные протоки и возникает воспаление.
Возбудителем воспаления у некормящих женщин чаще является золотистый стафилококк, реже — бактерия Streptococcus pyogenes (стрептококк группы А).
Повышенный риск развития воспаления груди или мастита у:
В период менопаузы воспаление груди чаще встречается у пациенток, страдающих хроническими заболеваниями, например, диабетом.
Симптомы воспаления груди у женщин, не кормящих грудью
Мастит начинается резко. Первые признаки в течение нескольких часов схожи с симптомами гриппа, прежде чем женщина почувствует какие-то изменения в груди.
Заболевание обычно одностороннее и изменения происходят в одной груди.
Золотистый стафилококк обычно вызывает локальное воспаление, тогда как Streptococcus pyogenes обычно вызывает равномерное воспаление всей груди.
Симптомы мастита в области груди :
Помимо местных, возникают общие симптомы :
Абсцесс груди
Острое бактериальное воспаление груди может вызывать некроз (отмирание тканей), что способствует образованию абсцессов.
Абсцесс груди является осложнением воспаления груди и возникает, если мастит не лечить.
Абсцесс груди — это локализованное скопление гноя. Симптомы — боль, покалывание в груди, ее набухание и покраснение, увеличение лимфатических узлов под мышками.
Гной может создавать выделения из груди с неприятным запахом.
Поскольку антибиотик не может проникнуть в абсцесс, лечение будет заключается в хирургическом вмешательстве в пораженный участок с удалением из него гноя.
Если развивается обширный некроз груди (отмирание ткани), то воспаление заживает за счет образования соединительной ткани — рубца. Шрам представляет собой твердое образование, которое может втягивать сосок, что не следует путать с раком груди.
Воспаление груди — диагностика
Мастит диагностируется на основании перечисленных симптомов. На приеме врач опрашивает пациентку и осматривает грудь. Ему следует сообщить, когда впервые были замечены изменения и насколько сильна боль, какого она типа, где локализуется.
После обследования врач может диагностировать мастит и назначить лечение.
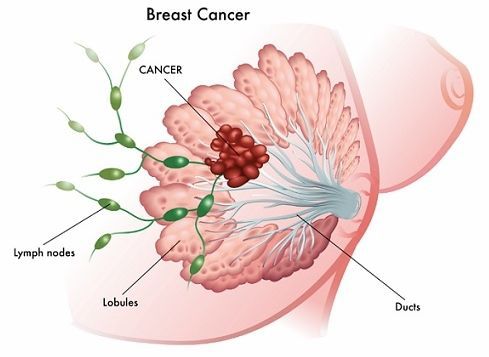
Если терапия не дала ожидаемых результатов, стоит задуматься о воспалительном раке груди.
Воспалительный рак груди
Воспалительный рак груди — редкий тип рака молочной железы.
Воспалительный рак груди часто имитирует симптомы мастита, вызывая воспаление всей груди и ее увеличение, часто без развития уплотнения. Видны покраснение, боль и набухание груди.
Воспалительный рак груди диагностируется с помощью маммографии и биопсии с гистологическим анализом ткани.
Воспалительный рак груди — чрезвычайно агрессивное заболевание, требующее срочного лечения (сначала химиотерапия, затем операция и лучевая терапия).
Воспаление груди у женщин, не кормящих грудью — лечение
Поскольку причиной мастита являются бактерии, лечение проводится антибиотиками. Для лечения мастита обычно требуется от 10 до 14 дней.
Уже через несколько дней после приема первой таблетки женщина чувствует улучшение, но необходимо обязательно пройти весь курс лечения, чтобы снизить вероятность рецидива болезни.
Обычно для снятия температуры, уменьшения боли и отека груди назначается ибупрофен или парацетамол.
Чтобы выздороветь как можно скорее, нужно следовать следующим советам:
Лечение воспаления груди натуральными средствами
Помимо антибиотиков, которые убивают бактерии, вызвавшие воспаление, вы можете использовать природные средства. Их применение не заменит лекарств, но ускорит процесс заживления и облегчит боль.
Рекомендуется использовать в качестве компрессов:
Добавить комментарий Отменить ответ
Вы должны быть авторизованы, чтобы оставить комментарий.
Что такое мастопатия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Провоторов М. Е., маммолога со стажем в 9 лет.
Определение болезни. Причины заболевания
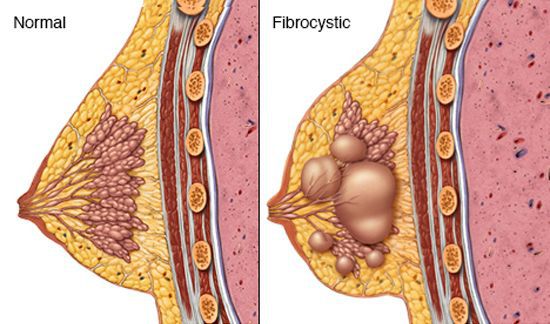
Фиброзно-кистозная мастопатия (далее ФКМ или просто мастопатия) — это заболевание молочной железы, при котором происходит нарушение соотношения эпителиальных и соединительных компонентов ткани, сопровождающееся формированием доброкачественных новообразований.
Как показывает практика, эта болезнь довольно распространена среди фертильной (плодовитой) половины женского населения. По данным различных авторов, мастопатией могут страдать до 70% женщин. [1]
Причины мастопатии
Мастопатия молочной железы является следствием гормонального дисбаланса: основную роль в развитии данного заболевания играют гормоны эстроген, его метаболиты, а также прогестерон. Изменения уровня тиреотропного гормона, гормонов щитовидной железы, уровня пролактина и многие другие причины могут также способствовать развитию заболевания.
Мастопатия и беременность
При беременности меняется гормональный фон, что, как правило, благоприятно влияет на доброкачественные варианты диффузной мастопатии. Однако если беременность возникает при пролиферирующих формах мастопатии, то патология может прогрессировать и даже стать злокачественной.
Симптомы мастопатии
Основными симптомами мастопатии являются:
При пальпации можно обнаружить крупные и мелкие образования с гладкой или зернистой поверхностью. [4] Боли могут быть различного характера и интенсивности. Помимо болезненности молочных желёз ощущается нагрубание, отёчность и увеличение объёма груди. Боли могут быть иррадиирующими и распространяться в область подмышки, плеча и лопатки, а также исчезать в первые дни менструации. Однако некоторых женщин болезненность молочных желёз беспокоит постоянно, независимо от фазы менструального цикла. [8]
Болевой синдром может возникать как в ответ на прикосновения к железе, так и в виде постоянного дискомфорта, усиливающегося в период менструаций. С прогрессированием заболевания симптоматика становится более яркой, болезненность более ощутимой, а уплотнения тканей могут определяться уже вне зависимости от периодичности цикла.
Патогенез мастопатии
В развитии мастопатии молочной железы важную роль играют дисгормональные расстройства. Особое значение имеют:
Относительная гиперэстрогения сопровождается изменением уровня эстрогена относительно прогестерона, но, в свою очередь, данные гормоны всё же находятся в пределах нормы. Абсолютная гиперэстрогения характеризуется повышением целевого уровня эстрогенов.
Таким образом при повышении эстрогена происходит пролиферация — разрастание протокового альвеолярного эпителия, в то время как прогестерон пытается препятствовать этому процессу благодаря своим способностям: он снижает экспрессию рецепторов эстрогенов и уменьшает локальный уровень активных эстрогенов. Эти свойства прогестерона ограничивают стимуляцию разрастания тканей молочной железы.
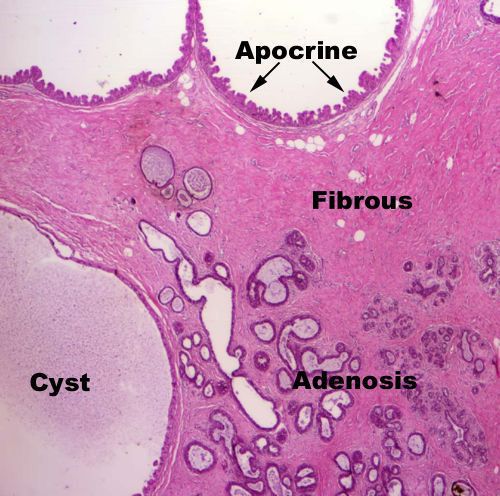
При гормональном дисбалансе (избытке эстрогенов и дефиците прогестерона) в тканях молочной железы возникает отёк и гипертрофия внутридольковой соединительной ткани, а пролиферация протокового эпителия приводит к образованию кист. При возникающих прогестерон-дефицитных состояниях избыточная концентрация эстрогенов приводит к разрастанию тканей молочной железы и нарушению рецепторного аппарата.
Стоит отметить, что результаты исследований содержания данных гормонов в плазме крови не всегда могут подтвердить этот патогенетический процесс. Большинству учёных удалось обнаружить недостаток прогестерона при мастопатии, однако в ходе других исследований его уровень был в пределах нормы.
В развитии ФКМ не менее важную роль играет повышение уровня пролактина в крови, которое сопровождается нагрубанием, болезненностью молочных желёз и отёком. Эти симптомы в большей степени проявляются во второй фазе менструального цикла.
Медицинские исследования доказали связь между заболеваниями молочных желез и гениталий. Было выявлено, что при миоме матки и воспалительных заболеваниях гениталий в 90% случаях происходят патологические изменения в молочных железах. А при условии, что миома матки сочетается с аденомиозом, увеличивается риск возникновения узловых форм мастопатии.
Необходимо отметить, что воспалительные заболевания гениталий не выступают в качестве прямой причины развития ФКМ. [3] Однако они могут оказать непосредственное воздействие на её развитие через гормональные нарушения.
У женщин, страдающих аденомиозом и гиперплазией эндометрия, особенно велик риск возникновения заболеваний молочной железы.
Классификация и стадии развития мастопатии
В современной медицине существует несколько классификаций ФКМ.
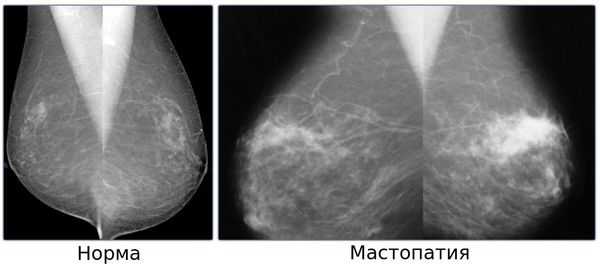
В настоящее время самая распространённая из них — классификация Рожковой Н.И. В ней выделяют те формы мастопатии молочной железы, которые можно выявить на рентгенограммах и с помощью морфологического исследования. К ним относятся:
Также выделяют узловую мастопатию, при которой образуются чётко выраженные узлы. Но она не относится к доброкачественным мастопатиям.
Существует классификация мастопатии, которая основана на степени пролиферации. К I степени относят ФКМ без пролиферации, ко II степени — мастопатию с пролиферацией эпителия без атипии, к III степени — мастопатию с атипической пролиферацией эпителия. II и III степени являются предопухолевыми состояниями.
Осложнения мастопатии
Что будет, если не лечить мастопатию:
Диагностика мастопатии
При обращении к врачу пациентки чаще всего жалуются на боли в груди и нагрубание одной или обеих молочных желёз, которое усиливается за несколько суток до начала менструаций. Практически у всех женщин возникают нерезкие болевые ощущения перед началом менструации. Однако если болезненность груди является следствием патологического состояния молочных желёз, то боли становятся более выраженными и асимметричными. Однако у 15% больных не возникают болевые ощущения в области груди, а причиной их обращения к врачу является уплотнение в железах. [7]
Диагностика ФКМ осуществляется поэтапно:
1. Опрос. На приёме доктор уточнит наличие:
Также доктор спросит, насколько регулярный менструальный цикл и принимает ли женщина гормональные препараты, в т. ч. контрацептивы.
2. Осмотр и пальпация молочных желёз (в положениях стоя и лёжа).
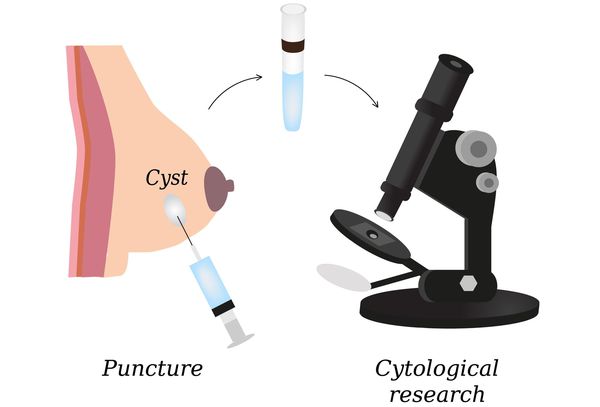
4. Биопсия и морфологическое исследование. Проводится пункция узловых образований и исследование пунктатов и выделений из сосков (цитологическое исследование).
5. Лабораторные исследования крови (анализы на гормоны).
6. Гинекологический осмотр.
7. Дополнительные обследования: КТ и МРТ.
При пальпации молочных желёз важно обратить внимание на консистенцию, наличие или отсутствие тяжей, уплотнений, объёмных образований, оценить плотность тяжей, их спаянность с кожей и окружающими тканями и т. д. Обязательно производится пальпация подмышечных, подключичных и надключичных лимфатических узлов, проверяется, есть ли выделения из сосков.
Как обнаружить мастопатию самостоятельно
Cамообследование груди — полезный инструмент скрининга, особенно в сочетании с регулярным медицинским осмотром, маммографией и в некоторых случаях УЗИ молочных желёз и/или МРТ.
Алгоритм самообследования груди:
Лечение мастопатии
Лечением мастопатии занимается врач-маммолог. В первую очередь, оно заключается в поиске и устранении причин мастопатии: нервных расстройств, дисфункции яичников, гинекологических заболеваний, болезней печени и др.
Основные задачи лечения мастопатии: снизить болевой синдром, уменьшить кисты и фиброзные ткани в молочной железе, провести профилактику рецидивов опухолей и онкопатологии, а также скорректировать гормональный статус (после обнаружения гормональных расстройств и консультации гинеколога-эндокринолога).
Если в организме пациентки протекают сопутствующие воспалительные заболевания женской половой сферы, эндокринные заболевания (гипотиреоз, узловой зоб, сахарный диабет и др.), то лечение требуется проводить совместно с гинекологом, эндокринологом и терапевтом.
Лечение мастопатии можно условно разделить на два основных вида — консервативное (медикаментозное) и оперативное (хирургическое) лечение. Чаще всего проводится консервативное лечение МФК. В том случае, если имеются кисты больших размеров и значительные уплотнения, не поддающиеся консервативному лечению или при безуспешности терапии, проводится хирургическое лечение.
Консервативное лечение
Обычная тактика ведения женщин, страдающих мастопатией, была разработана ещё в 60-70-е годы, поэтому на данный момент она не является достаточно эффективной. Внедрённые в практику новые лекарственные средства повысили эффективность лечения на начальной стадии. Однако эти препараты оказались малоэффективными для женщин с фиброкистозной мастопатией, в анамнезе которых были близкие родственницы (мама, бабушка, сестра, тётя), страдающие раком молочной железы.
При медикаментозном лечении применяются следующие препараты:
Гормонотерапия
Данный метод лечения назначается в сложных случаях ФКМ. Нормализация гормонального баланса направлена, в первую очередь, на устранение болей. Стабилизация состояния эндокринных желёз, желудочно-кишечного тракта помогает предотвратить появление новых образований, уменьшить размеры существующих, снизить или устранить болевые ощущения. Однако пролиферативные формы фиброаденоматоза и фиброзно-кистозные или фиброматозные мастопатии плохо поддаются данному способу лечения.
Применение гормональных препаратов назначается индивидуально и проводится под контролем лечащего врача. Лекарственные средства применяются в виде таблеток, инъекций или гелей, которые наносятся на молочную железу. Пациенткам репродуктивного возраста может быть назначен приём гормональных контрацептивов. Системная гормонотерапия должна проводиться высококвалифицированным специалистом, который сможет контролировать гормональный статус.
Гормональная терапия предполагает применение антиэстрогенов, оральных контрацептивов, гестагенов, андрогенов, ингибиторов секреции пролактина, аналогов освобождающего гормона гонадотропина (LHRH). Лечение аналогами
LHRH применимо к женщинам с мастодинией (болями в молочной железе) при отсутствии эффективного лечения другими гормонами. Действие гестагенов основано на антиэстрогенном аффекте на уровне ткани молочной железы и торможении гонадотропной функции гипофиза. Их применение в комплексной терапии мастопатии повысило терапевтический эффект до 80%.
Для лечения мастопатии у женщин до 35 лет применимы оральные монофазные комбинированные эстроген-гестагенные контрацептивы. Их контрацептивная надёжность практически близка к 100%. У большинства женщин на фоне применения данных препаратов отмечается значительное снижение болезненных ощущений и нагрубания молочных желёз, а также восстановление менструального цикла.
В настоящее время при лечении мастопатии применяется довольно эффективный препарат наружного применения. В его состав входит микронизированный прогестерон растительного происхождения, идентичный эндогенному. Препарат выпускают в виде геля. Его преимущество заключается именно в наружном применении — так основная масса прогестерона остается в тканях молочной железы, а в кровоток поступает не более 10% гормона. Благодаря такому воздействию побочные эффекты, которые возникали при приёме прогестерона внутрь, отсутствуют. В большинстве случаев рекомендовано непрерывное нанесение препарата по 2,5 г на каждую молочную железу или же его нанесение во второй фазе менструального цикла па протяжении 3-4 месяцев.
Негормональная терапия
Методами негормональной терапии являются: коррекция диеты, правильный подбор бюстгальтера, применение витаминов, мочегонных, нестероидных противовоспалительных средств, улучшающих кровообращение. Последние Нестероидные противовоспалительные препараты уже на протяжении долгого времени применяются в лечении диффузной мастопатии.
Индометацин и бруфен, применяемые во второй фазе менструального цикла в форме таблеток или в свечей, снижают боль, уменьшают отёк, способствуют рассасыванию уплотнений, улучшают результаты ультразвукового и рентгенологического исследований. Особенно показано применение этих препаратов при железистой форме мастопатии. Однако для большинства женщин может быть достаточно гомеопатии или фитотерапии.
Консервативное лечение мастопатии должно заключаться не только в длительном приёме седативных средств, но и витаминов А, В, С, Е, РР, Р, так как они благоприятно воздействуют на ткань молочной железы:
Так как мастопатия рассматривается в качестве предракового заболевания, требуется длительное применение натуральных антиоксидантов: витаминов С, Е, бета-каротина, фосфолипидов, селена, цинка.
Помимо витаминов и седативных средств пациентам показан приём адаптогенов, длительностью от четырёх месяцев и более. После четырёхмесячного курса применение препарата прекращается сроком на два месяца, а затем цикл лечения возобновляется также на четыре месяца. Всего должно проводиться не менее четырех циклов. Таким образом полный курс лечения может занять примерно два года.
Диета при мастопатии
При лечении мастопатии необходимо наладить работу пищеварительной системы. [1] Поэтому выздоровление можно ускорить при соблюдении специальной диеты. Для этого необходимо снизить калорийность питания за счёт отказа от углеводов. В первую очередь важно полностью избавиться от употребления легкоусвояемых углеводов (сахара, мёда, джема и мучных изделий) и увеличить долю потребляемых овощей, несладких ягод и фруктов.
При мастопатии, развившейся в результате проблем с щитовидной железой, необходимо ограничить употребление мясных блюд, так как белок стимулирует выделение гормонов щитовидной железы, от которых зависит уровень женского полового гормона — эстрогена.
Если мастопатия появилась на фоне гипертонической болезни, то необходимо ограничить употребление жиров, особенно сливочного масла и сала для снижения гормональной стимуляции груди.
Чтобы обеспечить организм необходимым количеством кальция, который регулирует функции гормональных желёз и оказывает противовоспалительное и противоотёчное действие, следует употреблять кефир, йогурт и творог. Помимо прочего, желательно включить в рацион морепродукты, которые содержат йод — рыбу, кальмары, креветки и морскую капусту. Этот микроэлемент в большом количестве также присутствует в грецких орехах и грибах.
Лечение народными средствами
Помимо общего курса лечения также можно принимать травяные отвары, которые способствуют улучшению сна и обезболиванию, обладающие мочегонным действием и содержащие полезные элементы.
Хирургическое лечение
Хирургическое удаление поражённых тканей назначается в следующих случаях:
Во время операции осуществляется удаление отдельного сектора молочной железы, в котором обнаружены кисты и уплотнения (секторальная резекция). Операция длится 40 минут под общим наркозом.
После оперативного вмешательства назначается приём антибиотиков и витаминов. При необходимости проводится обезболивание, приём успокоительных препаратов. Может быть применена гормонотерапия для предотвращения рецидивов. При этом пациенткам необходимо заняться лечением основного заболевания, вызвавшего дисбаланс гормонов.
При кистах больших размеров возможно проведение лазерной коагуляции данных образований. Такая методика является довольно молодой и малораспространённой ввиду дорогостоящего оборудования. Для данной процедуры используется современный лазерный аппарат BioLitec, который позволяет без разрезов и наркоза выполнить коагуляцию кистозного образования. Также при данной процедуре отсутствует риск возникновения инфекции, нахождение в условиях стационарного отделения не требуется.
Тепловые процедуры, в том числе и физиотерапия, при лечении ФКМ не рекомендуются, так как они могут усилить воспалительные процессы.
Противопоказания к лечению
Гормональное лечение противопоказано при подозрении на злокачественную опухоль, при аллергии и индивидуальной непереносимости препаратов. Кроме того, каждое лекарство имеет свои противопоказания — например, гормональные контрацептивы противопоказаны при нарушении свёртываемости крови, заболеваниях печени и варикозном расширении вен. Поэтому если есть хронические заболевания, то о них важно рассказать врачу.
Операция показана при подозрении на злокачественную опухоль. В остальных случаях диффузная ФКМ лечится консервативно.
Прогноз. Профилактика
Благоприятный прогноз сводится к своевременному обращению к специалисту-маммологу, периодическому проведению УЗИ молочных желез. Всё это поможет уберечься от неприятных последствий патологии молочных желез. Не нужно бояться симптомов заболевания и его лечения, стоит опасаться последствий. Мастопатия может пройти бесследно, для этого требуется лишь внимание к собственному здоровью. [5]
Стоит помнить, что избыточный вес является предвестником многих гормональных нарушений. Если после 50 лет у женщины изменился размер одежды с 50-го на 56-ой, то это следует расценивать как предупреждение об опасности, исходящее от гормональной системы человека. Это, в свою очередь, говорит о необходимости обследования.