процедура взятия костного мозга у донора
Процедура взятия костного мозга у донора
Донорство костного мозга во всем мире
БЕЗВОЗМЕЗДНО,
ДОБРОВОЛЬНО,
АНОНИМНО
Скачайте буклет
Вам от 18 до 45 лет? Ваш вес больше 50 кг? Вы здоровы и готовы потратить время для спасения чьей-то жизни?
Присоединяйтесь к Национальному регистру доноров костного мозга!
КАК СТАТЬ ПОТЕНЦИАЛЬНЫМ ДОНОРОМ КОСТНОГО МОЗГА – ШАГ ЗА ШАГОМ
1 Выбрать способ вступления в регистр:

Сдать кровь на типирование можно в любом медицинском офисе «Инвитро», CMD или ДНКОМ, а также в любой лаборатории «МедЛабЭкспресс» в Пермском крае. Выберите ближайший к вам адрес медицинского офиса и уточните время работы на сайте партнеров.
Сдать буккальный эпителий – мазок из полости рта.

2 Заполнить необходимые документы:
3 Сдать биоматериал для типирования.
В зависимости от выбранного способа вы сдаете 4 мл крови или самостоятельно берете мазок из полости рта.
4 Пройти типирование.
В специализированной лаборатории, куда поступит ваш биоматериал – образец крови или буккального эпителия, – определят ваш HLA-фенотип (цифровой код генов, отвечающих за тканевую совместимость). В течение шести месяцев по электронной почте вы получите уведомление о том, что исследование ваших образцов проведено, HLA-фенотип определен и данные внесены в Информационную систему Национального регистра доноров костного мозга имени Васи Перевощикова.
Поздравляем! С этого момента вы в регистре, вы – потенциальный донор костного мозга.
ОТ ПОТЕНЦИАЛЬНОГО ДОНОРА К РЕАЛЬНОМУ – ШАГ ЗА ШАГОМ
5 Через какое-то время вы можете стать реальным донором, но можете и никогда им не стать.
Это зависит от того, подойдет ли когда-нибудь ваш HLA-фенотип конкретному больному. Вы останетесь в регистре до 55 лет. Чтобы ваши данные были актуальными, необходимо информировать сотрудников регистра о смене места жительства, номера телефона, серьезных изменениях в состоянии здоровья. Вы всегда можете написать нам на почту registr@rdkm.ru и мы внесем изменения в базу.
6 Если клетки, совместимые с вашими, понадобятся конкретному больному и вы подтвердите свое согласие стать донором, вам будет предложено приехать в центр заготовки клеток в Санкт-Петербург, где специалисты подробно расскажут о донации (процедуре заготовки кроветворных стволовых клеток). Прежде чем стать реальным донором, вы пройдете полное медицинское обследование, цель которого – сделать забор клеток максимально безопасным. Вы в любой момент можете без объяснения причин отказаться от своего намерения стать донором. Но после совпадения от вашего решения может зависеть жизнь вашего генетического близнеца, поэтому так важно, чтобы вступление в регистр было осознанным.
7 Заготовка ваших кроветворных стволовых клеток может быть выполнена одним из выбранных вами способов:
Поздравляем! Вы стали донором костного мозга и подарили шанс на спасение своему генетическому близнецу.
По крайней мере два года ваш реципиент не будет знать, кто стал его донором. Но потом по обоюдному согласию вы сможете встретиться с человеком, которого помогли спасти. Мы с радостью организуем эту встречу!
Донорство стволовых клеток
Люди обычно добровольно сдают стволовые клетки для аллогенной трансплантации либо потому, что их близкий человек нуждается в совместимом доноре, либо потому, что они хотят помогать другим людям. Некоторые люди сдают стволовые клетки с тем, чтобы самостоятельно использовать их в ходе аутологичной трансплантации.
Если вы хотите сдать стволовые клетки для другого человека
Людям, желающим сдать стволовые клетки или записаться в регистр добровольцев, следует проконсультироваться с врачом или связаться с представителями Национальной программы донорства костного мозга. Специалисты помогут вам найти ближайший донорский пункт. Потенциальным донорам задают ряд вопросов о том, достаточно ли они здоровы для сдачи крови или костного мозга – и не страдают ли они инфекционными заболеваниями, представляющими опасность для реципиента. Чтобы получить более подробную информацию о требованиях, предъявляемых к потенциальным донорам, обратитесь в региональный донорский центр.
Для того, чтобы узнать гистологический тип потенциального донора, достаточно провести несложный анализ крови. Возможно, вас попросят произвести единовременную, не облагаемую налогом выплату в размере от 75 до 100 долларов. Если человек записался в регистр добровольных доноров, данные о его гистологическом типе будут храниться в программе до тех пор, пока он не достигнет 60-летнего возраста.
Беременным женщинам, желающим сдать пуповинную кровь своего ребенка, следует уладить все связанные с этим формальности на ранних сроках беременности, то есть до наступления третьего триместра. Донорство является безопасным и бесплатным. Оно никоим образом не влияет на течение родов.
Информированное согласие и дальнейшее обследование: перед сдачей стволовых клеток
Если возможный донор стволовых клеток подходит реципиенту, специалисты разъясняют донору процесс трансплантации и убеждаются в том, что он принимает информированное решение. Если человек решил сдать стволовые клетки, ему необходимо ознакомиться с информацией о рисках, связанных с донорством, и подписать форму согласия. Потенциальному донору необязательно сдавать стволовые клетки. Выбор всегда остается за ним.
Если человек решил сдать стволовые клетки, ему назначают медицинское обследование и анализы крови: врачи должны убедиться в том, что донор здоров.
Как производится забор стволовых клеток
Стволовые клетки можно получить из трех разных источников:
Ниже приведено описание каждого из вышеперечисленных способов забора стволовых клеток.
Забор стволовых клеток костного мозга
Эту процедуру проводят в операционной, под общей анестезией (это значит, что донору колют лекарства, погружающие в глубокий сон, поэтому донор не чувствует боли). Клетки костного мозга извлекают из задней стороны тазовой кости. Донор лежит лицом вниз. Врач вводит большую иглу в заднюю часть тазовой кости через кожу. Иглу проталкивают в центр кости, после чего врач извлекает оттуда жидкий костный мозг. Объем извлекаемого костного мозга зависит от массы тела донора. Чаще всего врачи производят забор 10%, или 1 литра, костного мозга. Процедура занимает 1-2 часа. Организм замещает потерянные клетки в течение 4-6 недель. Если перед забором костного мозга у донора брали кровь, эту кровь возвращают в ходе процедуры.
После забора костного мозга донора переводят в реабилитационное отделение. После того, как действие анестетика закончится, донора помещают в палату, где за ним ведется тщательное наблюдение вплоть до тех пор, пока он полностью не придет в себя и не сможет самостоятельно пить и есть. В большинстве случаев донор выписывается из больницы в течение нескольких часов или на следующее утро.
На протяжении нескольких дней донора могут беспокоить такие побочные эффекты, как чувствительность, кровоподтеки и боли в области поясницы и задней стороны бедер. Бороться с такими эффектами помогают безрецептурные нестероидные противовоспалительные препараты (аспирин, ибупрофен, напроксен) и парацетамол (Тайленол). Некоторые люди чувствуют усталость или слабость. Могут возникнуть затруднения при ходьбе, которые обычно исчезают через несколько дней. Иногда донорам рекомендуют принимать препараты железа до тех пор, пока количество эритроцитов не вернется в норму. Большинство доноров возобновляют свои обычные дела через 2-3 дня после процедуры. Нормальное самочувствие, впрочем, полностью восстанавливается только через 2-3 недели.
Забор стволовых клеток костного мозга связан с минимальными рисками. Тяжелые осложнения наблюдаются редко. Тем не менее, извлечение костного мозга представляет собой хирургическую процедуру. К редким осложнениям такой процедуры относятся нежелательные реакции на обезболивающие препараты, инфекции, повреждения нервов или мышц, нежелательные реакции на переливание крови (в случае, если кровь для переливания берут не у самого донора, а у другого человека) и травмы на участках введения иглы. Анестезия может вызвать такие проблемы, как боль в горле или тошнота.
После забора стволовых клеток их фильтруют при помощи специальных экранов из тонкой проволоки. Эта методика позволяет очистить стволовые клетки от фрагментов кости и жира. Если производится аллогенная или изогенная трансплантация (есть несколько видов пересадки стволовых клеток), клетки вводят в вену пациента вскоре после забора костного мозга. Если донор и реципиент живут далеко друг от друга, стволовые клетки замораживают.
Забор стволовых клеток периферической крови
В течение нескольких дней, предшествующих забору клеток, донору делают ежедневные инъекции (уколы) филграстима (Нейпоген). Филграстим – это фактор роста, побуждающий костный мозг вырабатывать и выбрасывать в кровь множество стволовых клеток. Применение этого препарата может вызвать ряд побочных эффектов. К самым распространенным побочным эффектам относятся боли в костях и головные боли. Их можно облегчить с помощью парацетамола (Тайленол) или нестероидных противовоспалительных препаратов (например, с помощью аспирина, ибупрофена или напроксена). К прочим возможным побочным эффектам филграстима относятся нарушения сна, тошнота, субфебрильная (легкая) лихорадка и усталость. Эти нарушения проходят после окончания курса инъекций и забора стволовых клеток.
После курса инъекций производится забор крови. Кровь берут через катетер (тонкую, гибкую пластиковую трубку), установленный в крупную вену в руке. После этого кровь пропускают через аппарат, отделяющий стволовые клетки от других компонентов циркулирующей крови. Стволовые клетки сохраняют, а остаток крови возвращают донору – как правило, через тот же самый катетер. (В ряде случаев в каждую руку устанавливают по катетеру: один забирает кровь, а второй возвращает.) Данный процесс называется аферезом. Аферез занимает от двух до четырех часов. Процедура проводится на амбулаторной основе. Ее нередко повторяют ежедневно на протяжении нескольких дней – до тех пор, пока врачи не получат достаточное количество стволовых клеток.
К возможным побочным эффектам катетеризации относятся затруднения при установке катетера в вену, закупорка катетера, инфицирование катетера или той области, в которой его вводят в вену. В некоторых случаях наблюдается тромбообразование. Во время афереза у некоторых доноров падают уровни кальция. Это связано с применением антикоагулянтов, препятствующих образованию кровяных сгустков внутри аппарата. Снижение уровней кальция может вызвать чувство покалывания в теле, озноб, мышечные судороги или предобморочное состояние. Эти побочные эффекты проходят по окончании забора стволовых клеток. Иногда, впрочем, донорам рекомендуют принимать препараты кальция.
Процесс сдачи клеток для себя (для аутологичной трансплантации) схож с процессом сдачи клеток для другого человека (для аллогенной трансплантации). Принципиальная разница заключается только в том, что при аутологичной трансплантации стволовых клеток донор одновременно выступает реципиентом и сдает клетки для собственного лечения в будущем. Существуют и другие отличия. К примеру, иногда перед применением филграстима, призванного увеличить выработку стволовых клеток, проводится курс химиотерапии. Кроме того, в некоторых случаях стволовых клеток, полученных от онкобольного, не хватает для трансплантации. Эта проблема особенно актуальна для тех пациентов, кто в прошлом уже подвергался лечению определенными химиотерапевтическими препаратами. Нехватка стволовых клеток также наблюдается при заболеваниях, поражающих костный мозг.
Пациентам с неходжкинской лимфомой или множественной миеломой нередко назначают не только филграстим, но и второй препарат под названием “плериксафор” (Мозобаил). Комбинированная терапия увеличивает число стволовых клеток в крови и позволяет получить достаточный объем клеток за меньшее количество процедур. Комбинированная терапия может вызвать тошноту или диарею, в ряде случаев – рвоту. Существуют лекарственные препараты, призванные бороться с подобными побочными эффектами. В редких случаях у пациентов увеличивается и даже разрывается селезенка. Разрыв селезенки сопровождается обильным внутренним кровотечением и требует неотложного медицинского вмешательства. Симптомами нарушения выступают боли, локализующиеся в левом плече или под ребрами в левом боку. При появлении таких болей необходимо незамедлительно обратиться к врачу.
Забор пуповинной крови
Пуповинная кровь – это кровь, оставшаяся в плаценте и пуповине после рождения ребенка. Забор такой крови не представляет никакой опасности для новорожденного. При трансплантации стволовых клеток пуповинной крови используется биоматериал, который в норме выбрасывают. После пережатия и отсечения пуповину и плаценту подвергают процессу очистки. Пуповинную кровь помещают в стерильный контейнер, смешивают с консервантом и замораживают до тех пор, пока она не понадобится.
Некоторые родители сдают пуповинную кровь своих новорожденных детей в государственный банк крови с тем, чтобы ею смог воспользоваться любой нуждающийся. Многие больницы регулярно производят забор пуповинной крови и тем самым облегчают донорство. Родители могут бесплатно сдать пуповинную кровь новорожденного в государственный банк крови или в частное благотворительное учреждение того же профиля.
Как стать потенциальным донором костного мозга
И почему это хорошая идея
По статистике ВОЗ, ежегодно в мире проводится более 50 тысяч трансплантаций костного мозга.
В большинстве случаев такая операция — единственный шанс спасти жизнь человека с серьезной болезнью крови. Если донором костного мозга не может стать родственник, то его ищут в специальных регистрах внутри страны и за ее пределами. Однако 70% пациентов в мире не дожидаются трансплантации костного мозга и умирают, потому что в регистрах мало людей и подходящего донора не находится.
Но вступить в регистр и стать потенциальным донором может любой — без вреда здоровью, бесплатно и буквально за пару часов. Расскажу о своем опыте.
Что такое костный мозг и зачем нужны его доноры
Костный мозг — это центр по созданию клеток крови. Находится в основном внутри костей черепа и таза, в ребрах, грудине и бедренных костях. С головным и спинным мозгом его объединяет только название — никакого отношения к нервной системе этот орган не имеет.
Во второй половине прошлого века врачи начали лечить большинство заболеваний костного мозга его пересадкой: за открытие этого метода Эдвард Донналл Томас и Джозеф Мюррей в 1990 году получили Нобелевскую премию.
Пересадка костного мозга может спасти человека в случае:
В некоторых случаях пациенту пересаживают клетки собственного костного мозга. Для этого их извлекают из костей и замораживают. После проведения химиотерапии клетки возвращают пациенту.
К счастью, для трансплантации достаточно, чтобы белки донора не совпадали полностью, а только были похожи на белки реципиента, — так называют человека, нуждающегося в пересадке костного мозга. И чем выше гистосовместимость, тем больше вероятность выздоровления после трансплантации. Минимальный показатель гистосовместимости для пересадки костного мозга в случае с родственными донорами — 50%. Неродственный донор должен подходить более чем на 90%.
Книга фонда «Подари жизнь» о трансплантации костного мозга и связанных с ней трудностяхPDF, 2,9 МБ
Как устроен регистр доноров костного мозга
Регистр доноров костного мозга — это что-то вроде базы данных добровольцев в возрасте от 18 до 45 лет, готовых поделиться кроветворными стволовыми клетками. Информация об уникальной комбинации белков гистосовместимости каждого из них хранится в регистре до момента, когда донору исполнится 55 лет или он не попросит удалить информацию о себе по иным причинам.
Когда врач и пациент понимают, что необходима трансплантация костного мозга, события развиваются следующим образом:
«. Сообразно с моими силами и моим разумением» — донорство костного мозга — вклад в здоровое будущее
«. Сообразно с моими силами и моим разумением» — донорство костного мозга — вклад в здоровое будущее
Авторы
Редакторы
Статья на конкурс «Био/Мол/Текст»: Представленная статья посвящена трансплантации костного мозга. В результате проведенного опроса (около 150 респондентов) мы выявили среднюю осведомленность по данному вопросу и решили осветить тонкости процесса, разобрать биологические механизмы, лежащие в его основе, и продемонстрировать некоторые современные тенденции.
Конкурс «Био/Мол/Текст»-2020/2021
Эта работа опубликована в номинации «Свободная тема» конкурса «Био/Мол/Текст»-2020/2021.
Генеральный партнер конкурса — ежегодная биотехнологическая конференция BiotechClub, организованная международной инновационной биотехнологической компанией BIOCAD.
Спонсор конкурса — компания SkyGen: передовой дистрибьютор продукции для life science на российском рынке.
Спонсор конкурса — компания «Диаэм»: крупнейший поставщик оборудования, реагентов и расходных материалов для биологических исследований и производств.
Что собой представляет костный мозг?
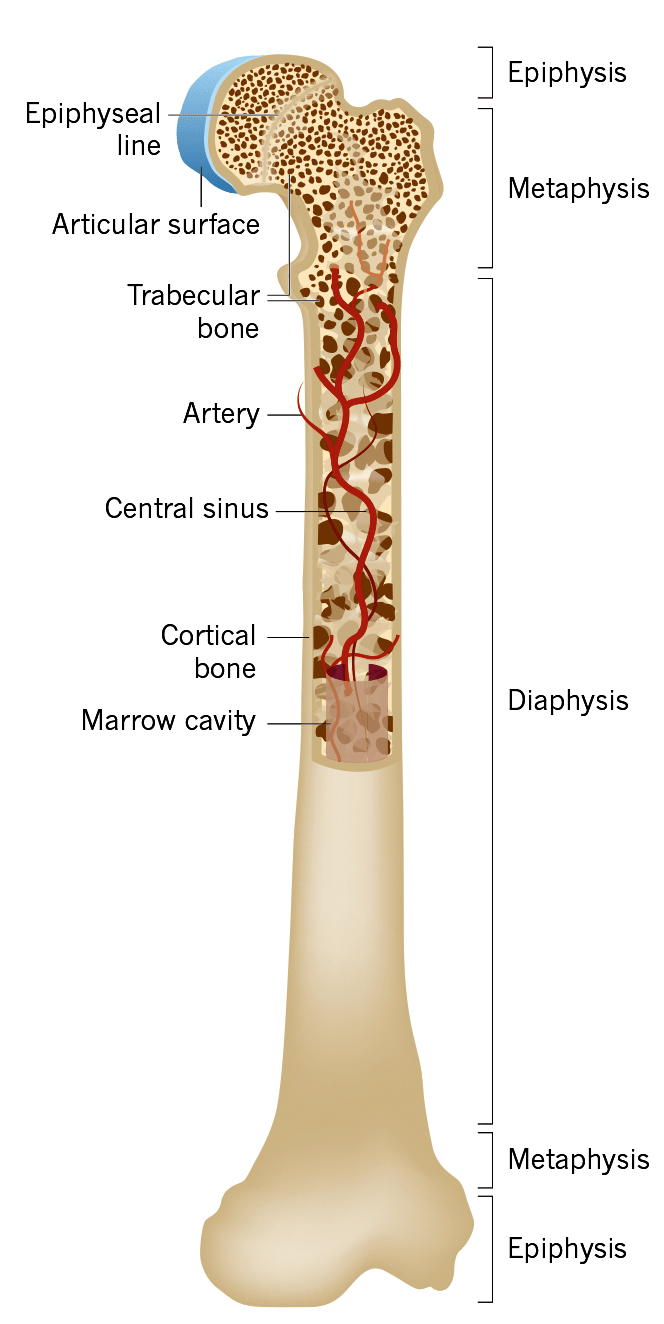
Рисунок 1. Общая анатомия кости
Сочетание слов «костный» и «мозг» может сбивать с толку и навевать стереотипные образы. Под мозгом мы привыкли представлять «рыхлую массу» в форме грецкого ореха, располагающуюся в голове. Костный мозг интуитивно можем путать со спинным, ошибочно предполагая, что он располагается в позвоночном столбе.
На самом же деле, костный мозг (КМ) — это гемо- и лимфопоэтический орган, располагающийся в полостях губчатой части и костномозговых каналах костей (рис. 1).
Выделяют две разновидности КМ — красный, цвет которого обусловлен обилием крови и гемопоэтичеких клеток, и желтый, окраска которого связана с наличием большого количества жировых клеток (адипоцитов), замещающих большинство кроветворных клеток [1].
Первоначально у человека имеется только красная разновидность, которая по мере взросления частично переходит в желтую.
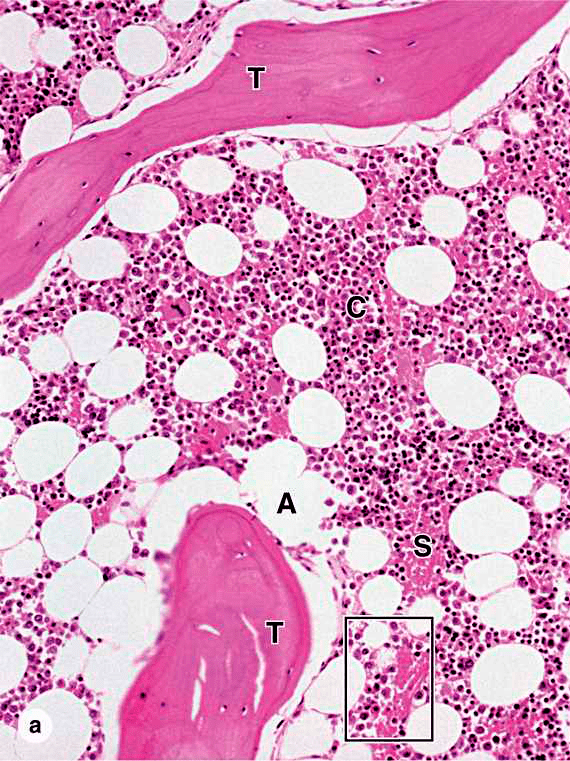
Красный костный мозг (рис. 2) состоит из ретикулярной стромы соединительной ткани, кровяных тяжей или островков клеток и синусоидальных капилляров. Строма представлена фибробластическими (стромальными = ретикулярными = адвентициальными) клетками, макрофагами и тонкими ретикулярными волокнами, состоящими из коллагена I типа, протеогликанов, фибронектинов и ламинина. Желтый костный мозг представляет собой подобную структуру, отличающуюся большим числом адипоцитов и меньшим количеством сосудов, гемопоэтических клеток [2].
Рисунок 2. Гистологический срез красного костного мозга. Т — трабекулы губчатой кости; А — адипоциты; S — синусоиды, заполненные кровью; C — кроветворные тяжи.
Какие функции выполняет кровеносная система?
Стабильное кровообращение необходимо каждому организму. Кровь выполняет множество разнообразных функций:
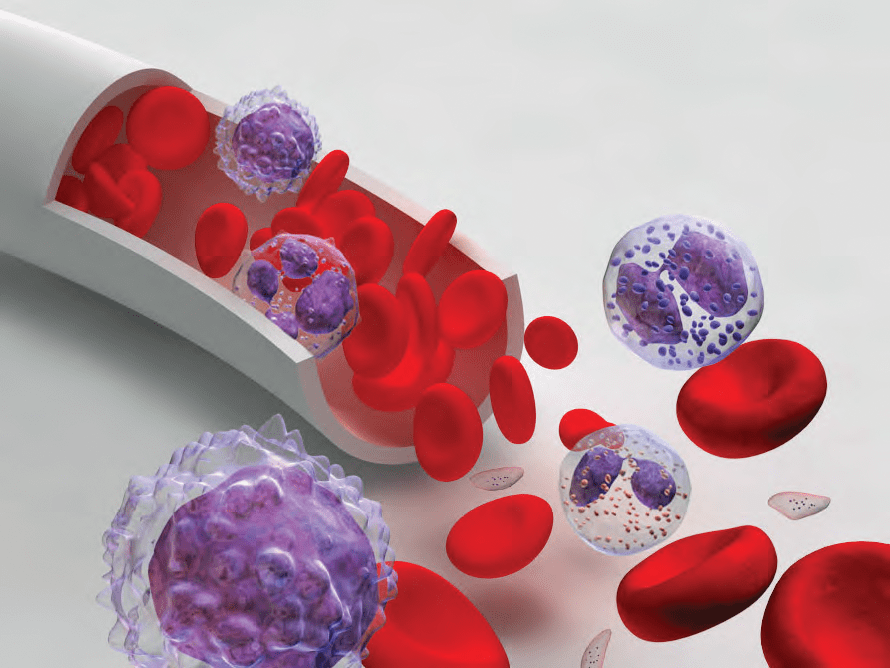
Столь большое разнообразие функций кровь может выполнять благодаря необычности своего гистологического строения: (1) форменные элементы (эритроциты, лейкоциты и тромбоциты) и (2) плазма (рис. 3). Источником форменных элементов является костный мозг. Бóльшая часть пула клеток формируется красным костным мозгом, остальная — желтым. [4].
Рисунок 3. Схема кровеносного сосуда с форменными элементами
Почему люди нуждаются в костном мозге?
Костный мозг является одним из центральных органов как кровеносной, так и иммунной систем [5]. Как отмечалось ранее, в нем находятся гемопоэтических стволовые клетки, способные дифференцироваться в различные клетки крови, например, в эритроциты, макрофаги или Т-лимфоциты.
Возникновение патологий этого органа приводит к снижению эффективности его деятельности, что ведет к ухудшению работоспособности иммунной и кровеносной систем. Организм человека становится более уязвимым. Возникает потребность в трансплантации донорского материала.
Нарушение целостности костного мозга может, произойти, например, при лечении онкозаболеваний. Вследствие применения химио- и лучевой терапии уничтожаются раковые, но вместе с ними и другие активно делящиеся клетки организма, в том числе, компоненты костного мозга. Организм теряет возможность производить форменные элементы крови.
Без трансплантации костного мозга подобное лечение нередко может принести больше вреда, нежели пользы, поскольку в итоге приводит к серьезным нарушениям в работе всего организма. В трансплантации нуждаются люди, больные лейкозом, апластической анемией, злокачественными лимфомами, аутоиммунными заболеваниями и пр.
Информированность о трансплантации костного мозга
Мы провели опрос группы потенциальных доноров (141 человека) из разных городов России (Санкт-Петербург, Москва, Орел, Казань и др.). Опросник состоял из 17 вопросов, 7 из которых были построены по методу семантического потенциала Ч. Осгуда.
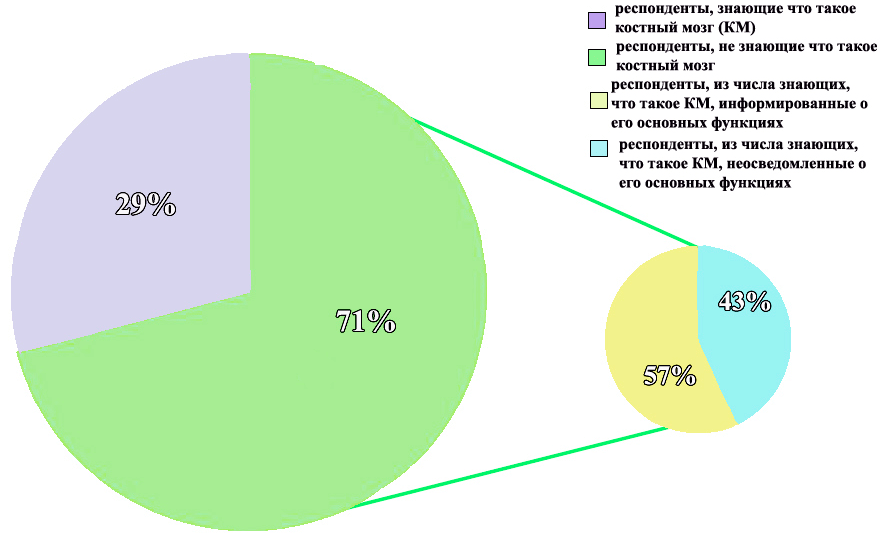
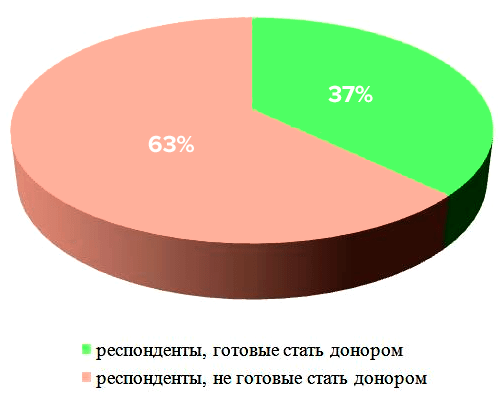
В результате проведения опроса была установлена средняя осведомленность граждан по вопросу устройства костного мозга и его функций: более половины опрошенных (71%, то есть 100 человек) дали верное определение костному мозгу, из них наиболее полно и верно перечислили его функции 43% респондентов (рис. 4).
Рисунок 4. Диаграмма анализа информированности о костном мозге и его функциях
Большинство опрошенных (95,3%) знают о наличии донорства костного мозга в разной степени (от информированности о самом факте подобной операции, до сведений о многих деталях процесса). Люди осведомлены о проблеме благодаря СМИ (43,4% опрошенных), социальным сетям (50,4%) и близкому кругу (друзьям, родственникам) — 24%. Меньше половины респондентов задумывалось о том, что, став донором, смогли бы спасти жизнь (48,3%). Больше половины опрошенных (62,4%) (рис. 5) не стали бы совершать донацию костного мозга и не знают о наличии регистра доноров (65,4%). Респонденты в большинстве случаев не согласились бы сдавать костный мозг в связи со страхом получить болевые ощущения (47%) и необратимые травматичные изменения собственного здоровья (56,7%).
Рисунок 5. Диаграмма анализа количества потенциальных доноров костного мозга
Трансплантация
Трансплантация КМ состоит из четырех этапов:
Трансплантация гемопоэтических клеток костного мозга бывает двух видов: аутологичная и аллогенная.
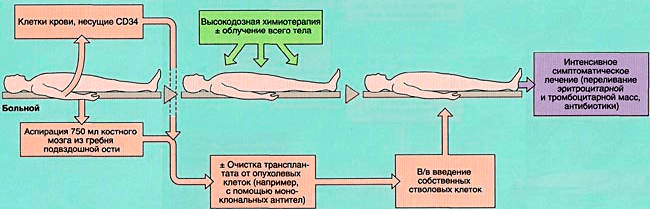
При аутологичной пересадке (рис. 6а) используются собственные стволовые клетки пациента. До жесткой химиотерапии отбираются и замораживаются клетки костного мозга. Далее, после проведения процедуры, они вводятся обратно в организм.
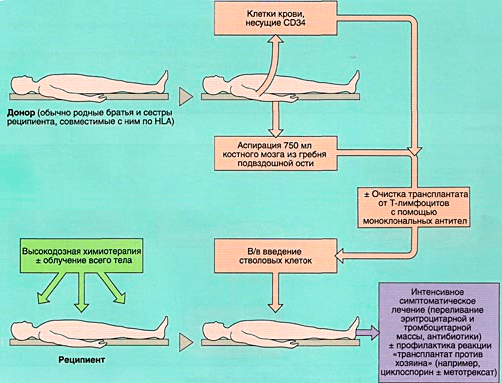
Аллогенная трансплантация (рис. 6б) представляет собой пересадку гемопоэтической ткани от здорового подходящего донора. Выделяют три вида подобной трансплантации (в зависимости от источника материала): совместимого родственного, совместимого неродственного и не полностью совместимого родственного происхождения.
Рисунок 6а. Схема аутологичной трансплантации костного мозга
Рисунок 6б. Схема аллогенной трансплантации костного мозга
Выделение нескольких типов обусловлено различием главного комплекса гистосовместимости (МНС) у разных людей и разной вероятностью возникновения осложнений при трансплантации.
Прежде чем обсудить непосредственно аллогенную трансплантацию, разберемся в том, что же такое МНС, откуда он берется и зачем нужен.
Главный комплекс гистосовместимости (МНС) — это несколько групп генов, кодирующих специфический мембранный белок — лейкоцитарный антиген человека (HLA), который осуществляет презентацию антигенов. Благодаря этому процессу происходит распознавание чужеродных антигенов и формирование адаптивного иммунного ответа. Основа последнего заключается в активации В-лимфоцитов, ответственных за формирование антител, и Т-лимфоцитов с макрофагами, обеспечивающих клеточный иммунитет (физическое удаление инородного агента). Поскольку комплекс гистосовместимости является тонкой структурой и направлен на защиту собственного организма, то у разных людей данный фактор может быть различен, следовательно, при смешивании биологических тканей, будь то кровь или костный мозг, есть шанс возникновения реакции «трансплантат против хозяина» (РТПХ). Проявление такой реакции может привести к полному неприживлению материала (иммунный ответ реципиента на клетки донора). Во избежание возникновения РТПХ до пересадки у донора и рецепиента определяют степень гистосовместимости путем HLA-типирования. По тому, насколько высока совместимость, и выделяют типы аллогенной трансплантации:
Как происходит процедура типирования и донации стволовых клеток?
Для типирования и определения HLA-генотипа у потенциального донора берут образец крови до 10 мл [9]. Проводят лабораторные исследования и вносят полученную информацию в общероссийскую базу — Национальный регистр доноров.
Если потенциальный донор подходит больному, начинается процесс изъятия стволовых клеток. Его возможно осуществить двумя путями: шприцом из тазовой кости, или с помощью препаратов, которые способствуют выходу недифференцированных стволовых клеток в кровь. В первом случае, донора госпитализируют в больницу и под общим наркозом производят забор. В тазовой кости делают несколько маленьких разрезов, через которые специальными иглами извлекают около литра жидкого костного мозга (такой объем составляет не более 5% от общего количества и компенсируется организмом в течение двух недель).
Побочные эффекты для донора при данном способе забора могут быть следующими: болевые ощущения в тазовых костях, снижение уровня гемоглобина, тошнота, сонливость, слабость (последствия наркоза).
Во втором случае донор проходит подготовительный период (около пяти дней). В течение этого времени человеку подкожно вводится препарат (рекомбинантные факторы роста = гранулоцит-колониестимулирующий фактор = гранулоцит-макрофаг-колониестимулирующий фактор) для стимуляции пролиферации и мобилизации стволовых клеток. На пятый день донору проводят процедуру афереза (получение отдельных компонентов костного мозга путем центрифугирования) длительностью 3–5 часов. Кровь забирается из вены, проходит клеточный сепаратор (установку с несколькими камерами и системой подвода/вывода жидкости и клеточной культуры, предназначенную для разделения пула на группы по размеру, удельному весу и другим характеристикам) и возвращается донору. После прохождения через аппарат, из крови выделяют небольшое количество стволовых клеток. Процедура повторяется несколько раз для отбора необходимого количества материала. Суммарно через аппарат может проходить до 15 литров крови, из которых в сепараторе остается до 200 мл (остальное отправляется обратно донору).
Побочные эффекты для донора могут быть различны: ломота в костях, связанная с активным делением клеток костного мозга; обострение аутоиммунных заболеваний (например, артрита, красной волчанки).
Риски, связанные с серьезными последствиями для организма донора в обоих случая минимален, однако при применении перфузионного катетера есть шанс возникновения кровотечения, появления абсцесса или иной местной инфекции [6]. Как правило, спустя 2–3 недели все неприятные ощущения и последствия донации проходят.
В мировой практике существует регламент, по которому донор и реципиент не должны знать друг о друге. Максимум предоставляемой информации — возраст и пол. Знакомство может произойти лишь спустя два года после трансплантации. Донорам также не сообщают: помог ли их костный мозг вылечить больного. Это не тайна, а вынужденная анонимность. Регламент соблюдается в целях предосторожности и в силу психологических и этических причин.
История от реального донора костного мозга
«Я заключила некую сделку с небесами», — говорит Алла Багирянц, которая стала реальным донором костного мозга. В 2015 году маме девушки поставили диагноз: множественная миелома (рак плазматических клеток крови). Это подвигло девушку изучить данную тему. Так она узнала, что при этом типе заболеваний может понадобиться пересадка костного мозга. Лечение миеломы проходило с помощью трансплантации аутологичных стволовых клеток. Это помогло матери Аллы, теперь она в ремиссии. Болезнь близкого человека послужила толчком, и девушка вступила в регистр доноров костного мозга в Центре гематологии.
В 2019 году Алла узнала, что есть совпадение со сторонним реципиентом и необходимо приехать в клинику для расширенного типирования. Следовало провести дополнительные анализы, чтобы удостовериться, что ни одно заболевание не осталось незамеченным. Пересаживать стволовые клетки от не совсем здорового человека может быть опасно для реципиента, ведь на момент трансплантации иммунитет пациента полностью подавлен.
«Когда наступил непосредственный момент донации, — говорит Алла, — меня проконсультировали о двух способах извлечения стволовых клеток: из тазобедренной кости и из периферической крови. Я выбрала второй вариант, доверясь врачам. Мне сделали укол лейкостима. Он стимулирует выход гемопоэтических клеток в кровь. Затем в обе руки вставили катетеры. Из одной забирали кровь, которая проходила через центрифугу, в которой сепарировались гемопоэтические клетки. А во вторую возвращали оставшуюся кровь, не содержащую стволовых клеток. По прошествии некоторого времени после начала донации у меня стали неметь конечности и лицо, но я быстро сообщила медсестрам, и они сделали мне укол, который помог. Весь процесс занял около четырех часов. После процедуры я чувствовала себя хорошо, единственной проблемой была небольшая ломота в костях. Стволовые клетки сдавала в два захода, так как с первого раза не получилось взять нужное количество. Вся донация не страшнее, чем обычная сдача крови».
Расширение базы регистра позволит быстрее находить «генетического близнеца» нуждающемуся, тем самым увеличивая его шанс на выздоровление.
Что происходит при трансплантации с больным?
Перед тем как приступить к введению гемопоэтических клеток, врачи проводят процедуру кондиционирования (химиотерапию или лучевую терапию). Это делается с целью уничтожения раковых клеток (если лечение касается онкозаболеваний) или подавления иммунной системы, чтобы увеличить шанс приживления донорских клеток. Такой процесс имеет свои негативные последствия: тошнота и рвота, выпадение волос, кровотечения, сердечная и почечная недостаточности.
Затем наступает следующий этап. После того как врачи сделали пункцию (прокол стенки сосуда, полости или какого-либо органа с лечебной или диагностической целью) у донора, начинается непосредственное переливание реципиенту. Стволовые клетки попадают в организм больного и начинают свою работу. Донорские клетки с течением времени компенсируют недостаток клеток костного мозга реципиента, налаживая кроветворение и иммунную систему. Процесс приживления обычно требует нескольких недель, после чего показатели крови начинают нормализовываться.
Риск развития патологических реакций существует на всех стадиях адаптации организма после трансплантации. Реакция может начаться в течение первых месяцев после пересадки или развиться куда позже. Это происходит вследствие того, что донорские клетки подвергаются иммунному ответу организма реципиента.
Лечение спинного мозга с применением костного
Центральная нервная система имеет ограниченные способности к восстановлению, на которые негативно влияют различные факторы, в том числе связанные с повреждениями спинного мозга. Нарушения нервных структур и воспалительные процессы в них могут привести к инвалидности.
Однако исследования в области восстановления нейронов ЦНС дали почву для развития регенеративных методов лечения. Одним из многообещающих направлений в исследовании является метод введения стволовых клеток костного мозга совместно с плазмой крови, обогащенной тромбоцитами. Такой метод стимулирует регенерацию нейронов, поддерживая рост аксонов. Предполагалось, что данный вид лечения, с использованием концентрата клеток костного мозга, предпочтительнее из-за низкой способности на иммунный ответ и их большой распространенности.
На базе института Cedar Stem Cell Institute (штат Огайо, США) проводились процедуры ввода PRP (плазмы крови, обогащенной тромбоцитами) совместно с BMAC (концентратом стволовых клеток костного мозга) пациентам, имеющим повреждения в спинном мозге. Целью исследования было оценить изменения в состоянии пациентов, имеющих любой тип SCI (повреждение спинного мозга), а также отследить изменения индекса инвалидности ODI (показателя инвалидности, где более высокие значения эквивалентны более высокой инвалидности: от 0% до 100%).
Первый этап — выделение PRP и BMAC
Для получения PRP у пациентов отбирают по 60 мл периферической крови, добавляют 10 мл антикоагулянта цитратдекстрозы и центрифугируют полученную смесь с последующим концентрированием. В результате этого в среднем получается 7–8 мл плазмы, обогащенной тромбоцитами.
Получения BMAC проводят с помощью иглы для биопсии, которая через кожу и подкожные ткани вводится в правый гребень подвздошной кости. При помощи медленной аспирации отбирается 2 шприца по 25 мл, в которые добавляется по 1000 ед\мл гепарина. Полученную смесь фильтруют и центрифугируют в течение 10 минут, получая в итоге 17 мл BMAC.
После отбора PRP и BMAC смешивают в соотношении 1:2. Последним этапом данного метода является введение полученного препарата пациенту.
В эксперименте принимали участие семь человек с различными повреждениями спинного мозга, средний возраст пациентов составил 43,7 ± 2,33 года. После получения травмы пациенты перенесли минимум два вмешательства (физиотерапию и хирургическое вмешательство), а в период от 2,4 месяцев до 6,2 лет после травмы получили лечение смесью PRP и BMAC.
Показатели ODI отслеживали с помощью опроса по категориям: интенсивность боли, уход за собой, подъем, ходьба, положения сидя и стоя, сон, сексуальная жизнь, социальная жизнь и путешествия. Пациенты должны были оценить свое состояние от 0 (нет дискомфорта из-за травмы) до 5 (максимальный дискомфорт) в каждой категории. Все оценки складывались и делились на 50, чтобы получить процент функциональной инвалидности.
У 6 из 7 пациентов на момент начала эксперимента имелась значительная функциональная инвалидность. Один пациент после процедуры прекратил свои наблюдения, а динамика остальных пяти была отображена в исследовании. У двух пациентов наблюдались изменения от «тяжелой инвалидности» до «минимальной инвалидности», они вернули способность выполнять все бытовые дела самостоятельно. Показатели третьего пациента улучшились на 40% за год, а у четвертого улучшилось состояние на 28% за два месяца наблюдения.
Побочные эффекты наблюдались у одного из семи подопечных. Он не мог получать внутривенное введение препарата. Пациент сообщил о головной боли и трудностях, связанных с памятью.
Данный метод лечения помогает избежать дополнительного травмирования, которое возникает при введении инъекций в пораженный участок спинного мозга. Он безопасен и эффективен для восстановления после травм. У пациентов наблюдается положительная динамика и минимальное количество побочных эффектов. Потенциал такого лечения велик, и оно претендует занять передовое место при борьбе с повреждениями спинного мозга.
Как сегодня ищут донора костного мозга?
Мировая практика показала, что данные о донорах, протипированных по HLA, лучше хранить в виде единой информационной базы. Регистр Всемирной ассоциации доноров костного мозга содержит данные 37 млн добровольцев из 55 стран.
Формирование РДКМ (регистр доноров костного мозга) в России только начинает набирать обороты. Например, Русфонд совместно с Первым Санкт-Петербургским государственным медицинским университетом им. академика Павлова создал базу доноров костного мозга. Регистр был назван в честь Васи Перевощикова — больного, умершего от лейкоза в девять лет из-за отсутствия донора. Сегодня в регистре числится 40 258 потенциальных доноров. Однако регистра, объединяющего все города России, — нет, что усложняет поиск донора по всей стране. База разрознена по городам и учреждениям, поэтому шанс встретить генетически подходящего донора составляет 1:10 000.
Обращение к зарубежным регистрам возможно не всегда, поскольку процедура донации от иностранного гражданина может стоить порядка 20–50 тысяч долларов. Помимо этого, из-за многовариантности генотипов (связанной, например, с многонациональностью России) поиски донора могут закончиться провалом, т.к. не будет обнаружен подходящий по HLA-типу человека.
Вследствие этого в 20–40% случаев поиск в европейских регистрах заканчивается неудачей.
«В России нет обобщенной базы доноров костного мозга, — комментирует Виктор Андронов, заслуженный донор России, основатель движения “Энергия жизни”. — Они сообщаются между собой, обмениваясь данными, но дружат не все. Проблема заключается в том, что у нас до сих пор отсутствует законодательная база — нет закона о донорстве костного мозга. Организация Русфонд создала большую базу доноров, которая сейчас является самой перспективной в стране.
Помимо отсутствия общероссийского регистра проблемой является недостаточная информированность людей. Многие путают костный со спинным мозгом, считают, что процедура является болезненной, а иногда и вовсе не знают о донорстве.
В идеале, в регистре должен быть каждый. Нам стоило бы жить под лозунгом: “Все помогают всем”. В условиях коронавируса это крайне важно, т.к. нам с иностранными донорами очень сложно в этот период.
Количество доноров в регистре — вопрос национальной безопасности и индекса человеческой отзывчивости».
Создание единого регистра является решением проблем с трансплантацией, поскольку это снизит затраты на поиск и активацию донора, что увеличит шансы на жизнь нуждающихся в пересадке.
Людей спасет отзывчивость и причастность к общему делу. Донорство способно объединять против общей проблемы, связанной с серьезными заболеваниями. Трансплантация костного мозга — шанс на жизнь.