повторная лучевая терапия головного мозга
Опыт применения повторного стереотаксического облучения в режиме гипофракционирования при рецидивах рака головы и шеи
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Рецидивы рака головы и шеи развиваются более чем у половины больных после агрессивного первичного лечения. Хирургический метод лечения рецидива обеспечивает наилучшие результаты, однако не всегда осуществим. В связи с этим повторное облучение при рецидивах остается актуальной проблемой современной онкологии.
Цель: изучение переносимости и непосредственной эффективности по критерию локального контроля повторной стереотаксической лучевой терапии в режиме гипофракционирования у больных с локальными и регионарными рецидивами рака головы и шеи.
Материал и методы: в исследование включены 8 пациентов с локальными и регионарными рецидивами рака головы и шеи, ранее получившие курс лучевой терапии в составе первичного лечения. Пациентам проведен повторный курс лучевой терапии в режиме гипофракционирования (35 Гр за 7 фракций). Объемы облучения формировались с использованием ПЭТ-КТ с 18 F-ФДГ, МРТ и КТ. Подведение дозы осуществлялось с применением методик объемно-модулированной терапии конформными арками (VMAT) c использованием средств IGRT (ортогональные рентгеновские снимки и КТ в конусном пучке) для контроля позиционирования пациента.
Результаты: ранние лучевые реакции были выражены в виде лучевого мукозита I‒II степени, лучевого дерматита I‒II степени. Один пациент погиб из-за развития профузного кровотечения через 3 нед. после окончания лучевого лечения. Объективный ответ был достигнут у 6 из 8 пациентов. При медиане наблюдения 11 мес. не возникло развития поздних лучевых осложнений, приводящих к снижению качества жизни.
Заключение: повторная стереотаксическая лучевая терапия в режиме гипофракционирования у пациентов с локорегионарными рецидивами рака головы и шеи является хорошо переносимым видом лечения, обеспечивающим высокие показатели локального контроля с сохранением удовлетворительного качества жизни. Тем не менее риск развития фатальных постлучевых осложнений определяет необходимость тщательного отбора кандидатов для данного вида лечения.
Ключевые слова: повторное облучение, рак головы и шеи, рецидив, гипофракционирование.
Для цитирования: Михайлов А.В., Воробьев Н.А., Сокуренко В.П. и др. Опыт применения повторного стереотаксического облучения в режиме гипофракционирования при рецидивах рака головы и шеи. РМЖ. 2017;16:1190-1194.
1 Medical and Diagnostic Center of International Institute of Biological Systems named after Berezin Sergei, St. Petersburg
2 North-Western State Medical University named after I.I.Mechnikov, St. Petersburg
3 St. Petersburg State University
4 Russian Research Center of Radiology and Surgical Technologies named after Acad. A.M. Granova, St. Petersburg
Recurrences of head and neck cancer develop in more than half of patients after aggressive primary treatment. Surgical treatment in these cases provides the best results, but it is not always feasible. In this regard, reirradiation remains an actual problem of modern oncology.
Aim to study the tolerability and immediate efficacy according to the criterion of local control of stereotaxic reirradiation in the mode of hypofractionation in patients with local and regional relapses of head and neck cancer.
Patients and methods: 8 patients with local and regional head and neck cancer recurrences were included in the study, who received a course of radiotherapy as part of the initial treatment. Patients underwent a repeated course of radiation therapy in the mode of hypofractionation (35 Gy for 7 fractions). Volumes of irradiation were formed using PET-CT with 18 F-FDG, MRI and CT. The dose was administered using the techniques of volumetric modulated arc therapy (VMAT) using IGRT (orthogonal X-ray and CT in a conical beam) to monitor the positioning of the patient.
Results: early radiation reactions were expressed in the form of radial mucositis I-II degree, radiation dermatitis I-II degree. One patient died due to development of profuse bleeding after 3 weeks after the end of radiation treatment. An objective response was achieved in 6 of 8 patients. With a median follow-up of 11 months, there was no development of late radiation complications leading to a decrease in the quality of life.
Conclusion: stereotaxic reirradiation in the mode of hypofractionation in patients with locoregional recurrence of head and neck cancer is a well tolerated type of treatment that provides high local control results while maintaining a satisfactory quality of life. Nevertheless, the risk of developing fatal post-radiation complications determines the need for careful selection of candidates for this type of treatment.
Key words: reirradiation, head and neck cancer, relapse, hypofraction.
For citation: Mikhailov A.V., Vorobiev N.A., Sokurenko V.P. et al. Experience in applying stereotaxic reirradiation in the mode of hypofractionation in cases of head and neck cancer recurrence // RMJ. 2017. № 16. P. 1190–1194.
В статье представлен опыт применения повторного стереотаксического облучения в режиме гипофракционирования при рецидивах рака головы и шеи
Введение
Материал и методы
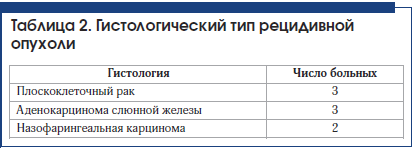
В исследование включены 8 пациентов (5 мужчин, 3 женщины) с морфологически подтвержденными рецидивами рака головы и шеи, получившие повторное стереотаксическое облучение в ЛДЦ МИБС им. С. Березина с 2013 по 2017 г. Возраст пациентов составил 38 лет – 72 года. Данные по локализации опухоли приведены в таблице 1, гистологическому типу рецидивной опухоли – в таблице 2. Период времени с момента первичного облучения составил от 6 до 38 мес. Суммарная доза при первичном облучении варьировала от 44 до 66 Гр в режиме обычного фракционирования. 
С целью исключения отдаленного метастазирования, а также для более точного определения границ области рецидива на фоне постлучевых и послеоперационных фиброзных изменений всем пациентам выполнялась позитронно-эмиссионная томография, совмещенная с компьютерной томографией (ПЭТ-КТ) всего тела с 18 F-фтордезоксиглюкозой ( 18 F-ФДГ).
Для иммобилизации пациентов использовались термопластические маски. При проведении предлучевой подготовки пациентам выполнялись КТ, МРТ с контрастированием и ПЭТ-КТ с 18 F-ФДГ с последующим совмещением изображений. Объем GTV (Gross Tumor Volume) формировался на основании данных ПЭТ-КТ (рис. 1), оконтуривание критических органов и структур выполнялось по КТ и МРТ. С целью компенсации ежедневных погрешностей позиционирования создавался отступ для PTV (Planned Treatment Volume) до 5 мм от GTV с уменьшением до 1 мм в области критических структур. 
Предписанная суммарная доза составила 35 Гр, доза за фракцию – 7 Гр, число фракций – 5, ритм облучения – ежедневно. Данный режим облучения эквивалентен 70 Гр в режиме обычного фракционирования по поздним лучевым повреждениям.
Расчет эквивалентных доз для поздних лучевых повреждений производился по линейно-квадратичной модели с помощью формулы
где D1 – суммарная доза в режиме обычного фракционирования, D2 – суммарная доза в режиме модифицированного фракционирования, d1 – доза за фракцию в режиме обычного фракционирования, d2 – доза за фракцию.
Дозиметрическое планирование проводилось с использованием программного обеспечения Eclipse 10 (Varian) и Multiplan 8.0 (Accuray). Пример дозного распределения при облучении рецидива назофарингеальной карциномы носоглотки представлен на рис. 2. Определяя максимально допустимые дозы на критические органы при планировании повторного облучения, мы руководствовались литературными данными [11], согласно которым считается, что практически полное восстановление толерантных доз для структур ЦНС (ствол мозга, зрительные нервы и их перекрест, спинной мозг) происходит в течение 1,5–2 лет с момента первичного облучения. Другие авторы описывают безопасное подведение к мягким тканям шеи до 60 Гр при повторном облучении через год после первичной лучевой терапии [12]. При планировании лучевой терапии толерантные дозы критических органов и тканей были соблюдены. 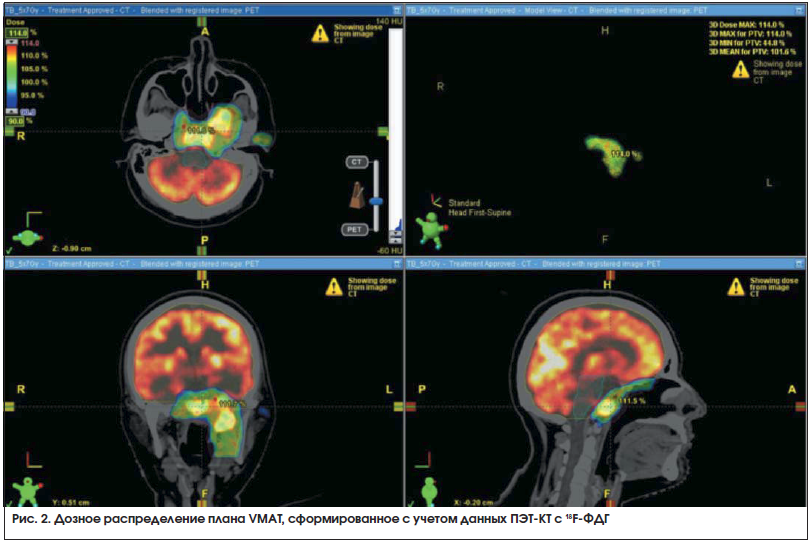
Облучение пациентов проведено на установках TrueBeam STx (Varian) и CyberKnife (Accuray). Для контроля точности позиционирования использовались ортогональные рентгеновские снимки и КТ в конусном пучке ежедневно, отклонения не превысили 1 мм.
Лучевые реакции и поздние осложнения лечения оценивались по критериям EORTC/RTOG. Непосредственный эффект лечения оценивался через месяц после окончания лучевой терапии в соответствии с критериями RECIST по данным КТ и МРТ-исследования и у части пациентов по данным ПЭТ-КТ с 18 F-ФДГ.
Результаты
Обсуждение
Заключение
Только для зарегистрированных пользователей
Лучевая терапия рака мозга
О лучевой терапии при раке мозга
Когда назначается лучевая терапия при раке мозга
Не всегда опухоль головного мозга можно полностью удалить, не оставляя остаточной опухолевой ткани. Кроме того, существует локализация злокачественного новообразования, при которой хирургическая терапия невозможна. Ускоренные варианты химиотерапии и облучения способствуют повышению эффективности лечения при широком спектре нозологических форм.
Цели лучевой терапии при онкологии мозга:
уничтожение остаточной ткани и атипичных клеток;
остановка роста неоперабельного злокачественного новообразования;
облучение головного мозга для исключения рецидива.
Облучение препятствует неконтролируемому процессу деления раковых клеток. Нормальные ткани при этом также повреждаются, но могут восстанавливаться. Таким образом, при лучевой терапии рака центральной нервной системы целенаправленно разрушается опухолевая ткань, и сохраняются нормальные клетки.
Радиационно-биологический эффект излучения технически используется и оптимизируется за счет:
применения современного оборудования и методов;
воздействия минимальной дозовой нагрузкой на злокачественную опухоль с высокой точностью.
Лучевая терапия при раке мозга актуальна, если злокачественное образование не было полностью удалено с помощью операции или есть подозрение, что все еще остались опухолевые клетки. Облучение должно уничтожать их или остановить дальнейший рост. Современные линейные ускорители целенаправленно направляют рентгеновские лучи на нужную область, сохраняя при этом окружающие ткани.
Радиотерапия – основная мера лечения опухолей центральной нервной системы после операции. Как самостоятельная дисциплина, лучевая терапия является относительно молодым предметом. Благодаря интенсивным исследованиям медиков, биологов и физиков в последние годы сложилась самостоятельная дисциплина. В тесном сотрудничестве с другими специализированными областями, прежде всего нейрохирургией и неврологией, она достигла применения в оптимизированном общем лечении опухолей головного мозга.
Повторная лучевая терапия головного мозга
Медицинский радиологический научный центр им А.Ф. Цыба — филиал ФГБУ «Национальный медицинский исследовательский радиологический центр» Минздрава России, Обнинск, Россия
Медицинский радиологический научный центр Минздрава России, Обнинск, Калужская область
Медицинский радиологический научный центр им А.Ф. Цыба — филиал ФГБУ «Национальный медицинский исследовательский радиологический центр» Минздрава России, Обнинск, Россия
Медицинский радиологический научный центр им. А.Ф. Цыба — филиал ФГБУ «Национальный медицинский исследовательский радиологический центр» Минздрава России, Обнинск
Медицинский радиологический научный центр им. А.Ф. Цыба — филиал ФГБУ «Национальный медицинский исследовательский радиологический центр» Минздрава России, Обнинск
Медицинский радиологический научный центр им. А.Ф. Цыба — филиал ФГБУ «Национальный медицинский исследовательский радиологический центр» Минздрава России, Обнинск
Повторная конформная лучевая терапия рецидивных опухолей органов головы и шеи
Журнал: Онкология. Журнал им. П.А. Герцена. 2016;5(2): 54-57
Гордон К. Б., Гулидов И. А., Рожнов В. А., Подлесных Н. И., Букша А. Ю., Лепилина О. Г. Повторная конформная лучевая терапия рецидивных опухолей органов головы и шеи. Онкология. Журнал им. П.А. Герцена. 2016;5(2):54-57.
Gordon K B, Gulidov I A, Rozhnov V A, Podlesnykh N I, Buksha A Yu, Lepilina O G. Conformal re-irradiation of recurrent head and neck tumors. P.A. Herzen Journal of Oncology. 2016;5(2):54-57.
https://doi.org/10.17116/onkolog20165254-57
Медицинский радиологический научный центр им А.Ф. Цыба — филиал ФГБУ «Национальный медицинский исследовательский радиологический центр» Минздрава России, Обнинск, Россия
Представлены клинические случаи повторного конформного облучения рецидивного плоскоклеточного рака органов головы и шеи. Использование современных технических достижений лучевой терапии позволяет проводить повторное облучение опухолей в эффективных разовых (гипофракционирование) и суммарных очаговых дозах (СОД) и снизить лучевую нагрузку на окружающие нормальные структуры. Реконструкция СОД первичного конвенционального облучения позволяет оценить риски возможных осложнений повторного облучения.
Медицинский радиологический научный центр им А.Ф. Цыба — филиал ФГБУ «Национальный медицинский исследовательский радиологический центр» Минздрава России, Обнинск, Россия
Медицинский радиологический научный центр Минздрава России, Обнинск, Калужская область
Медицинский радиологический научный центр им А.Ф. Цыба — филиал ФГБУ «Национальный медицинский исследовательский радиологический центр» Минздрава России, Обнинск, Россия
Медицинский радиологический научный центр им. А.Ф. Цыба — филиал ФГБУ «Национальный медицинский исследовательский радиологический центр» Минздрава России, Обнинск
Медицинский радиологический научный центр им. А.Ф. Цыба — филиал ФГБУ «Национальный медицинский исследовательский радиологический центр» Минздрава России, Обнинск
Медицинский радиологический научный центр им. А.Ф. Цыба — филиал ФГБУ «Национальный медицинский исследовательский радиологический центр» Минздрава России, Обнинск
Актуальной проблемой лечения злокачественных новообразований является оказание эффективной помощи больным с рецидивными опухолями органов головы и шеи. Показатели выживаемости у них существенно ниже, а прогноз хуже, чем у пациентов с первичными новообразованиями. Частота встречаемости рецидивных образований при плоскоклеточном раке органов головы и шеи колеблется, по данным разных авторов, от 30 до 50% [1, 2]. Следует отметить, что терапевтические возможности лечения рецидивных злокачественных опухолей существенно ниже из-за проведенного ранее как самостоятельного лучевого, так и химиолучевого лечения. Считается, что наиболее радикальным лечением является максимально возможное удаление рецидивной опухоли, однако «спасительное» хирургическое лечение выполнимо только у 20% пациентов [3]. Локальный двухлетний контроль при этом составляет лишь 30—50%. Медиана выживаемости при химиотерапевтическом воздействии даже с введением в схемы новейших таргетных препаратов не превышает 7,4—10,1 мес [4, 5].
Повторное облучение — эффективный метод лечения, однако оно является достаточно сложным и рискованным [6, 7]. В большинстве случаев клетки опухоли более резистентны к воздействию ионизирующего излучения в стандартных разовых дозах, а одной из основных проблем является повторная лучевая нагрузка на органы риска. Повторное облучение может привести к тяжелым осложнениям лечения, зачастую гораздо больше влияющих на качество и продолжительность жизни пациентов, чем сама опухоль. Тем не менее, проведение повторного облучения на современных линейных ускорителях с многолепестковым коллиматором и возможностью модуляции интенсивности пучка, а также оптимизация дозиметрического планирования и использование измененных режимов фракционирования позволяет относительно безопасно проводить повторные курсы лучевой терапии. При планировании облучения для определения максимально приемлемых лучевых нагрузок на органы риска принято использовать рекомендации международной группы QUANTEC [8]. Однако при повторной лучевой терапии мы используем принцип ALARA («as low as reasonable achievable» — минимально достижимое воздействие) [9], что позволяет значительно снизить токсичность повторного лучевого воздействия. С учетом того, что у подавляющего большинства больных до недавнего времени в нашей стране проводилась конвенциональная 2D лучевая терапия, весьма полезным в оценке возможных последствий повторного облучения является реконструкция полученных ранее доз с помощью современных систем объемного планирования.
Приводим собственные клинические наблюдения случаев повторного облучения рецидивных опухолей головы и шеи.
Клиническое наблюдение 1.
Больной П., 1977 года рождения, проходил лечение в клинике МРНЦ им. Цыба в мае 2010 г. с диагнозом: плоскоклеточный рак полости носа cT1N0M0. Проведено комбинированное лечение: одновременная химиолучевая терапия в режиме гиперфракционирования с неравномерным дроблением дневной дозы (1 Гр + 1,5 Гр). После этапной оценки степени регрессии опухоли на суммарной очаговой дозе (СОД) 50 Гр в связи с регрессией менее 50% проведено оперативное вмешательство в объеме резекции остаточной опухоли полости носа. Больной регулярно наблюдался в течение 4 лет. В мае 2014 г. у пациента диагностирован рецидив опухоли, по поводу чего проведено повторное конформное облучение на фоне полихимиотерапии с использованием препаратов платины и таксотера. Область носоглотки является одной из наиболее сложных при планировании лучевой терапии, особенно с учетом сложности оценки реально полученной лучевой нагрузки на органы риска (спинной мозг, головной мозг, височно-нижнечелюстные суставы, большие слюнные железы и верхний констриктор глотки) при предшествующем конвенциональном облучении (облучение прямоугольными полями, двухмерное планирование, отсутствие фиксации больного). Поэтому для оценки первичной лучевой нагрузки была проведена реконструкция полей облучения в системе объемного планирования, что позволило нам убедиться в том, что полученная органами риска лучевая нагрузка не превышала толерантные дозы (табл. 1).

С учетом близкого расположения к мишени нормальных органов и тканей и с целью минимизации воздействия на них была выбрана методика облучения с модуляцией интенсивности пучка (IMRT) (рис. 1 и далее).

Разовая очаговая доза (РОД) составила 3 Гр, поскольку проведение лучевой терапии в традиционном режиме по 2 Гр на уже облученные опухоли является, на наш взгляд, малоэффективной. Гипофракционирование дозы позволяет лучше воздействовать на пул радиорезистентных клеток, повышая эффективность лечения в целом. СОД составила 48 Гр (EQD2 =57,6 Гр). Интервал выбора СОД при повторном облучении рецидивов, по мнению разных авторов, должен составлять эквивалент не менее 50—60 Гр в традиционном режиме. Одной из сложных и дискутабельных проблем при повторном облучении является определение толерантности опухоли и местных тканей при измененных режимах фракционирования (соотношения α/β). Поскольку консенсуса в отношении данного вопроса в доступной нам литературе нет, мы выбрали значение α/β, равное 3, так как оно наиболее точно, на наш взгляд, отражает токсичность лечения.
Больному план лечения был реализован в полном объеме. Острые лучевые реакции были выражены незначительно и проявились в виде мукозита 1-й степени. При контрольном осмотре через 1 мес после окончания лечения опухоль не визуализировалась. Больной наблюдается нами в течение 1 года без признаков рецидива и поздней лучевой токсичности.
Клиническое наблюдение 2.
Больной Е., 1957 года рождения, проходил лечение в клинике МРНЦ им. Цыба в июне 2013 г. с диагнозом: плоскоклеточный рак ротоглотки (небная миндалина справа) cT2N0M0. Проведен радикальный курс одновременной химиолучевой терапии, в конвенциональном режиме РОД 2 Гр до СОД 60 Гр. После окончания лечения достигнута полная регрессия опухоли, однако через 1 год он вновь обратился в клинику с рецидивом образования миндалины. При обращении у больного имелись осложнения предшествующего лечения в виде ксеростомии 1—2-й степени и тризма 1-й степени. Проведен курс повторной конформной лучевой терапии в режиме гипофракционирования РОД 3 Гр до СОД 48 Гр, с одновременной химиотерапией (цисплатин + 5-фторурацил). Методика IMRT в данном случае позволила практически полностью исключить из поля облучения височно-нижнечелюстные суставы и большие слюнные железы (рис. 2), поскольку после проведения реконструкции ранее полученных доз облучения органов риска было выявлено их превышение (табл. 2). Острые лучевые реакции во время повторного облучения проявились в виде мукозита 2-й степени. В настоящее время больной наблюдается в течение 1 года без признаков рецидива и усиления лучевых повреждений.


Клиническое наблюдение 3.
Больной С., 1951 года рождения, проходил лечение в клинике МРНЦ им. Цыба в январе 2010 г. с диагнозом: плоскоклеточный рак гортани cT2N2M0. Проведен радикальный курс одновременной химиолучевой терапии, в конвенциональном режиме РОД 2 Гр до СОД 60 Гр. После окончания лечения выявлена остаточная опухоль в лимфатических узлах шеи, однако больной категорически отказался от операции. В мае 2014 г. отметил бурный рост лимфатических узлов, но за помощью обратился только в декабре 2014 г. Проведен курс повторной конформной лучевой терапии в режиме гипофракционирования РОД 3 Гр до СОД 45 Гр (EQD2 =54 Гр), с одновременной химиотерапией (цисплатин). Больному предварительно была проведена реконструкция ранее полученных доз, не выявившая превышения значений толерантности (табл. 3). При этом была выбрана методика IMRT, поскольку это позволяло в значительной степени снизить нагрузку на ранее облученную гортань (рис. 3).


В настоящее время больной наблюдается в течение полугода, имеется остаточное образование в лимфатических узлах шеи, однако по результатам проведенного ПЭТ/КТ уровень накопления радиофармпрепарата является неспецифичным (2,7 SUV ед.). Острые лучевые реакции во время лечения были умеренными (мукозит 2-й степени, дерматит 1-й степени). Признаков поздней лучевой токсичности не отмечено.
Современные технические достижения лучевой терапии позволяют проводить эффективное облучение локорегионарных рецидивов опухолей головы и шеи, несмотря на топографоанатомические сложности в данной области, при умеренном воздействии на органы риска. Медиана выживаемости при проведении конформной лучевой терапии рецидивных опухолей головы и шеи, по данным литературы, составляет 15—25,2 мес, локорегионарный 2-летний контроль 50—58% [10, 11]. Однако остается дискутабельным ряд вопросов, таких как критерии отбора больных на повторное облучение, выбор режима и препаратов при проведении одновременной химиотерапии. На наш взгляд, весьма полезным при планировании повторного облучения является реконструкция условий первичного облучения в системах объемного планирования, что позволит на основе полученной гистограммы доза—объем с приемлемой точностью оценить полученные органами риска лучевые нагрузки. Максимально возможное достижимое сокращение объемов повторного облучения нормальных органов и тканей (ALARA) позволяет минимизировать риски развития тяжелых лучевых повреждений. Таким образом, повторное конформное облучение является высокоэффективной методикой лечения достаточно сложной группы больных с рецидивами плоскоклеточного рака органов головы и шеи.




