повредил запястье на тренировке что делать
Растяжении связок кисти руки: симптомы, диагностика, лечение в клинике «Канон»
Причины растяжения связок кисти руки у взрослых
Основная причина растяжения связок кисти – чрезмерная нагрузка, связанная с несколькими обстоятельствами. Во-первых, это травмы. Растяжения нередко сочетаются с переломами костей кисти или же входящих в лучезапястный канал.
Во-вторых, хроническое раздражение, что связано с особенностями профессии или образа жизни. В группе риска оказываются маляры, штукатуры, грузчики, спортсмены, которые поднимают тяжести или где задействована кисть.
С возрастом вероятность растяжения связок кисти возрастает и связано это в первую очередь со снижением их эластичности. Масла в огонь подливают сопутствующие и приобретенные болезни и патологические состояния.
Симптомы растяжения связок кисти руки
Лечение растяжения связок кисти руки у взрослых
Диагностика
Современные методы лечения
В сложных случаях, когда произошел разрыв связки единственный вариант лечения – оперативное вмешательство. Разрушенные нервные окончания и сама связка сшивается. Современное лечение подразумевает использование щадящих методик лечения, позволяющих свести к минимуму все негативные последствия лечения, сократить реабилитационный период.
К числу современных методов лечения легких растяжений связок можно отнести MBST-терапии, которая направлено действует на поврежденные ткани, способствует их регенерации и скорейшему восстановлению.
Профилактика растяжения связок кисти руки у взрослых
Профилактика сводится к предотвращению бытового травматизма, тренировке кисти и сведению к минимуму всех резких движений.
Людям, находящимся в группе риска по растяжению связок кисти, нужно позаботиться о комплексе профилактических упражнений, а также ношении специальных приспособлений, защищающих кисть от возможных повреждений. Конечно, нужно помнить про технику безопасности и полноценный отдых.
Растяжение запястья
Растяжение запястья — это повреждение связок области запястья, включая связки, соединяющие кости запястья, и связки, соединяющие проксимальный ряд костей запястья с лучевой и локтевой костями. Под повреждением мы подразумеваем растяжение, а также частичный или полный разрыв связок.
Таким образом, выделяют три степени повреждения связок:
Клинически значимая анатомия
Существует два типа растяжений запястья: лучевое и локтевое растяжения запястья.
Эпидемиология/Этиология
Наиболее распространенным механизмом травмы является падение на вытянутую руку/кисть, с интенсивным воздействием на возвышение тенара, в сочетании с дорсифлексией, локтевой девиацией и межзапястной супинацией. Тяжесть и характер травмы зависят от угла, силы и продолжительности воздействия при падении.
Дифференциальная диагностика
Когда у пациента возникают функциональные нарушения и боль после травмы запястья, мы хотим знать, есть ли перелом или нет. Чтобы установить диагноз, в большинстве случаев необходимо сделать рентгенологическое исследование. В данный момент группа ученых пытается разработать «Амстердамские правила запястья», как мы уже знаем «Оттавские правила лодыжки». Цель их исследования — установить руководящие принципы, которым необходимо следовать при принятии решения о том, нужно ли вам делать рентген запястья или нет.
Друзья, 17 июля в Москве в рамках проекта #RehabTeam состоится семинар Анны Овсянниковой «Реабилитация кисти после перелома дистального отдела лучевой кости (перелом «луча в типичном месте»)». Узнать подробнее… Кроме того, 18 июля она проведет семинар «Реабилитация кисти после переломов пястных костей (перелом «боксера»)». Узнать подробнее…
Осмотр
Вы также можете провести несколько более специфических провокационных тестов на предмет повреждения запястья.
Эти тесты дадут вам больше информации о том, какие связки повреждены и есть ли нестабильность в запястье.
Физическая терапия
Фаза 1
Сначала вы должны следовать алгоритму RICE:
В случае сильного повреждения можно рекомендовать иммобилизацию запястья. В некоторых случаях может потребоваться хирургическое вмешательство для восстановления полностью разорванной связки.
Фаза 2
На этом этапе пациент должен выполнять упражнения, в том числе
Предпочтение следует отдавать активным мобилизациям, но в некоторых случаях можно осуществлять пассивные мобилизации и тракции, например, для устранения гипомобильности.
После пассивных мобилизаций вы можете перейти к активным техникам.
Существует множество упражнений, которые вы можете давать своим пациентам. Вот несколько примеров:
Вы можете сочетать мобилизации с некоторыми упражнениями на растяжку для разгибателей и сгибателей кисти.
Прежде чем начать растягиваться, следует выполнить изометрическое сокращение и удерживать его в течение 5 секунд.
После мобилизаций можно приступать к упражнениям для увеличения мышечной силы.
Сложно дать информацию о повторах и продолжительности упражнений, т.к. это сильно связано с пациентом и скоростью его прогрессии. Также важно знать, какова конечная цель пациента. Вы должны разрабатывать свою стратегию, исходя из того, должен ли он просто вернуться к активности повседневной жизни, или он спортсмен, который должен вернуться к занятиям спортом (и на каком уровне). Все это вам придется учитывать при составлении персональной программы тренировок для каждого пациента.
Также терапевт может подготовить пациента к занятиям спортом, наложив на запястье тейп или подобрав ортез.
Растяжение связок кисти рук симптомы и лечение в Москве
Растяжение связок кисти рук симптомы и лечение в Москве
При своем малом размере кисть является одной из самых сложных костно-соединительных структур, «запитанных» высококонцентрированной сеткой нервов. Патологическое растяжение связок в этом отделе руки лидирует по количеству обращений.

Суть растяжения, как патологической формы деформации связок сводится к следующему: элементы, которые соединяет эта ткань (часть кисти) двигается в направлении, противоположном анатомическому. Связочные волокна кисти руки натягиваются до предела и либо разрываются, либо происходит их растяжение.
Нюансы распознавания и анализа травмы
Диагностировать растяжение в данном случае проще всего, причем уже по внешним симптомам на кисти:
Если внешних признаков недостаточно, чтобы травматолог уверенно говорил о растяжении, – назначаются исследования. Чаще их функция – верифицировать степень растяжения. Для этой цели применяют УЗИ кисти, КТ/МРТ связок, рентген руки, чтобы исключить переломы и разрывы.
Как восстановить подвижность кисти?

Для снижения болевого синдрома в связках после осмотра врач порекомендует НПВС и анестетики. Ограниченная функция кисти продлится еще 2–3 недели (возможно, ее нужно будет зафиксировать в гипс или поддерживающий корсет).
Через 1–3 дня после растяжения руку нужно будет уже не охлаждать, а греть (до этого ванночки и разогревающие массажи при растяжении противопоказаны). Для ускорения восстановления связок травматолог может рекомендовать УВЧ, ЛОФ, электрофорез и другие процедуры физиотерапии.
Лучезапястный сустав и кисть
Главная / Лучезапястный сустав и кисть
Лучезапястный сустав и кисть
Лучезапястный сустав
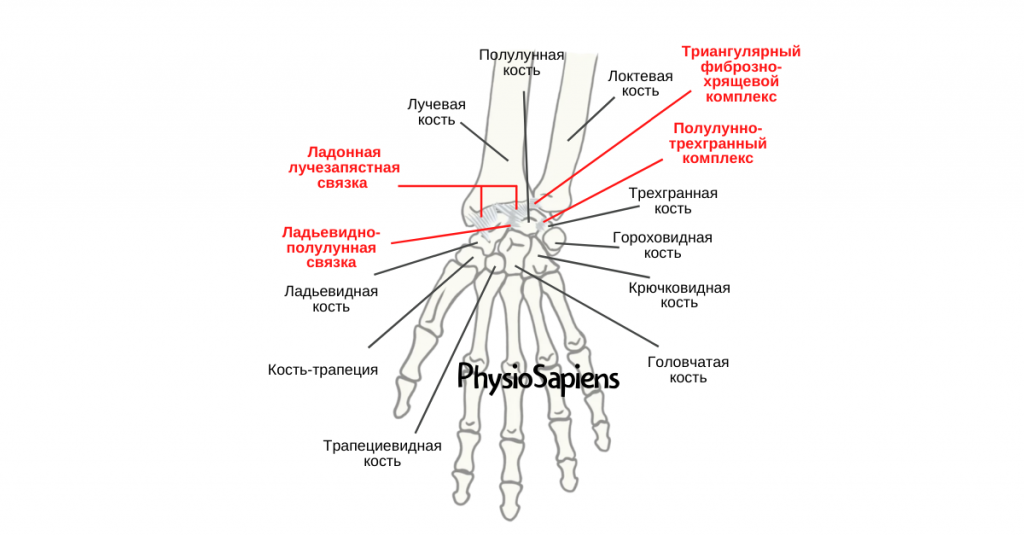
Лучезапястный сустав — это костное сочленение, которое образуют лучевая кость и 3 кости запястья: полулунная, ладьевидная и трехгранная. Данный сустав соединяет кисть и предплечье. С наружной стороны сустав укрыт прочной оболочкой (суставной сумкой). Суставная сумка с помощью связок прикрепляется с одной стороны к костям кисти, с другой – к лучевой кости и суставному диску.
Лучезапястный сустав – особо подвижное соединение костей верхней конечности: предплечья и кисти человека. Этот сустав является сложным по составу входящих в него костей, отвечает за многообразие действий в руке (вращательную функцию кисти руки, сгибание, разгибание, отведение и приведение кисти) и принимает на себя различные силовые нагрузки, поэтому данный участок очень уязвим.
Виды повреждений лучезапястного сустава
К часто встречающимся повреждениям лучезапястного сустава можно
Переломы
При переломах особенно часто травмируется лучевая кость. Существует два вида перелома лучевой кости лучезапястного сустава:
Растяжение связок
При растяжении происходит повреждение волокон связок в результате их чрезмерного натяжения. Ткани при этом остаются целыми, но в течение определенного времени работоспособность сустава утрачивается.
Вывихи
При вывихах в области лучезапястного сустава происходит смещение суставных концов, в результате чего они полностью теряют контакт друг с другом. Вывихи бывают патологическими (вследствие заболеваний костей и суставов) и травматическими (последствие травмы).
Воспалительные заболевания
Могут возникать на фоне перенесенных травм, гормональных нарушений, чрезмерного напряжения сустава, инфекций и др. Наиболее распространенными патологиями лучезапястного сустава являются:
Симптоматика и локация боли
Для каждого вида из вышеперечисленных повреждений существуют характерные симптомы, опираясь на которые квалифицированный специалист установит точный диагноз и назначит необходимое лечение. К основным признакам повреждения лучезапястного сустава относятся:
Диагностические меры
Диагностика различных видов заболеваний лучезапястного сустава в основном включает в себя первоначальный осмотр у специалиста, анализы мочи и крови, УЗИ, КТ или МРТ, рентген кисти.
Методы терапии
Лечение зависит от степени тяжести заболевания, проводится консервативным или хирургическим путем. По показаниям лечащего врача назначается необходимый в каждом конкретном случае вариант лечения (восстановление поврежденного сустава с помощью медикаментов, физиотерапии, лечебной физкультуры или проведение хирургической операции). При любом варианте лечения пациенту необходима последующая реабилитация для скорейшего выздоровления и возвращения работоспособности.
Травмы кисти
Кисть человека состоит из трех частей. Запястье образовано 8 косточками, расположенными в два ряда, от них отходят 5 пястных костей, создающих основу кисти. К этим пястным костям прикреплены фаланги пальцев. Мелкие движения кистью совершаются благодаря имеющимся в ней сухожилиям и нервам, отличному кровоснабжению. Самыми частыми травмами кисти являются ушибы, переломы, вывихи, повреждение связок.
Ушиб
Так как капсула лучезапястного сустава не защищена мышцами, ушибы ее всегда сопровождаются сильными болезненными ощущениями. Ушиб кисти характеризуется стремительно развивающимся отеком, частым образованием гематомы (подкожного кровоизлияния). Особенно ярко эти характерные признаки ушиба проявляются при травме кончика пальца – например, при ударе по нему молотком.
Кости этой части тела достаточно тонкие и легко ломаются, поэтому при сильном ушибе обязательно нужно сделать рентгеновский снимок и исключить (или подтвердить) перелом. После того как отечность несколько уменьшится, можно проводить процедуры по прогреванию ушибленного места, но только в том случае, если врач подтвердит отсутствие воспалительного процесса. Нередко при ушибе под ногтями пострадавшей руки скапливается кровь – ее обязательно нужно удалить, что приведет к значительному облегчению состояния и исчезновению тупой, ноющей боли.
Если происходит сдавление кисти любым тяжелым предметом, то сразу же возникает обширное кровоизлияние, происходит повреждение мышц и кожного покрова. Первая помощь при такой травме заключается в наложении тугой повязки, прикладывании холода. Пострадавшей руке обязательно нужно придать возвышенное положение. Сдавление – травма, при которой обязательно понадобится квалифицированная медицинская помощь!
Повреждение связок
Травмирование связок лучезапястного сустава возможно при резком движении большой амплитуды – например, такое часто происходит при падении на руку. Это же утверждение относится к повреждениям сухожилий на кисти, но в этом случае часто возникает отрыв небольших костных фрагментов, к которым крепятся сухожилия. Результатом такой травмы становится подвывих сустава, а в его полости скапливается кровь.
Повреждение связок всегда сопровождается резкой болью, отеком и нарушением подвижности в пострадавшем суставе. Нередко при данной травме наблюдаются патологические движения – например, пострадавший может согнуть палец в сторону, либо отвести его в противоположную: это будет характерным признаком отрыва костного фрагмента.
Вывих и перелом
Деформация кисти после травмы, а также нарушение ее функции может свидетельствовать о вывихе или переломе. Вывих лучезапястного сустава возникает вследствие неудачного падения на руку. В этом случае кисть смещается к тыльной стороне. Смещение к ладони возникает редко. Сдавливаются нервные пучки и сосуды, что приводит к:
Если кисть смещена к тылу, в области лучезапястного сустава определяется деформация в виде ступеньки. При ладонном вывихе кисть сгибается, пальцы сжимаются. Первая помощь заключается в обездвиживании кисти, выполняемом с помощью дощечки, фанеры или любого другого твердого предмета. После оказания доврачебной помощи рекомендуется обратиться к хирургу. Самостоятельно вправлять вывих нельзя, так как это дополнительно повредит сустав.
При вывихе одной из косточек запястья можно прощупать костный выступ в верхней части кисти. Травма сопровождается припухлостью запястья и нарушением движений. Нередко пациенты не обращают на это внимания, что приводит к значительному ухудшению функции кисти. При травме запястья необходимо использовать твердую шину и обязательно сделать рентгенограмму. Такая же помощь необходима пострадавшему с вывихом пястных костей. Подобная травма возникает при падении на сжатый кулак. Тыльная поверхность кисти при этом отекает и меняет форму. Ладонь становится короче здоровой, пальцы не сжимаются в кулак.
При падении на руку с выпрямленным большим пальцем вероятен его вывих в пястно-фаланговом суставе. Палец смещается к тылу кисти, сильно разгибается, его ногтевая фаланга согнута, ладонное возвышение у основания пальца чрезмерно выступает. Движения пальцем невозможны. Палец необходимо зафиксировать в этом положении с помощью шины. Такой вывих вправляется под анестезией.
Переломы костей происходят в результате падений или ударов. Их симптомы похожи на признаки других травм этой части тела: боль, отек, нарушение формы кисти, укорочение пальца. Для уточнения диагноза необходимо сделать рентгеновский снимок. При подозрении на перелом следует обездвижить кисть, приложить к ней холод, в ладонь положить кусок поролона и отвезти пострадавшего в травмпункт.
Повреждения связок кисти
Травмы связок кисти являются самыми часто пропускаемыми внутрисуставными повреждениями. Повреждения межкостных связок (полулунно-ладьевидной и LT) трудно диагностировать клинически и также трудно лечить.
Этиология
Повреждения связок чаще всего вызваны травмами (падение на руку) и нередко сочетаются с разрывами диска и переломами. Viegas в 1987 году выявил зависимость частоты разрывов связки от возраста (до 45 лет – ни одного случая, старше 60 лет – 27,6%). Встречаемость разрывов полулунно-трехгранной связки также коррелирует с разрывами суставного диска и относительным удлинением локтевой кости.
Эти данные свидетельствуют в пользу теории о ведущей роли дегенеративных изменений и позволяют предположить, что у пожилых пациентов к разрывам связок могут привести даже небольшие нагрузки и незначительная травма. North и Meier обнаружили повреждения связок и суставного хряща у 96,3% пациентов с хронической болью в кисти. Они выявили в среднем 2,6 повреждений связок на одну кисть, причём разрывы центральных связок встречались чаще, чем периферических.
Клиническая картина
Нагрузка на кисть причиняет боль. В тяжёлых случаях характерны боли в покое и болезненное ограничение объёма движений. Могут встречаться чувство нестабильности, щелчки и периодические заклинивания, снижающие трудоспособность.
Диагностика
При пальпации выявляются зоны болезненности, оценивается объем пассивных и активных движений. В крайних положениях может возникать болезненный щелчок и хруст. Используются следующие функциональные тесты:
Исследователь надавливает на дистальный полюс ладьевидной кости пациента с ладонной стороны. Затем кисть попеременно отклоняется в лучевую и локтевую стороны. Боль или щелчки укажут на повреждение связок.
Исследователь фиксирует гороховидную кость пациента большим пальцем, а остальными – тыльную поверхность полулунной кости. Кисть отклоняется в локтевую и лучевую стороны. Боль по тыльной поверхности кисти в проекции полулунной кости и полулунно-трехгранного сустава указывает на повреждение связок.
Лучевая поверхность гороховидной кости пальпируется, фиксируется и смещается в локтевую сторону большим пальцем. Боль или нестабильность укажут на повреждение связок.
Манипуляцию выполняют, захватывая одной рукой тыльную и лучевую поверхности полулунной кости, а другой – ладьевидной кость, после чего кости прижимают друг к другу. Боль и/или нестабильность укажут на разрыв связок, который может сочетаться с реактивным синовитом.
Как и при предыдущем тесте, полулунную и трехгранную кости фиксируют и сближают. Боль и/или нестабильность укажут на разрыв связок.
У пациентов с хронической болью в кисти даже поверхностная пальпация очень часто вызывает выраженную болезненность в промежутке между ладьевидной и полулунной костями, что связано со слабостью ли недостаточностью связок.
Расширение полулунно-ладьевидного интервала на рентгенограммах, полученных в переднезадней проекции (симптом «Terry Thomas») патогномонично для разрыва полулунно-ладьевидной связки. Максимальная ульнарная девиация или дистракция сустава приводит к ещё большему расширению интервала. Достаточно часто выявляются считанные повреждения, такие как перелом ладьевидной кости или дистального отдела лучевой.
Зачастую – это старые повреждения, которые считались «сросшимися» с клинической точки зрения. В расширенном промежутке между ладьевидной и полулунной костями могут отмечаться кальцификаты.
При застарелом разрыве полулунно-ладьевидной связки в прилежащих к суставу областях могут наблюдаться следующие вторичные изменения:
При подозрении на разрывы полулунно-ладьевидной или полулунно-трехгранной связок и отрицательных данных рентгенологического исследования необходимо выполнить рентгенографию кисти под нагрузкой.
Osterman отметил диагностическую ценность артрографии при разрывах полулунно-трехгранной связки. Для выявления сообщения между полостями среднезапястного и лучезапястного суставов в месте разрыва связки вводится контрастное вещество.
При МРТ могут быть выявлены удлинение связок, изменение их структуры, либо полное их отсутствие. Тем не менее, в диагностике повреждений межкостных связок более эффективна артроскопия.
Дифференциальная диагностика
Дифференциальный диагноз должен включать заболевания и повреждения в дистальном лучелоктевом суставе, диске, а также тендинопатии.
Лечение
Разрыв полулунно-ладьевидной связки
Лечение при разрыве полулунно-ладьевидной связки, одном из самых частых и тяжёлых повреждений связок, до сих пор остаётся неоднозначным. Были предложены методы реконструкции и сшивания связок, тыльный капсулодез, артродезы костей запястья (полулунно-ладьевидный артродез, ладьевидно-трапецие-трапециевидный артродез) и временная фиксация спицами Киршнера.
Также применяется иммобилизация в гипсовой повязке, но только в случае острого повреждения и при условии, что правильное взаимное расположение костей запястья восстановлено.
Выбирая метод лечения, следует не только ориентироваться на конечный результат, но и учитывать техническую сложность вмешательства, а также возможный риск. Во многих случаях при артродезе костей запястья функциональные результаты неудовлетворительны и пациенты жалуются на постоянные боли и ограничение объёма движений. Таким образом, этот метод рекомендуется, только если все консервативные и артроскопические меры исчерпаны.
Спицы Киршнера проводят перпендикулярно суставной щели под артроскопическим и рентгенологическим контролем. Спицы удаляют через 8 недель.
Если выявлен только частичный разрыв связок с кровоизлиянием, а увеличение промежутка между костями определяется только при максимальном локтевом или лучевом отклонении, при отсутствии дополнительных повреждений достаточно иммобилизировать кисть на 6 недель.
2. Хронический разрыв полулунно-ладьевидной связки:
Такой подход допустим, если клинические симптомы не выражены, но связка растянута.
Временная поперечная фиксация спицами возможна при полном разрыве или расширенном полулунно-ладьевидном интервале при наличии жалоб. Однако, результаты лечения менее успешны, чем при остром разрыве.
3. Разрывы полулунно-трехгранной связки
Так как эта связка состоит из трех отдельных компонентов, артроскопическое исследование приобретает особую ценность. Тыльный и ладонный слои плотные и фиброзные, центральный – тонкий и перепончатый.
Лечение может заключаться в иммобилизации, наложении чрескожных швов и реконструкции связки. Межзапястный артродез часто приводит к выраженному ограничению движений и изменению движения кисти. Применяются два вида артроскопического вмешательства:
Освежение в области связки для стимуляции образования рубцов – при острых частичных разрывах и исключении всех возможных сопутствующих повреждений. После вмешательства кисть иммобилизируют в повязке (как для ладьевидной кости) на 6 недель.
Техника та же, что и при разрыве полулунно-ладьевидной связки.
Следует устранить или исключить все сопутствующие повреждения локтезапястных связок, треугольного фиброхрящевого комплекса и хрящевого покрова окружающих костей.