отслойка коры головного мозга
Энцефалопатия
Энцефалопатия – это собирательное название, включающее однотипные поражения головного мозга, возникающие под действием различных причин. Патологический процесс сопровождается гибелью отдельных нейронов и разрушением связей между ними. При отсутствии медицинской помощи приводит к прогрессирующему ухудшению состояния вплоть до полной деградации личности.
Общие сведения
Энцефалопатия возникает на фоне нарушения метаболизма в клетках головного мозга. Вне зависимости от причины, патология протекает по единому сценарию. Сначала происходит снижение активности нейронов, затем – постепенная их гибель. Очаги дистрофии располагаются по всему головному мозгу, что вызывает разнообразную симптоматику.
Повреждения носят необратимый характер, но при своевременном обращении к специалисту и качественном лечении состояние пациента может улучшиться. Оставшиеся неповрежденными нейроны частично берут на себя функцию погибших клеток, и работа головного мозга значительно улучшается. Если заболевание было застигнуто на ранней стадии, пациент сохраняет полную ясность ума.
Причины
Поражение нервных клеток может возникнуть на фоне воздействия разнообразных патологических факторов.
Врачи выделяют врожденную и приобретенную энцефалопатию. Первая возникает на фоне неправильного течения беременности или родов и, зачастую, развивается еще во время пребывания плода в утробе матери. Ее признаки обнаруживаются сразу после родов или появляются в первые недели жизни. Диагностикой и лечением этого состояния занимаются неонатологи и педиатры.
Приобретенная энцефалопатия встречается уже во взрослом возрасте. Она подразделяется на несколько видов в зависимости от причины гибели нейронов:
В зависимости от скорости развития процесса выделяют энцефалопатию острую и хроническую. Первая может развиться в течение нескольких дней или часов, чаще возникает на фоне сильной интоксикации, травмы, инфекционного процесса. Хронический процесс может протекать годами и десятилетиями.
Степени
Границы между степенями тяжести энцефалопатии условны, но для удобства врачи пользуются следующей классификацией:
Симптомы
Признаки энцефалоптии зависят от локализации очага разрушения, а также степени развития заболевания. Наиболее часто пациенты и их родственники сталкиваются со следующими симптомами:
У одних пациентов преобладают расстройства поведения, другие перестают нормально владеть своим телом; у третьих страдают, в основном, органы чувств. В тяжелых случаях человек требует постоянного ухода и наблюдения окружающих.
Осложнения
Осложнения энцефалопатии связаны с сильным и необратимым поражением головного мозга и представляют собой предельную степень наблюдаемых симптомов:
Диагностика
Диагностикой и лечением энцефалопатии занимается врач невролог. Обследование пациента включает в себя:
При необходимости могут быть назначены другие анализы и обследования, а также консультации специалистов для точного определения причины энцефалопатии.
Лечение
Чем раньше будет начато лечение энцефалопатии, тем больше шансов остановить прогрессирование патологии и восстановить полноценную работу головного мозга.
В первую очередь, необходимо устранить причину поражения нейронов:
Лечение непосредственно энцефалопатии требует назначения препаратов, улучшающих кровоток в сосудах головного мозга и обмен веществ внутри клетки. В зависимости от причины и степени поражения, врачи могут назначить:
При энцефалопатии курсы лечения проводятся регулярно, минимум 2 раза в год. Это позволяет держать заболевание под контролем. Подбор конкретных препаратов и определение дозировки осуществляется только врачом. Единой схемы лечения для всех больных не существует.
Для усиления действия лекарственных препаратов используются немедикаментозные методы лечения:
В отдельных случаях (при сосудистой природе энцефалопатии) приходится прибегать к хирургическому лечению:
Профилактика
Энцефалопатия – сложное заболевание. Не существует четкой методики, позволяющей предупредить ее появление и устранить все факторы риска. Врачи рекомендуют придерживаться следующих правил:
Лечение в клинике «Энергия здоровья»
Врачи клиники «Энергия здоровья» всегда готовы принять пациента любого возраста. Мы проведем тщательное обследование, выявим возможные причины энцефалопатии и примем все меры по ее устранению:
Наши неврологи будут контролировать состояние пациента и корректировать лечение при необходимости. Лечение энцефалопатии – это длительный и сложный процесс, но мы готовы за него взяться.
Преимущества клиники
Если Вам требуется полноценное обследование и качественное лечение, добро пожаловать в клинику «Энергия здоровья». Здесь Вас ждут:
Если у Вас или Ваших родственников появились признаки энцефалопатии, не затягивайте с обращением к врачу. Чем будет начато лечение, тем лучше результат. Запишитесь в клинику «Энергия здоровья» и позвольте нашим врачам подобрать оптимальную терапию.
Что такое гемианопсия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Нежибовской Юлии Валерьевны, офтальмолога со стажем в 7 лет.
Определение болезни. Причины заболевания
С точки зрения медицины неправильно говорить о гемианопсии как о самостоятельном заболевании, так как данная патология зрения является только проявлением истинной болезни. Это своего рода симптом, присущий разным по происхождению заболеваниям. Их лечением может заниматься невролог, онколог, офтальмолог, нейрохирург, эндокринолог, терапевт и др.
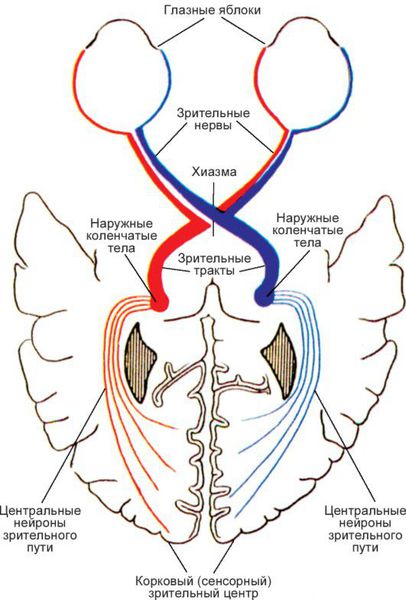
Кроме того, височная часть сетчатки глаза получает изображение от предметов, которые расположены в области носа, а носовая часть сетчатки собирает изображение с височных областей поля зрения.
Причины гемианопсии и других поражений полей зрения:
Симптомы гемианопсии
Гемианопсия может начаться остро вследствие нарушения кровообращения головного мозга (инсульта) или черепно-мозговой травмы. Пациенты обычно сразу замечают, что потеряли часть зрения, либо видят какие-то пятна (участок дефекта в изображении) перед глазами.
Патогенез гемианопсии
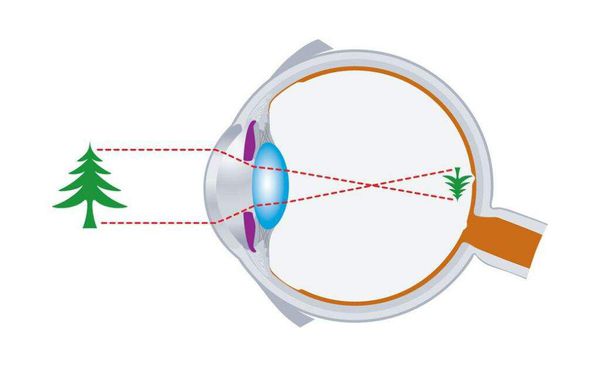
Клинические проявления будут зависеть от того, какой из участков цепи пострадает. Проявится это в патологическом изменении полей зрения. Сразу нужно пояснить, что поле зрения — это пространство, в рамках которого при фиксированном взгляде объекты видны одновременно.
Периферическое поле зрения имеет свои границы, в зависимости от стороны направления взгляда оно варьируется от 50° до 90°. Изменения в полях зрения играют ключевую роль в топической диагностике уровня повреждения и помогают предположить, где находится очаг. Поражение может затрагивать разные компоненты зрительного анализатора.
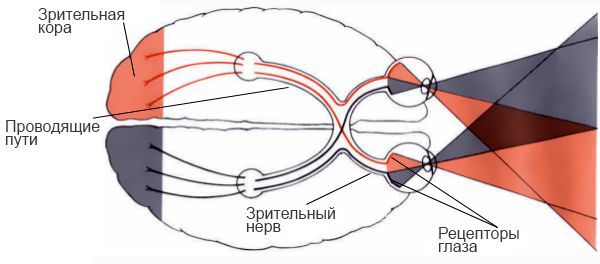
Поражение зрительного нерва
Полное повреждение зрительного нерва вызывает полную слепоту глаза (амавроз). При частичном повреждении развивается частичная утрата функции — субатрофия, что приводит к изменению полей зрения, возникновению скотом (слепых секторов или островков в поле зрения )
Поражение оптической хиазмы
Топографические особенности хиазмы объясняют её уязвимость при различных внутричерепных патологиях (опухоли гипофиза, расширении третьего желудочка, повышении внутричерепного давления, склерозе мозговой части внутренней сонной артерии т. п.). Тотальное повреждение перекрёста вызывает полную двухстороннюю слепоту.
«Как лошадь в шорах»
При повреждении только наружных отделов хиазмы (например, при аневризмах сонных артерий) тёмными окажутся височные половины сетчаток обоих глаз. Наступит также разноимённая, но уже биназальная гемианопсия с выпадением внутренних полей зрения. Многие пациенты в этом случае не могут увидеть свой нос, описывают появление чёрного пятна перед носом.
Поражение коркового зрительного анализатора
Начиная со зрительного тракта, проведение и восприятие раздражения происходит одноимённо: в правых путях зрительного тракта — от правых половин сетчаток обоих глаз, в левых — от левых. При нарушениях в этой зоне возникает гомонимная гемианопсия противоположных полей зрения. Например, поражение слева вызывает правостороннюю одноименную гемианопсию т. п.
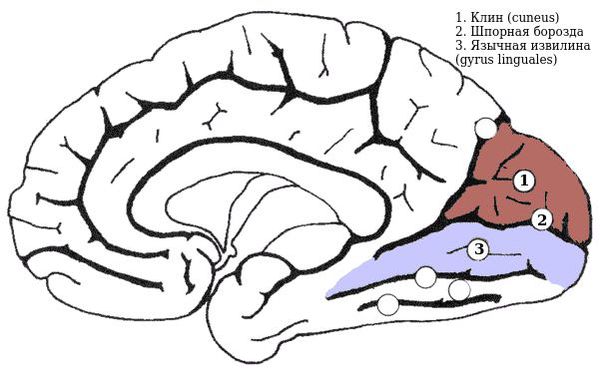
При повреждении обоих клинов головного мозга (cuneus) возникает нижняя гемианопсия, верхняя развивается при повреждении язычной извилины (gyrus linguales). Однако они встречаются редко.
Если корковая проекционная зрительная область или идущие к ней зрительные пути повреждены не полностью, могут появляться частичные гемианопсии. Так, при поражении левого cuneus «слепыми» окажутся только левые верхние квадранты сетчатки, и в полях зрения выпадут, соответственно, только правые нижние квадранты.
Поражение коры головного мозга
Классификация и стадии развития гемианопсии
Существуют некоторые критерии для дифференциальной диагностики одинаковой на первый взгляд гемианопсии при поражении центральной либо проводниковой части зрительного анализатора.
Трактусовая, или проводниковая, гемианопсия (при повреждении зрительных трактов) :
Центральная гемианопсия (при повреждении корковых отделов) :
Возможно рассматривать некоторую стадийность процесса от минимальных нарушений в периметрии до тотальных. Но такая ситуация скорее указывает на развитие основного заболевания. Допустим, пациент обратился к врачу с тяжёлыми нарушениями в полях зрения вследствие отсутствия ранней диагностики инвазивного опухолевого процесса. В этом случае тяжесть состояния будет касаться больше онкологического заболевания, нежели гемианопсии.
Осложнения гемианопсии
Диагностика гемианопсии
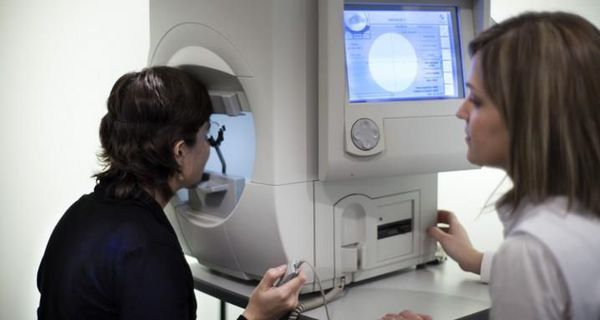
Диагностика включает стандартный офтальмологический осмотр (авторефрактометрию, проверку остроты зрения, внутриглазного давления, осмотр на широкий зрачок).
Ключевую роль играет периметрия (исследование поля зрения), она может быть ручной либо компьютерной (Hampry, Rodenstok и т.д.). С помощью периметрии визуализируются дефекты поля зрения, возможно отслеживание динамики процесса. Однако в некоторых случаях (маленький ребёнок, пожилой пациент) невозможно выполнить такое исследование корректно, так как метод требует определённой длительной концентрации внимания (около 15-30 минут на один глаз).
Гемианопсия может быть выявлена с помощью других, более простых, хотя и неточных, приёмов. Например, при просьбе указать пальцем середину палки, растянутого в руках полотенца или шнура, больной делит пополам только три четверти предмета, так как примерно четверть длины палки/полотенца/шнура больной не видит из-за гемианопсии. С поражённой стороны поля зрения пациент не замечает, какие движения пальцами делает врач.
При гемианопсии можно обнаружить следующие изменения на глазном дне:
Кроме осмотра окулиста показан осмотр невролога (нейрохирурга), а также других смежных специалистов (эндокринолога, терапевта, ревматолога, онколога).
Лечение гемианопсии
Лечение гемианопсии должно начинаться с устранения основного заболевания. Только после этого возможно полное либо частичное восстановление полей зрения. Основной патологией занимается, как правило, невролог или нейрохирург.
Острые состояния (ЧМТ, острые нарушения мозгового кровообращения, энцефалиты, абсцессы) требуют неотложной помощи и лечения по профилю в стационаре. Некоторые виды ЧМТ (например сдавление мозга костью, внутримозговые гематомы, угроза дислокации мозга вследствии отёка), инсульт-гематомы, абсцессы головного мозга, требуют незамедлительного нейрохирургического лечения.
В случае врождённой патологии всегда рассматривается возможность консервативного либо хирургического восстановительного лечения. Результаты зависят от тяжести анатомических дефектов, возможности их полного либо частичного устранения, сопутствующей патологии.
Прогноз. Профилактика
Специфической профилактики не существует. Возможны общие меры профилактики: устранение вредных факторов на производстве, отказ от курения, здоровый образ жизни, регулярная диспансеризация.
На сегодняшний день не все заболевания, вызывающие гемианопсию, поддаются полному излечению, однако ранняя диагностика патологии существенно улучшает прогноз. При своевременной и адекватной терапии возможно полное либо частичное восстановление утраченных зрительных функций.
Отслойка коры головного мозга
Пороки развития коры (ПРК), также известные, как нарушения нейрональной миграции или кортикальная дисплазия, включают гетерогенную группу заболеваний в результате изменения трех эмбриологических периодов, происходящих между 8-й и 16-й неделями внутриутробной жизни: клеточная пролиферация зародышевых листков, миграция нейронов и организация клеток в коре головного мозга.
Такой измененный кортикогенез может быть генетически детерминированным или возникнуть в результате экзогенной травмы (внутриутробные и/или даже перинатальные причины), хотя его этиопатогенез часто неясен. Сложный и многофакторный этиопатогенез пороков развития коры (ПРК) объясняется их возможную связь с некоторыми неврологическими синдромами.
Пороки развития коры (ПРК) являются одними из ведущих причин детской ФРЭ (до 40% детей с ФРЭ и половина из тех, кто подвергается хирургическому лечению эпилепсии при воздействии ПРК). Даже если электрокортикография демонстрирует эпилептизацию диспластической коры, внутренние механизмы начала припадков по-прежнему остаются практически неизвестными. Последние молекулярные исследования на животных и человеческих клетках указывают на роль NMDA и АМРА-рецепторы глутамата.
Различные формы порока развития коры (ПРК) отличаются макроскопически, но имеют ряд общих микроскопических особенностей, как серого, так и белого вещества. Они включают:
1. Кортикальную деламинацию (корковая ламинарная и столбчатая дезорганизация).
2. Плохую дифференциацию серого/белого вещества.
3. Отсутствие миелинизации.
4. Глиоз.
5. Микроскопическая нейрональная гетеротопия (островки неправильно расположенных нейронов).
6. Волокона Розенталя (периваскулярные эозинофильные тельца и волокна в результате дегенерации астроглии).
7. Баллонные клетки (аномальные и сильно увеличенные в размере клетки, со стекловидной и эозинофильной цитоплазмой и эксцентричным ядром, имеющие иногда положительный ответ на глиальные маркеры, а иногда и на нейронные).
8. Гигантские нейроны (увеличение размеров нейронов с центральными ядрами и нормальной морфологией).
9. Незрелые нейроны (нормального размера, круглой формы и однородными нейронами, с большим и незрелым ядром, небольшой цитоплазмой и нормальной морфологией).
10. Дисморфоз нейронов (нервные клетки с аномальным размером, формой, ядром, цитоплазмой и дендритами, имеющие тигроид и цитоплазматические нейрофиламенты).
Порок развития коры (ПРК) может включать в себя только некоторые области коры (фокальная корковая дисплазия) или несколько долей (квадрантная дисплазия) до целого полушария (гемимегалэнцефалия).
а) Очаговые пороки развития. Фокальная кортикальная дисплазия (ФКД). ФКД является локализованным ПРК, наиболее часто связанным с ФРЭ в детском возрасте. Она включает в себя целый спектр изменений, начиная от легкой корковой деструкции до более тяжелых форм. По данным Palmini et al., она может быть разделена на два типа. Тип IA/B нелегко обнаружить при МРТ, его клиническая картина варьирует от отсутствия эпилепсии до ФРЭ и когнитивных нарушений. Тип ПА/В, как правило, хорошо распознается при МРТ (см. ниже), часто связан с плохо поддающейся лечению и катастрофической эпилепсией, и имеет, соотвественно, худший прогноз.
Приступы и неврологические симптомы варьируют в зависимости от расположения ФКТ, которая, как правило, имеет вневисочную локализацию (и часто располагается около роландовой борозды). Фокальные двигательные припадки и генерализованный эпилептический статус, о которых сообщается в 30% случаев в детстве и подростковом возрасте, с течением времени становятся более отягощенными. Раннее начало припадков связано с худшими результатами и более высокой частотой неврологических нарушений и умственной отсталости. Сенсорно-моторный дефицит описывается у 50-75% пациентов, у половины из которых уровень IQ ниже 80.
Паттерны ЭЭГ обычно состоят из изолированных эпилептиформных разрядов и фокальных замедлений, часто вовлекая более протяженные участки мозга, чем анатомические границы патологического очага, и /или серий повторяющихся эпилептиформных разрядов (4-10 Гц ритмические спайк-волны или 2-7 Гц ритмические острые волны), как правило, более ограниченных, чем размер поражения по данным нейровизуализации.
ФКД, выявляемая при МРТ, характеризуется очаговым утолщением коры головного мозга, затенением на границе серого и белого вещества, повышением сигнала на Т2-взвешенных и протонной плотности последовательностях (от поверхности коры до желудочка в случае фокальной трансмантийной дисплазии), иногда повышением после введения контрастного вещества. Примерно в одной трети случаев данные МРТ в норме.
Тотальное хирургическое иссечение очагов дисплазии является одним из наиболее важных прогностических факторов. Результат зависит от правильного предоперационного планирования на основе нейровизуализации и по интраоперационным находкам, выявляемым хирургом. Достижение контроля над припадками ожидается в 60-75% случаев. Такой уровень имеет тенденцию к снижению со временем, так что требуется длительное наблюдение.
1. Шизэнцефалия. Шизэнцефалия является заболеванием, характеризующимся односторонним или двусторонним расщеплением, обычно от мягкой мозговой оболочки лобной или теменной доли до бокового желудочка, с выстилкой дизламинированной и полимикроглиальной корой головного мозга. При варианте с «закрытыми (или сомкнутыми) краями» стенки расщепления накладываются друг на друга, а при форме с «открытыми краями» они разделены, соединяя полость желудочков и субарахноидальное пространство. Могут присутствовать другие аномалии, такие как гетеротопия серого вещества, склероз гиппокампа, мозолистого тела и/или агенезия прозрачной перегородки.
Эпилепсия поражает 35-85% пациентов с шизэнцефалией, как правило, начиная с первых двух десятилетий жизни и, обычно, проявляется более ранним началом и худшими результатами при двусторонних и/или открытых формах. Часто присутствуют задержка психического развития и двигательный дефицит. Хирургическое лечение малоэффективно.
2. Склероз гиппокампа (СГ). Атрофии гиппокампа (50-85%) и миндалевидного тела (30-60%), которые часто встречаются у детей с пороком развития коры (ПРК) височной доли, а также у лиц с вневисочными мальформациями (до 35%), но они могут возникнуть также изолированно (чистый СГ). Нет особых различий между чистым СГ и СГ с сопутствующим пороком развития коры (ПРК) относительно анамнеза, приступов и прогноза, а приступы исчезают после операции у 90% пациентов.
3. Гетеротопия серого вещества. Это неправильное положение массы серого вещества, локализованной перивентрикулярно или в подкорковом белом веществе, часто двустороннее, в результате нарушения процесса миграции. Картина эпилептических припадков разнообразна; лучший результат наблюдается при изолированных формах (как правило, при вовлечении области желудочкового треугольника).
б) Диффузная полушарная мальформация:
Гемимегалэнцефалия (ГМЭ). ГМЭ является прототипом врожденного полушарного порока развития коры (ПРК) с диспластической гипертрофией одного полушария, в то время как второе полушарие не поражается вообще или только в легкой степени. Действительно, последние гистологические, нейрофизиологические исследования и нейровизуализации предполагают постоянное, хотя незначительное вовлечение «здорового» полушария. Несмотря на многочисленные теории, этиопатогенез ГМЭ остается неизвестным. Ее можно рассматривать как сложную аномалию развития в результате нарушения нейронной пролиферации (первичное событие, с 3 по 4 неделю беременности), возможно последующее нарушение миграции (вторичное событие, между 12 и 20 неделями). Специфические гены не идентифицированы.
Гемимегалэнцефалия (ГМЭ) возникает с частотой 1-3/1000 у детей, страдающих эпилептическими припадками и составляет 1-14% всех пороков развития коры (ПРК) и 30-50% аномалий, требующих выполнения гемисферэктомии. Заболевание может проявляться как изолированная аномалия (спорадическая и наиболее распространенная) или может быть связано с частичным или полным гемигигантизмом тела и/или нейрокожным синдромом (например, синдром невуса Ядассона, синдром Протея, гипомеланоз Ито, синдром Клиппеля-Треноне-Вебера). При «тотальной ГМЭ» вовлекаются также гомолатеральные структуры задней черепной ямки.
Микроскопические особенности ГМЭ отчасти или полностью совпадают с описанными для других пороков развития коры (ПРК). Макроскопически определяются увеличенные полушария, гиперваскуляризация и широкий спектр аномалий развития коры (например, агирия, пахигирия, полимикрогирия, лиссэнцефалия). Такие изменения могут включать в себя все полушарие или его часть (как правило, задние отделы), в височной доле часто отмечается атрофия.
Асимметричная макрокрания, как правило, не проявляющаяся повышенным внутричерепным давлением, является типичным внешним проявлением.
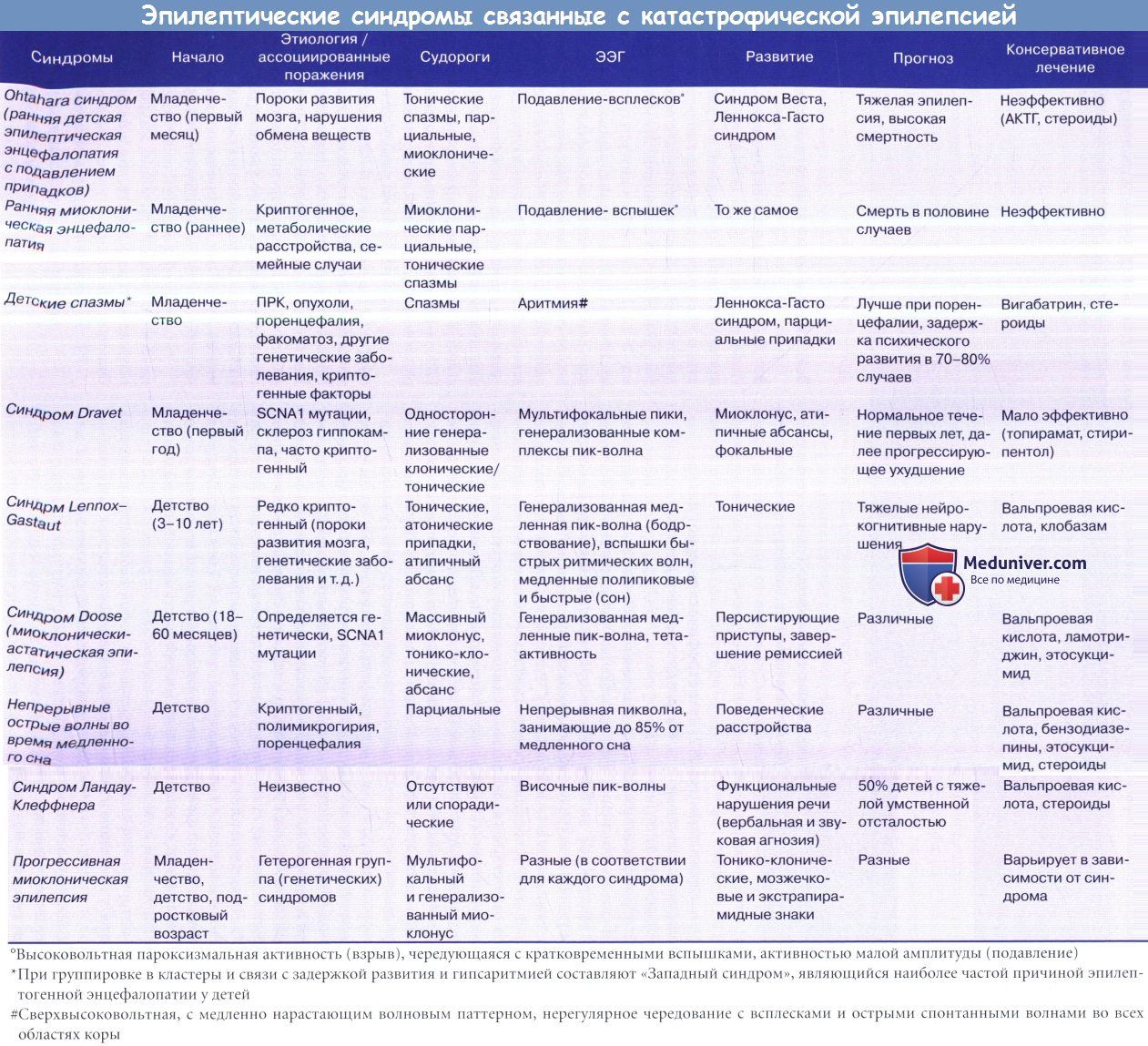
Гемимегалэнцефалия (ГМЭ) является наиболее тяжелой формой ПРК, а у большинства пациентов в течение нескольких недель или месяцев с момента рождения развивается КЭ. Типичная клиническая триада состоит из ФРЭ, контралатерального медленно прогрессирующего гемипареза и гемианопсии, с (тяжелой) задержкой психомоторного развития. Припадки возникают почти у 90% пациентов, могут наблюдаться большинство из синдромов, представленных в таблице ниже. Эпилепсия обычно начинается в раннем послеродовом периоде, как мягкие парциальные припадки и/или асимметричные спазмы и/или латерализованные миоклонические подергивания, часто превращаясь в синдром Ота-хара или синдром Веста. Впоследствии могут появляться синдром Леннокса-Гасто или тяжелые моторные парциальные припадки/кортикальная эпилепсия. Ранняя резистентность к противосудорожной терапии является практически правилом.
Ранняя межприступная ЭЭГ обычно показывает односторонний паттерн «вспышка-подавление», способный измениться или смениться гемигипсаритмией. Поздний ЭЭГ-паттерн состоит из еще более дезорганизованой и непрерывной активности над пораженным полушарием, возможно распространение на противоположную сторону. Указанные макроскопические диспластические состояния, такие как увеличение полушария, аномалии развития извилин, дисплазия коры, плохая дифференцировка серого/белого вещества и гетеротопии, могут быть выявлены при МРТ.
Гомолатеральная желудочковая система, как правило, расширена, с прямым фронтальным рогом и расширенным затылочным, но она также может быть нормальной или уменьшенной. На поздних стадиях болезни пораженное полушарие может атрофироваться.
Даже сопряженная с высокой смертностью и инвалидизацией гемисферэктомия является выбором при лечении ГМЭ. На самом деле, практически у 80-90% пациентов, подвергнутых гемисферэктомии, отмечается длительный период без судорог, с таким же уровнем показателей, как при менее тяжелой форме ФРЭ, требующей гемисферэктомии. Тем не менее, двигательные и когнитивные результаты могут оставаться плохими у значительной доли оперированных пациентов.
Мультилобарная кортикальная дисплазия включает полушарную ПРК, которая не может быть классифицирована как ГМЭ из-за менее распространенных диспластических областей и довольно больших неизмененных регионов. Заднеквадрантная дисплазия, в соответствии с определением, данным D’Agostino et al., является своеобразным ПРК, вовлекающим височную, затылочную и теменную доли (постцентральная извилина исключена). Этиопатогенетическая гипотеза будет такой же, как при ГМЭ, с частичным вовлечением полушария чем можно объяснить мозаичность. Гистологические, клинические характеристики и нейровизуализации похожи на ГМЭ, за исключением вовлечения структур передних отделов полушария и более легкого клинического течения. Можно выполнять мультилобарные резекции вместо гемисферэктомии, получая такие же хорошие результаты с небольшим хирургическим риском, если только нет предоперационного моторного дефицита и/или ЭЭГ аномалии не являются гологемисферическими.



Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021