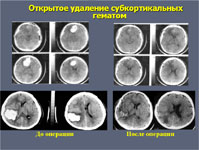
отек мозга внутримозговое кровоизлияние в полушарие субкортикальное
Геморрагический инсульт (гипертензивное внутримозговое кровоизлияние)
Лечение больных с геморрагическим инсультом является важной социальной, медицинской и экономической проблемой. На долю геморрагического инсульта приходится 8-20% всех больных с острыми нарушениями мозгового кровообращения. Заболеваемость геморрагическим инсультом составляет 10-35 на 100000 населения и увеличивается с возрастом. Для этого заболевания характерна наиболее высокая летальность и инвалидизация среди всех подгрупп острых нарушений мозгового кровообращения. Летальность в течение первого месяца после кровоизлияния составляет 30-60%, а 2/3 выживших больных остаются инвалидами.
Основной причиной геморрагического инсульта является гипертоническая болезнь и связанная с ней микроангиопатия. Длительная артериальная гипертензия способствует формированию липогиалиноза, а в последующем и фибриноидного некроза стенок перфорантных артерий, характеризующихся отсутствием анастомозов с другими сосудами (рис.1). При повышении артериального давление происходит разрыв стенок этих сосудов с формированием гематом (путаменальные, мозжечковые, субкортикальные) или геморрагическое пропитывание компонентами крови таламических и стволовых отделов мозга через патологически измененные сосудистые стенки. Такие кровоизлияния называют гипертензивными (первичными).
Значительно реже причиной внутримозговых кровоизлияний (вторичных) являются разрывы сосудистых мальформаций, васкулопатии, кровоизлияния в опухоли, нарушения свертываемости крови.
После внутримозгового кровоизлияния в перигематомной области снижается кровоток, однако благодаря сниженному метаболизму она не страдает от ишемии. Продукты распада кровоизлияния вызывают развитие цитотаксического, а после нарушения гематоэнцефалического барьера и вазогенного отека. Развивается воспалительная реакция, апоптоз и некроз нервной ткани в перигематомной области. Формирование перигематомного отека усиливает сдавление, дислокацию головного мозга.
Для гипертензивных внутримозговых кровоизлияний характерно острое течение заболевания, наличие общемозговой, менингеальной, очаговой, дислокационной симптоматики. Клиническая картина заболевания определяется прежде всего локализацией геморрагического инсульта. Наиболее часто гипертензивные гематомы располагаются в скорлупы (55%), реже субкортикально (15%), в зрительном бугре (10%), мозжечке (10%), стволе головного мозга (10%).
Методы инструментальной диагностики геморрагического инсульта: рентгеновская компьютерная томография, магнитнорезонансная томография, церебральная ангиография, регистрация акустических стволовых вызванных потенциалов, электрокардиография, эхо- кардиография.
Церебральную ангиографию проводят для исключения аневризмы или сосудистой мальформации пациентам молодого возраста (до 45 лет), при отсутствии в анамнезе артериальной гипертонии, при наличии базального субарахноидального кровоизлияния и при субкортикальной локализации гематомы.
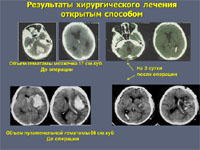
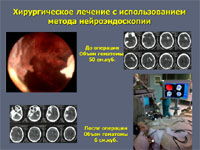
Открытое хирургическое лечение в настоящее время используют не более чем у 25% больных. Оно показано тогда, когда гематома расположена близко к поверхности мозга. При этом вмешательство не наносит дополнительную травму мозгу пациента. При глубинных кровоизлияниях в большие полушария мозга или в мозжечок к открытому вмешательству приходится прибегать как к жизнеспасающей операции у больных, находящихся в тяжелом состоянии.
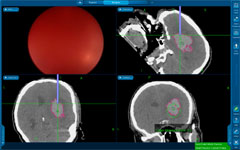
У большей части больных – около 75% – для эвакуации гематом применяют малотравматичные пункционные операции. Через небольшое трепанационное отверстие в гематому вводят инструмент диаметром 2-7 мм и одномоментно или в течение времени аспирируют ее через специальный катетер или эндоскоп. Точность попадания инструмента в гематому обеспечивается современными навигационными системами (ультразвуковыми, электромагнитными или инфракрасными). Компьютерные томограммы пациента загружают в навигационную станцию, строят виртуальную модель расположения кровоизлияния и во время операции хирург в режиме реального времени может наблюдать расположение гематомы и хирургического инструмента относительно друг друга.
При развитии окклюзионной гидроцефалии проводят дренирование желудочков мозга. Если желудочки тампонированы сгустками крови и только дренирование не приводит к регрессу водянки мозга, то оно дополняется локальным фибринолизом сгустков крови.
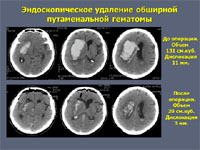
К наиболее современным методам хирургии геморрагического инсульта можно отнести видеоэндоскопический. Нейроэндоскопы позволяют как под контролем зрения, так и под виртуальным контролем навигационной станции осуществлять малотравматичное удаление даже значительных по размеру кровоизлияний.
Проведение своевременного комплексного обследования и нейрохирургического лечения позволяет добиться хорошего исхода заболевания у большинства пациентов и послеоперационной летальности менее 20%.
Сотрудники клиники нейрохирургии регулярно организуют мастер-классы по хирургическому лечению геморрагического инсульта. Выступают на всероссийских и международных конференциях с результатами проводимых исследований.
Отек мозга внутримозговое кровоизлияние в полушарие субкортикальное
Патофизиология геморрагического инсульта:
Основной причиной геморрагического инсульта является гипертоническая болезнь и связанная с ней микроангиопатия. Длительная артериальная гипертензия способствует формированию липогиалиноза, а в последующем и фибриноидного некроза стенок перфорантных артерий, характеризующихся отсутствием анастомозов с другими сосудами. При повышении артериального давление происходит разрыв стенок этих сосудов с формированием гематом (путаменальные, мозжечковые, субкортикальные) или геморрагическое пропитывание компонентами крови таламических и стволовых отделов мозга через патологически измененные сосудистые стенки. Такие кровоизлияния называют гипертензивными (первичными). Значительно реже причиной внутримозговых кровоизлияний (вторичных) являются разрывы сосудистых мальформаций, васкулопатии, кровоизлияния в опухоли, нарушения свертываемости крови.
В качестве примера к вышесказанному, предлагаем вам клинический разбор следующего случая:
Больная В. 11.05.1953 года рождения (66 лет) доставлена машиной скорой помощи в реанимационное отделение БУ «БСМП» города Чебоксары.
Жалобы при поступлении на давящие боли в висках. (Со слов родственников) была найдена родными в 18:00 этого дня на полу в туалете в испражнениях. Испражнения были по всей квартире. Не могла самостоятельно ходить, садиться, хотя конечности работали, была сонлива. С 6ч утра находилась дома одна. Утром состояние было нормальное, жалоб не было, ходила по дому, себя обслуживала. О произошедшим днем ничего не помнит. Родные помыли в ванне и вызвали «03».
Зафиксировано АД 110/70 мм.рт.ст. Глюкоза 6,2 ммоль/л. Доставлена в БУ «БСМП», осмотрена неврологом, нейрохирургом, проведено КТ ГМ (КТ признаки внутримозговой гематомы правого полушария V33.5мл. Острая субдуральная гематома правого полушария головного мозга с отеком вещества головного мозга правой гемисферы. Латеральная дислокация срединных структур).
Госпитализируется в ПИТ н/о для лечения ОНМК после консилиума с нейрохирургами. Перенесенные заболевания: Экзогенно-токсический цирроз печени, активный, класс В, стадия фиброза, синдром портальной гипертензии. Печеночная энцефалопатия, хронический некалькулезны холецистит, хронический панкреатит, хронический гастрит, неполное удвоение левой почки.
Объективный статус: Общее состояние тяжелое. Сознание оглушенное (12 баллов по ШКГ). Эмоциональная лабильность не выражена. Малоконтактна. В неврологическом статусе: менингеальные симптомы положительные (Ригидность затылочных мышц +/2см, симптом Кернига /+/ с 2-х сторон 1700). Глоточный рефлекс снижен, поперхивается. Дизартрия. Кормление зондовое. Мышечный тонус в левых конечностях повышен. В п. Баре конечности не удерживает, быстрее падают левые. Левосторонний выраженный гемипарез.
Согласно клиническим рекомендациям, были проведены следующие обследования: HBsAg; АЛТ; Альбумин крови; АТ к HCv; АСТ; Билирубин общий; Билирубин прямой; Глюкоза крови; Группа крови резус фактор; Коагулограмма; КЩС; ЛПВП; ЛПНП; ЛПОНП; Мочевина крови; ОАК; СОЭ; Триглицериды; Холестерин общий; КТ ГМ; Rg легких; СМАД; УЗДГ+ДС+ЦДК позвоночных, брахиоцефальных артерий и сосудов ГМ; ХМ ЭКГ; ЭКГ; ЭХО КГ; Консультация врача ЛФК, кардиолога, клинического фармаколога, логопеда, нейрохирурга, офтальмолога, психолога, терапевта [1, с. 7].
На основании жалоб, общего осмотра, лабораторных и инструментальных методов лечения был выставлен следующий диагноз: [161.0] Внутримозговое кровоизлияние в полушарие субкортикальное пространство. Внутримозговая гематома в правой гемисфере.
В плане дальнейшего обследования: Госпитализация в ПИТ н/о, наблюдение н/хирурга, КТ головного мозга в динамике. На КТ головного мозга в динамике: нарастание гематомы. Было принято решение об оперативном лечении [1, с. 14].
В плане операции: Удаление хронической субдуральной гематомы справа через трефинационное отверстие.
Протокол операции: Код операции [Z01.24] Трепанация черепа др. (удаление абсцесса эпидурального). Под эндотрахеальным наркозом после обработки кожи антисептиками, в правой височно – теменной области выполнен подковообразный разрез 5 см. Кость скелетирована. Наложено трефинационное отверстие в теменной области. Ткань мозговой оболочки напряжена, синюшная, не передающая пульсацию мозга. ТМО вскрыта крестообразно. Гематома, состоящая из жидкой темной крови удалена отсосом и промыванием. Источник кровотечения не обнаружен. Гемостаз каутер, воск по ходу операции. Мозг обычного цвета, запульсировал. Дренаж №1 в рану. Швы послойно, асептическая повязка.
Послеоперационное лечение: Sol. Magnesium sulfate 250 мг/мл 10 мл по 10 мл 2р/д, в/в капельно, в 9:00 и 18:00; Conc. Potassium chloride 40 мг/мл 10 мл по 10 мл 2р/д, в/в капельно, в 9:00 и 18:00; Sol. Sodium chloride 0,9% 250 мл по 250 мл 2р/д, в/в капельно, в 9:00 и 18:00; Pulv. Ceftriaxone 1,0 г по 1 г 2 р/д на 0,9% 10 мл NaCl в/в струйно в 8:00 и 20:00; Sol. Citocolini 250 мг/мл 4 мл по 4 мл 1р/д в/в капельно №5 в 10:00; Sol. Sodium chloride 0,9% 100 мл по 10 мл 1р/д в/в капельно №5 в 5:00 и 10:00; Tabl. Spironolactone 25 мг по 2 таб 1р/д перорально в 7:00; Tabl. Lisinopril 20 мг по ¼ таб 2р/д перорально в 7:00 и 19:00 под контролем АД; Caps. Omeprazole 20 мг по 1 капс 2р/д за 30 мин до еды перорально в 8:00 и 17:00; Tabl. Glycine 100 мг по 1 таб 3 р/д сублингвально; Sol. Ketorolac 30 мг/мл 1 мл по 1 мл 1 р/д, до 3р/д при болях внутримышечно; Sol. Mannitol 150 мг/мл 400 мл по 200 мл 2р/д в/в капельно; Sol. Ciprofloxacin 0,2% 100 мл по 100 мл 2р/д в/в капельно в 8:00 и 20:00; Sol. Metamizole sodium 500 мг/мл 2 мл по 2 мл в/м при повышении температуры; Sol Diphenhydramine 10 мг/мл 1 мл по 1 мл в/м при повышении температуры; Sol. Paracetamol 10 мг/мл 100 мл по 100 мл 1р/д в/в капельно при повышении температуры выше 38 град; So;. Metronidazole 0,5% 100 мл 3р/д в/в капельно в 7:00, 14:00, 22:00; Sol. Potassium chloride+Calcium chloride+Magnesium chloride+Sodium acetate+Sodium chloride+Malic acidum 500 мл по 250 мл 2р/д в/в капельно в 8:00 и 19:00.
Благодаря проведенной операции и медикаментозному лечению больная пришла в сознание через 1 день. В восстановительный период у пациентки вернулось ясное сознание, исчезла головная боль и менингеальные симптомы. Повышенный тонус левых конечностей сохранился. Восстановился глоточный рефлекс, может есть без зонда. В динамике положительные изменения. Больной рекомендована следующая реабилитация: кинезотерапия, включая обучение ходьбы; бытовая терапия; профилактика разгибательных контрактур левых конечностей [1, с. 19].
Заключение: Геморрагический инсульт является смертельно опасным заболеванием, ведущим к тяжелым повреждениям головного мозга и снижению качества жизни больного как в социальном, так и физическом здоровье. Но при своевременной начатой терапии и правильной реабилитации удается свести к минимуму последствия данного патологическое состояния.
Геморрагический инсульт
Почему рвутся сосуды?
Главная причина – артериальная гипертензия, особенно при отсутствии лечения или при перерывах в приеме гипотензивных лекарств. Сосуды физически не могут выдержать того давления, которое оказывается кровью на их стенки. Прорывается сосуд в месте истончения или повреждения, это бывает при наличии атеросклеротической бляшки, врожденных аневризмах, травмах головы, использовании некоторых лекарств, препятствующих свертыванию крови, при опухолях и энцефалитах. Другая важная причина разрыва – артериовенозные мальформации, когда мелкие артериальные и венозные сосуды не заканчиваются капиллярами, а сплетаются в один большой клубок. Такую врожденную патологию можно обнаружить при профилактическом обследовании. Если человек о ней знает, то ведет себя более осторожно, избегает ненужных рисков.
Природа максимально защитила головной мозг от повреждений, снабдив его массой протекторных и дублирующих систем. В молодом возрасте они срабатывают, а во второй половине жизни уже не всегда. Поэтому желательно, чтобы люди, находящиеся в группе риска, проходили ежегодное обследование у невролога.
Высок риск развития геморрагического инсульта у таких людей:
Как протекает геморрагический инсульт?
Разрыв сосудов может произойти в любое время суток. Этому, как правило, предшествует физическое или эмоциональное напряжение. Человек внезапно падает, иногда с громким криком, и теряет сознание.
Примерно у 30% пациентов бывают предвестники, развивающиеся в сроки от нескольких минут до нескольких дней. Накануне разрыва сосудов могут быть сильные головные боли – такие, которых человек никогда не испытывал. Бывает ощущение прилива и резкое покраснение лица. Иногда беспокоят ощущения онемения в конечностях, слабость мышц, появляется асимметрия лица.
Основные симптомы геморрагического инсульта такие:
С момента появления этих симптомов есть только 3 часа на то, чтобы максимально помочь человеку. Через 3 (иногда 6) часов произойдут необратимые изменения, тогда ничего поправить уже будет нельзя.
Геморрагический инсульт: реабилитация и лечение
Геморрагический инсульт — тяжелое, инвалидизирующее состояние. Его распространенность — 10-20 случаев на 100 000 населения. Чаще этот вид инсульта случается у мужчин, но больше женщин от него умирают. Летальность геморрагического инсульта очень высока: внутримозговое кровоизлияние приводит к смерти 35-50% пациентов в первые 30 суток после приступа.
Когда кризисное состояние минует, борьба пациента и родственников продолжается, ведь тяжелые нарушения мозгового кровообращения всегда имеют последствия. Однако, успешная реабилитация после геморрагического инсульта возможна, как и возвращение пострадавшего к нормальной жизни.
Наш центр предлагает медицинскую программу реабилитации после инсульта. Узнайте подробности по ссылке
Как возникает геморрагический инсульт
Какие бывают гематомы при геморрагическом инсульте
Врачи также делят гематомы по объему излившейся крови:
Симптомы геморрагического инсульта
При геморрагическом инсульте головного мозга симптомы возникают внезапно, обычно днем на фоне интенсивной физической нагрузки. Доминируют общемозговые симптомы, а очаговые возникают не всегда.
Отличие геморрагического инсульта от ишемического
Причины геморрагического инсульта
Профилактика геморрагического инсульта
Сроки восстановления после геморрагического инсульта
Реабилитация после геморрагического инсульта делится на несколько временных стадий:
После этого специалисты выделяют период остаточных явлений, который наступает спустя 12 месяцев после случившегося.
Наилучшие результаты реабилитация дает в первый год после приступа, поэтому восстановление после геморрагического инсульта ни в коем случае нельзя откладывать. Хороших результатов вможно добиться при соблюдении следующий принципов:
Реабилитация после инсульта
8500 рублей/сутки
Задачи реабилитации
Точки восстановления после геморрагического инсульта
Типы реабилитации после геморрагического инсульта
Медикаментозное восстановление
Двигательное восстановление
Реабилитация двигательной функции также начинается уже на этапе стационарного лечения, после оказания первичной медицинской помощи. Конечности передвигают, чтобы улучшить в них кровообращение. Это помогает снизить тонус, предотвратить застойные явления и пневмонии. Положение конечностей пациента могут корректировать с помощью лонгеты или специальных грузов. Лежачих принято переворачивать каждые 2 часа, чтобы у них не появлялись пролежни.
Уже в первые дни после приступа можно заниматься пассивной гимнастикой, при которой родственник или медработник помогает человеку плавно двигать конечностями. Такие процедуры рекомендуются только, если пациент не испытывает болевых ощущений в процессе. Далее по мере улучшения состояния пациенту разрешается сначала сидеть в постели, а затем пробовать вставать. Перед тем, как начинать ходить, человек тренируется менять упор с ноги на ногу, возвращая ощущение своего положения в пространстве. Затем пациент учится передвигаться с помощью различных опор, ходунков, тростей.
Техники восстановления движения
Большую роль в реабилитации двигательной функции играет лечебная физкультура: для пациента разрабатывают упражнения на различные группы мышц, рекомендуются занятия на специальных тренажерах, применение устройств для снижения тонуса.
Очень полезен лечебный массаж. На первом этапе применяется поглаживание конечностей с повышенным тонусом, растирание мышц с пониженным. Для улучшения эффекта перед сеансом можно использовать теплую грелку. Массаж может иметь продолжительность от 5 до 20 минут, в зависимости от состояния пациента.
Среди методик физиотерапии хорошо себя зарекомендовали кислородные ванны, электрофорез сосудов шеи, электростимуляция ослабленных мышц.
Восстановление речи
Работу над возвращением речи пациента можно начать даже если после приступа прошло больше года. Говорить с пациентами после инсульта нужно медленно, четко произнося слова, не торопить с ответом, задавать вопросы, предполагающие односложные ответы.
Рекомендуется работа с логопедом, который поможет восстановить функциональность лицевых и ротовых мышц, могут быть полезны занятия перед зеркалом. Постепенно по мере наступления улучшений можно усложнять задания, стимулировать человека к построению более сложных фраз.
Восстановление дыхания, глотания
После поступления пациента в стационар его обычно кормят с помощью зонда, затем ему чаще всего приходится осваивать навык самостоятельного питания заново. Для упрощения реабилитации нужно правильно готовить пищу для пострадавшего от инсульта. Еда должна быть теплой, не слишком твердой или мягкой консистенции. Важно выбирать ароматные блюда, они способствуют продуцированию слюны.
Нельзя торопить пациентов во время прием пищи, обычно еда занимает у них не менее получаса. Важно помогать им держать посуду или ложку, мотивировать их. Сила глотательных мышц восстанавливается при регулярном повторении процесса питания.
Психологическое восстановление
Многие пациенты после геморрагического инсульта сталкиваются с депрессией, нарушениями когнитивных функций. Мышление помогает восстановить лекарственная терапия, курсы ноотропов и нейрометаболических препаратов.
Для корректировки психологического состояния рекомендуется работа с психологом. Хорошо себя зарекомендовали сеансы групповой и индивидуальной психотерапии. Огромное значение имеет поддержка родственников и друзей пациента, которая способна вернуть человеку уверенность в собственной востребованности и силе духа.
Куликова Анна Александровна, невролог
Внутримозговое кровоизлияние
Общая информация
Краткое описание
Внутричерепное кровоизлияние (нетравматические внутричерепные кровоизлияния) – клиническая форма острого нарушения мозгового кровообращения, возникающая вследствие разрыва интрацеребрального сосуда или повышенной проницаемости его стенки и проникновения крови в паренхиму мозга [1,2,18,19].
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| I 61 | Внутримозговое кровоизлияние |
| I 62 | Другое нетравматическое внутричерепное кровоизлияние |
Дата разработки/пересмотра протокола: 2013 года (пересмотрен 2017 г.)
Сокращения, используемые в протоколе:
| АД | – | артериальное давление. |
| АЛТ | – | аланинаминотрансфераза |
| АСТ | – | аспартатаминтрансфераза |
| БСФ | – | биосоциальные функции |
| ВЧД | – | внутричерепное давление |
| ГИ | – | геморрагический инсульт |
| ДТЧ | – | декомпрессивная трепанация черепа |
| ЗЧЯ | – | задняя черепная ямка |
| ИВЛ | – | искусственная вентиляция легких |
| КТ | – | компьютерная томография |
| МДК | – | мультидисциплинарная команда |
| МР | – | медицинская реабилитация |
| НВК | – | нетравматическое внутричерепное кровоизлияние |
| ОАК | – | общий анализ кровт |
| ОАМ | – | общий анализ мочи |
| ТМО | – | твердая мозговая оболочка |
| ЦПД | – | центральное перфузионное давление |
| ЧМТ | – | черепно-мозговая травма |
| ЧСС | – | частота сердечных сокращений. |
| ШКГ | – | шкала комы Глазго |
Пользователи протокола: неврологи, нейрохирурги, анестезиологи-реаниматологи, врачи общей практики, терапевты, врачи скорой помощи.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или; Неконтролируемое исследование или; Мнение экспертов. |
| GPP | Наилучшая клиническая практика |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Внутримозговые гематомы подразделяют по локализации и объему.
В подавляющем большинстве случаев (90%) гематомы локализуются в супратенториальных отделах мозга. Различают лобарные, медиальные, латеральные, смешанные внутримозговые гематомы, редкие формы кровоизлияния (внутрижелудочковые, субдуральные);
· лобарные – кровоизлияния, при которых кровь не выходит за пределы коры и белого вещества соответствующей доли головного мозга;
· кровоизлияние в подкорковые ядра (кнаружи от внутренней капсулы) принято обозначать как латеральный инсульт, а кровоизлияние в таламус – как медиальный инсульт (кнутри от внутренней капсулы);
· смешанные внутримозговые гематомы (встречаются чаще) кровь распространяется в пределах нескольких анатомических зон;
· кровоизлияние в задней черепной ямке (10%) от всех внутримозговых гематом(мозжечок, мост, ствол);
· внутрижелудочковые кровоизлияния;
· субдуральные гематомы.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии
Жалобы:
· острейшее начало с очень сильной головной болью;
· угнетение сознания;
· рвота;
· грубые очаговые неврологические симптомы;
· возможны менингеальные симптомы;
· возможны судорожные припадки.
Анамнез:
· артериальная гипертензия;
· сахарный диабет;
· заболевания крови;
· атеросклероз;
· прием антикоагулянтов.
Физикальноеобследование
Объективный осмотр:
· кожные покровы, как правило, багрово красные, покрытые потом.
· дыхание шумное, стридорозное или типа Чейн-Стокса,
· пульс напряженный, замедленный,
· артериальное давление обычно высокое, быстро возникает гипертермия.
Неврологический осмотр:
· развитие выраженной общемозговой симптоматики, превалирующая над очаговой, приводящая нередко уже через несколько минут к коматозному состоянию больного, тошнота, рвота, психомоторное возбуждение, могут быть эпилептические припадки.
NB! Развитие очаговых симптомов геморрагического инсульта (нетравматического кровоизлияния) обусловлено следующими основными факторами:
· локализацией кровоизлияния;
· нарушение функции участков мозга, сдавленных гематомой;
· повышение внутричерепного давления и отек мозга;
· нарушение ликвороциркуляции;
· смещение структур мозга, в связи с давлением гематомы;
· прорыв крови в желудочки и субарахноидальное пространство;
· развитие острой внутренней гидроцефалии.
Лабораторные исследования: отсутствуют специфические изменения со стороны анализов крови и мочи.
Инструментальные исследования:
· КТ головного мозга является обязательным методом обследования пациентов с нетравматическими внутричерепными кровоизлияниями. Острые внутричерепные кровоизлияния имеют однотипные и хорошо выявляющиеся признаки на изображениях, получаемых при рентгеновской КТ. В первые часы ГИ формируется сгусток крови, в виде образования высокой плотности (55-90 ед. Н), вокруг которого имеется гиподенсивная полоска, соответствующая жидкой части крови, также определяется феномен седиментации. Повышение рентгеновской плотности сгустка определяется концентрацией гемоглобина. К концу первых суток развивается гиподенсивныйперифокальныйвазогенный отек. При рассасывании кровоизлияния наблюдается прогрессирующее снижение плотности сгустка, начиная с периферических отделов – феномен «тающего кусочка сахара». В изоденсивной стадии диагностика кровоизлияния методом КТ затруднена так же тем, что обычно регрессирует перифокальный отек и объемное воздействие зоны кровоизлияния на структуры мозга. В дальнейшем, в гиподенсивной стадии, при формировании постгеморрагической кисты надежность КТ-диагностики геморрагического характера поражения существенно понижается(УД-А)[4,9,19].
· КТ ангиография сосудов головного мозга. В случае подозрения на наличие церебральной аневризмы, мальформации/опухоли КТ ангиография является методом дифференциальной диагностики. Кроме того КТ ангиография является важным инструментом в определении дальнейшей тактики лечения(УД-В)[17,19].
· МРТ головного мозга имеет большую диагностическую ценность кровоизлияний, особенно в подостром и хроническом периодах заболевания(УД-В)[8,19].
Таблица 1 – Характер изменений МР-сигнала при внутримозговой гематоме.
| стадия | срок | пространство | форма гемоглобина | интенсивность сигнала по сравнению с таковой от вещества мозга | |
| – | – | – | – | T1-ВИ | T2-ВИ |
| Острейшая | внутриклеточное | Оксигемоглобин | Изоинтенсивное | Слабогипер-интенсивное | |
| Острая | 1-3 дня | внутриклеточное | Деоксигемоглобин | Слабо-гипоинтенсивное | Сильно-гипоинтенсивное |
| Подострая | – | – | – | – | – |
| ранняя | 3-7 дней | внутриклеточное | Метгемоглобин | Сильно-гиперинтенсивное | Сильно-гипоинтенсивное |
| поздняя | 7-14 дней | внеклеточное | Метгемоглобин | Сильно-гиперинтенсивное | Сильно-гиперинтенсивное |
| Хроническая: | >14 дней | – | – | – | – |
| центральная часть | – | внеклеточное | Гемохроматин | Изоинтенсивное | Слабогипер-интенсивное |
| ободок | – | внутриклеточное | Гемосидирин | Слабо-гипоинтенсивное | Сильногипо-интенсивное |
· консультация терапевта – для диагностики и лечения сопутствующих соматических заболеваний;
· консультация анестезиолога-реаниматолога – при нарушении витальных функций и решения вопроса о переводе в отделение интенсивной терапии.
Диагностический алгоритм:
Дифференциальный диагноз
Лечение
Препараты (действующие вещества), применяющиеся при лечении
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
Карта наблюдения пациента, маршрутизация пациента: нет
Немедикаментозное лечение [6-8,16,19,21]:
· общий уход в условиях нейрореанимационного отделения или палаты интенсивной терапии инсультного центра. Ведение пациента в блоке нейрореанимации осуществляется в соответствии с принципами базисной терапии инсульта;
· строго постельный режим в среднем не менее 3 недель, при этом избегать действий, связанных с напряжением (борьба с запорами, кашлем);
· поднятие головного конца кровати на 30 градусов (избегать наклонов и поворотов головы!);
· контроль и обеспечение функционирования жизненно важных функций (дыхание, центральная гемодинамика);
· мониторирование и коррекция уровня оксигенации.
Показания к ИВЛ:
· угнетение сознания ниже 8 баллов по шкале ком Глазго;
· тахипноэ 35-40 в 1 минуту, брадипноэ менее 12 в 1 минуту;
· снижение рО2 менее 60 мм.рт.ст., а рСО2 более 50 мм.рт.ст. в артериальной крови и жизненная емкость легких менее 12 мл\кг массы тела. нарастающий цианоз;
· контроль температуры тела, купирование головной боли ненаркотическими анальгетиками;
· контроль основных параметров гомеостаза;
· контроль за глотанием, ранее энтеральное питание;
· контроль за состоянием мочевого пузыря, кишечника, кожных покровов;
· лечение сопутствующих неврологических нарушений;
· ранние реабилитационные мероприятия;
· профилактика и терапия висцеральных осложнений (пневмония, ТЭЛА, тромбоэмболии глубоких вен нижних конечностей, пролежни, пептические язвы и др.)(УД-В) 19.
Медикаментозное лечение [12-15,19,20,22]:
· пациенты с тяжелой формой коагулопатии (врожденные и приобретенные дефициты факторов свертываемости, гипокоагуляции) должны получать необходимые замещающие факторы свертываемости(УД-С);
· применение протамина сульфата рекомендуется у пациентов для ингибирования действия гепарина при острой форме внутричерепного кровоизлияния под контролем АЧТВ(УД-С);
· при кровоизлиянии, вызванном непрямыми антикоагулянтами необходимо снижение МНО путем введения свежезамороженной плазмы (СЗП) в дозе 20 мл на 1 кг массы тела в комбинации с витамином К. Инфузии повторяются до восстановления необходимого уровня МНО;
· при кровоизлиянии, обусловленным тромбоцитопенией – тромбоцитарная масса для поддержания числа тромбоцитов на уровне >50 тыс/мкл;
· после получения убедительных данных о прекращении внутримозгового кровотечения рекомендуется подкожное введение низко фракционированного гепарина с целью профилактики тромбоэмболических осложнений(УД-В);
· рекомендуется коррекция гипергликемии и гипогликемии(УД-С).
Противосудорожная терапия:
· пациенты с клинической и электроэнцефалографической картиной припадков должны получать противосудорожные препараты (УД-А);
· не рекомендуется профилактическое введение противосудорожных препаратов (УД-В);
· коррекция гипертермии у пациентов с внутричерепным кровоизлиянием должна проводится с помощью физических методов, нестероидных противовоспалительных средств (УД-С);
· не рекомендуется введение глюкокортикостериодов с целью снижения отека головного мозга (УД-В).
Перечень основных лекарственных средств (имеющих 100% вероятность применения);
| Фармакологическая группа | Лекарственные средства | Способ применения | Уровень доказательности |
| Альфа адреноблокатор | Урапидил | 30 мг при артериальной гипертонии | УД-А |
| Диуретики | Маннитол | 150 мг внутривенно | УД-А |
| Нестероидные противовоспалительные средства | Кетопрофен | 100 мг в/м | УД-В |
Хирургическое вмешательство:
Основная цель хирургического лечения больных с нетравматическими внутричерепными кровоизлияниями заключается в максимально возможном уменьшении объема излившейся крови при минимальном повреждении окружающей паренхимы мозга, с целью уменьшения масс-эффекта, уменьшения воздействия нейротоксических веществ образуемых из гематомы.
Операции делятся:
· открытое транскортикальное удаление внутримозговой гематомы (декомпрессивная трепанация);
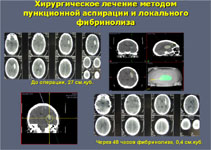
· наружное дренирование внутримозговой гематомы, с локальнымфибринолизом;
· наружное дренирование желудочков, с локальнымфибринолизом;
· пункционная аспирация внутримозговых гематом;
· стереотаксическая аспирация внутримозговых гематом;
· эндоскопическое удаление внутрижелудочковых гематом;
· установка датчика ВЧД.
Рекомендации по тактике хирургического лечения нетравматических внутричерепных кровоизлияний[9,10,14,16,19,20]:
· рекомендуется наложение наружного вентрикулярного дренажа при гидроцефалии, особенно у пациентов с угнетенным уровнем сознания(УД-В);
· рекомендуется установка датчика с последующим мониторингом ВЧД у пациентов с уровнем сознания ≤8 баллов по ШКГ и клиническими признаками тенториального вклинения, большим объемом гематомы и гидроцефалии.
Оптимальным ЦПП считается от 50 до 70 мм.ст.(УД-С).
· безопасность и эффективность внутрижелудочкового введения фибринолитических средств остается неизвестной(УД-В);
· эффективность эндоскопического лечения внутрижелудочкового кровоизлияния остается неизвестной(УД-В);
· пациентам с кровоизлиянием в мозжечок, сопровождающееся неврологическим дефицитом, сдавлением продолговатого мозга, явлениями гидроцефалии в результате сдавления ликворных путей показано открытое хирургическое вмешательство(удаление гематомы) в экстренном порядке(УД-С);
· тактика экстренного удаления супратенториальной гематомы в сравнении с оперативным вмешательством при неврологической декомпенсации не имеет доказанной эффективности(УД-А);
· удаление супратенториальной гематомы при неврологической декомпенсации является операцией по жизненным показаниям(УД-С);
· декомпрессивная трепанация черепа с/без удаления внутримозговой гематомы является эффективной у пациентов в коме, большим объемом гематомы с грубым смещением срединных структур, высоким ВЧД не поддающейся медикаментозной терапии(УД-С);
· эффективность минимально инвазивного удаления гематомы с помощью стереотаксической системы, эндоскопической техники с/без введением тромболитических средств остается не известной(УД-В).
Рекомендуемая хирургическая тактика (УД-В):
| Тактика лечения: | Критерии: |
| Открытое хирургическое удаление гематомы. | Внутримозговая гематома в области мозжечка: · с ухудшением неврологического статуса; · с компрессией ствола головного мозга; · гидроцефалия вследствие обструкции желудочков. |
Супратенториальная субкортикальная внутримозговая гематома на глубине до 1 см от поверхности коры мозга.
Путаменальная гематома:
· быстрое нарастание дислокации мозга у пациента, ранее находившегося в компенсированном или субкомпенсированном состоянии.
Сроки и методы операций (УД-С) [11].
· в ранние сроки, до 4 часов от начала болезни, отмечается высокий риск повторного кровоизлияния в область внутримозговой гематомы. Поэтому, удаление внутримозговой гематомы в самые ранние сроки может быть сопряжено с риском рецидива гематомы;
· рекомендованное время проведения операции: в пределах от 4 часов до 96 часов после начала симптоматики;
· исходы оперативного лечения внутримозговых гематом лучше, если они выполняются в течение 8 часов от кровоизлияния по строгим показаниям;
Другие виды лечения: нет.
Дальнейшее ведение (УД-В):
Первый этап (ранний) МР:
· оказание МР в остром и подостром периоде геморрагического инсульта в стационарных условиях (отделение реанимации и интенсивной терапии/специализированное профильное отделение) с первых 12-48 часов при отсутствии противопоказаний;
· МР проводится специалистами МДК непосредственно у постели больного с использованием мобильного оборудования/в отделениях (кабинетах) МР стационара;
· пребывание пациента на первом этапе завершается проведением оценки степени тяжести состояния пациента и нарушений БСФ МДК в соответствии с международными критериями и назначением врачом-координатором следующего этапа, объема и медицинской организации для проведения МР [6];
· последующие этапы МР – смотрите клинический протоколпо соответствующему этапу МР.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
· выключение из кровотока аневризмы или артериовенозной мальформации, явившейся причиной САК, подтвержденное результатами ангиографических исследований (церебральная ангиография, МСКТА, МРА);
· полная стабилизация жизненно-важных функций (дыхание, центральная гемодинамика, оксигенация, водно-электролитный баланс, углеводный обмен).
· отсутствие неврологических осложнений (отек головного мозга, судорожный синдром, острая окклюзионная гидроцефалия, церебральный вазоспазм и ишемический инсульт), подтвержденное данными нейровизуализации (КТ, МРТ) и ультразвуковыми методами исследования (ТКДГ);
· отсутствие соматических осложнений (пневмония, ТЭЛА, тромбоэмболии глубоких вен нижних конечностей, пролежни, пептические язвы, инфекции мочевыводящих путей и др.);
· отсутствие повторных кровоизлияний;
· нормализация лабораторных показателей (общий анализ крови, мочи, биохимические показатели крови, коагулограмма);
· регресс неврологического дефицита;
· отсутствие воспаления послеоперационных ран.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации:
· хроническая эпидуральная и субдуральная гематома.
Показания для экстренной госпитализации:
· верифицированное нетравматическое внутричерепное кровоизлияние.
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указание квалификационных данных:
1) Адильбеков Ержан Боранбаевич – директор республиканского координационного центра по проблемам инсульта АО «Национальный центр нейрохирургии», врач нейрохирург высшей категории;
2) МахамбетовЕрболТаргынович – кандидат медицинских наук, заведующий отделением сосудистой и функциональной нейрохирургии АО «Национальный центр нейрохирургии»;
3) Жусупова Алма Сейдуалиевна – доктор медицинских наук, профессор, заведующая кафедрой невропатологии с курсом психиатрии и наркологии АО «Медицинский университет Астана», врач невропатолог высшей категории;
4) Калиев АсылбекБактбекович– врач-нейрохирург отделения сосудистой и функциональной нейрохирургииАО «Национальный центр нейрохирургии»;
5) Ырымбаева Назигуль Жарасовна –заведующая медицинским блоком РГП на ПХВ «Республиканский центр санитарной авиации»;
6) Мажитов Талгат Мансурович – доктор медицинских наук, профессор кафедры клинической фармакологии и интернатуры АО «Медицинский университет Астана», клинический фармаколог.
Указание на отсутствие конфликта интересов: нет.
Рецензенты:
1) МахамбаевГабитДжангильдинович – заведующий отделением нейрохирургии КГП «Областной медицинский центр» УЗ Карагандинской области;
2) АкшулаковСерикКуандыкович – президент ОО «Казахская ассоциация нейрохирургов»;
3) НурмановаШолпанАкимкереевна – ОЮЛ «Ассоциация неврологов Республики Казахстан».
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение 1
к типовой структуре
Клинического протокола диагностики и лечения
АЛГОРИТМ ДИАГНОСТИКИ И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ: