отек костного мозга позвоночника лечение поясничного отдела
Отек костного мозга на МРТ позвоночника
Боли в спине – одна из самых распространенных причин обращения людей к врачу. Благодаря современным высокотехнологическим исследованиям врач может определить характер патологии, локализацию, размеры, выработать план лечения.
МРТ регистрирует отклик атомов водорода в тканях человека на сильное магнитное поле, на снимках ткани визуализируются по-разному в зависимости от содержания в них воды. Поэтому можно обнаружить изменения структуры костного мозга и его отек на МРТ позвоночника.
Причины отека костного мозга
Костный мозг расположен внутри тела каждого позвонка. Между трабекулами кости располагаются стволовые клетки, рыхлая соединительная ткань, жировая ткань. Здесь образуются все клетки крови – эритроциты, лейкоциты, тромбоциты. Поэтому изменения в костном мозге сопровождаются анемией, снижением иммунитета, обострением аутоиммунных заболеваний, склонностью к кровотечениям. С возрастом жировые клетки замещают большую часть костного мозга.
Причину отека помогает выявить опрос пациента. Большое значение имеет предшествующая травма, характер и длительность боли, нарушения чувствительности кожи, сопутствующие заболевания.
Травматический отек
Наиболее частой причиной его возникновения является травма спины: человек упал или ударился, боль со временем не проходит. Характерная особенность боли – она локализована выше, чем травмированное место. Это связано с тем, что отекший позвонок сдавливает спинномозговые корешки, сами нервы выходят из спинного мозга выше и какое-то время следуют внутри позвоночного канала, затем покидают его через межпозвоночные отверстия.
Трабекулярный отек сопровождает травмы в 100 % случаев. Встречается в любом отделе позвоночника – от шейного до копчика, локализация зависит от механизма травмы. Под действием механического фактора увеличивается давление на костную ткань, может произойти перелом позвонка, растяжение и разрывы связок. Кровеносные сосуды повреждаются, жидкая часть крови и клетки выходят из сосудов и заполняют место между костными балками. Симптоматическое лечение временно облегчает состояние, но без прицельного воздействия на причину отека костного мозга вылечиться невозможно.
Вторичный отек кости
Вторичные отеки не связаны с травмой, они осложняют течение других патологических процессов:
Отек спинного мозга часто сопровождает воспалительные процессы в позвоночнике (остеомиелит, туберкулез). Микробы могут попадать в тела позвонков с кровью из любого очага хронической инфекции (кариес, тонзиллит, эндокардит).
Дегенеративные явления (остеохондроз, межпозвоночные грыжи, артрозы фасеточных суставов – соединений между двумя соседними позвонками) нарушают питание кости, приводят к отеку. При первичном очаге в хряще отек сначала субхондральный, то есть под хрящом, далее распространяется на остальную костную ткань.
Опухоли сдавливают окружающие ткани, приводят к нарушению кровоснабжения кости, что проявляется в виде перифокального отека костного мозга позвоночника, то есть вокруг новообразования.
Нарушения обмена, эндокринные заболевания, хроническая патология почек, расстройства пищеварения ведут к дисбалансу электролитов, накоплению ионов натрия, могут стать причиной развития метаболического отека кости.
Ятрогенные причины: после операций на позвоночнике (реактивный отек), в результате приема некоторых лекарств (стероидных гормонов), на фоне лучевой терапии.
Отек костного мозга, что покажет МРТ позвоночника?
Из-за скопления жидкости в костной ткани тела позвонков увеличивается в размерах, приобретают раздутую форму. Если они увеличиваются настолько, что начинают сдавливать спинной мозг, проходящий в канале позвоночного столба, появляются неврологические симптомы, на снимках видны структурные изменения спинномозговых корешков и спинного мозга. Это уже очень опасно, развиваются:
Двигательные и чувствительные нарушения в нижних конечностях, если поражен поясничный отдел позвоночника, появляются нарушения работы тазовых органов (нарушение мочеиспускания, дефекации, половые расстройства).
При поражении шейного отдела позвоночника страдает иннервация рук (изменяется чувствительность, ограничение движений). При сильном отеке спинной мозг сдавливается не только на уровне шеи, нарушение кровообращения распространяется в вышележащие отделы. Могут присоединиться нарушения зрения, головные боли, менингеальные симптомы, рвота, повышение внутричерепного давления из-за отечности и сдавления нервов, мозговых оболочек. В продолговатом мозге расположены жизненно важные центры – дыхания и сердечной деятельности. Вовлечение их в патологический процесс может привести к летальному исходу.
Отек спинного мозга, нервов, оболочек мозга характеризуется повышением интенсивности сигнала по сравнению со здоровыми тканями. При гидроцефалии расширяются желудочки мозга.
Как выглядит отек костного мозга на МРТ?
На снимках МРТ отек костного мозга выглядит как очаг внутри кости большей интенсивности с размытыми однородными контурами. Само тело позвонка увеличено, несколько размыты границы. В норме содержание жидкости в кости до 10 %. При отеке эта цифра увеличивается до 20 %. Под действием магнитного поля можно определить концентрацию атомов водорода в тканях, границы отека, какие структуры кроме костного мозга вовлечены. Это особенно ценно, так как другие методы – рентген, КТ не выявляют отек костного вещества, микротрещины. На них визуализируются более значительные повреждения – перелом, остеопороз, трещина, смещение, некроз.
На МРТ, когда отекает костная ткань, выявляют гиперинтенсивность костного мозга. Впервые явление было зафиксировано Уилсоном в 1988 году, получило название отек костного мозга. Некоторые рассматривают его как первую, обратимую стадию развития остеонекроза. Обычно эту формулировку используют как клинико-радиологический синдром для уточнения основного заболевания. И только при исключении всех возможных других патологий ставят диагноз отек костного мозга. Для дифференциальной диагностики назначают МСКТ с контрастом, МРТ с контрастом, рентген, определение онкомаркеров в крови, ревматоидного фактора, пункцию с последующей биопсией костного мозга.
После определения с диагнозом выбирают лечение.
МРТ – единственное исследование, которое выявляет отек костного мозга позвоночника. Кроме того, на снимках видно состояние всех мягких тканей по соседству – нервов, связок, мышц, кровеносных сосудов, визуализируются грыжи на начальных стадиях. Это очень ценная информация, позволяющая выбрать правильное лечение: кому-то необходима срочная операция, кому-то – антибиотики, гормональное лечение, сосудистые средства, мочегонные, бисфосфонаты, препараты кальция, ингибиторы простагландина, витамин Д, ношение корсета. Клинически многие болезни проявляются болью в спине, а лечение требуется всем разное. Выбрать правильное направление помогает именно МРТ.
Что такое отек костного мозга позвоночника
Костный мозг представляет собой важный орган, ответственный за многие физиологические процессы и функции в организме. Исходя из названия, можно догадаться, что расположен он внутри костной ткани. Отек костного мозга позвоночника является распространенной патологией, которая регистрируется как у женщин, так и у мужчин, после перенесенной инфекции или травмы спины. Заболевание протекает с ярко выраженной симптоматикой, поэтому не остается незамеченным даже на раннем этапе.
Характеристика заболевания
Отек спинного мозга образуется из-за избыточного скопления жидкости в полости позвоночника. Происходит это из-за повреждения хребта, сосудов или сбоя в естественном процессе выведения ликвора. Обычно это реакция организма на негативные воздействия извне, но может начаться процесс из-за попадания в кровеносную систему опасных бактерий и патогенных микроорганизмов. В этом случае именно они увеличивают объем тканей за счет начала развития местного воспаления.
Разновидности
Отечность спинного мозга имеет свою классификацию, что упрощает процесс выбора тактики лечения, при определении типа на стадии диагностики. Каждый вид имеет свою характеристику и особенности.
Лечение в домашних условиях после подтверждения диагноза недопустимо, так как высок риск осложнений. Поэтому пациента с любой формой заболевания обязательно госпитализируют в стационарное отделение больницы.
Причины появления отека
Начинает скапливаться в костном мозге жидкость по самым разным причинам. Но определение этиологии крайне важно для выбора максимально эффективной тактики лечения, ведь отличаться будет и скорость прогрессирования, и характер повреждения тканей. Самыми распространёнными предпосылками появления патологии выделяют:
Клинически выявить легко только отечность костного мозга, которая образовалась в результате травмы. Человеку требуется незамедлительная помощь, так как состояние прогрессирует стремительно и в большинстве случаев, у медицинских работников нет времени на проведение исследований, уточняющих диагноз.
Симптомы
Боль в позвонках можно списать практически на любой недуг опорно-двигательного аппарата, что в свою очередь затрудняет постановку диагноза. Но без своевременного обращения к врачу, есть риск летального исхода, особенно если наблюдается отек шейного отдела, он наиболее опасный.
Патологический процесс сопровождается следующей симптоматикой:
Болевой синдром может наблюдаться не в месте локализации патологии, а на несколько сантиметров выше, это объясняется скоплением большого количества жидкости, и сдавливания нервных окончаний. При поражении шейного отдела, происходит увеличение давления внутри черепа, появление гидроцефалии, защемление нервов.
У пациентов с отеком костного мозга часто появляется аллергия, обострение радикулита или кишечных инфекций. Это происходит из-за резкого снижения иммунитета организма в связи с появлением патологии.
Диагностические исследования
При травме, важной задачей перед врачом стоит снять отек, в остальных случаях пациентов при подозрении на такую патологию отправляют на сдачу анализов и прохождение аппаратных методик. Целесообразным считается назначение следующих исследований:
Дополнительно задействуется биопсия, с целью исключения злокачественного процесса. Но методика эта достаточно болезненный, поэтому назначается в самом крайнем случае, когда необходимо определить природу образования, повлекшего отек.
Как устранить отек?
Универсального средства, снимающего отек, не существует, поэтому терапия для каждого пациента подбирается индивидуально. При подозрении развития патологии, доктор рекомендует больному соблюдать следующие правила:
Чтобы не допустить неприятные последствия, необходимо полностью исключить давление в пораженной области, и не спровоцировать ухудшение общего состояния. И также важно правильно питаться, обогатить свой рацион белком, витаминами группы В и D, отказаться от вредных привычек.
Медикаментозное лечение
Основой лечения отека спинного мозга является прием лекарственных препаратов. Они подбираются индивидуально, в зависимости от причины, степени поражения и симптоматики у пациента. Обычно комплекс состоит из следующих медикаментов:
Если причиной развития болезни стала инфекция, назначаются антибиотики широкого профиля, чаще всего это «Кларитромицин» или «Амоксициллин», когда туберкулез, то требуется специфическая терапия. При выраженном воспалительном процессе применяется также йодистый калий.
Хирургическая коррекция
С учетом этиологических факторов, порой единственным способом лечения выступает оперативное вмешательство. Обычно без него не обойтись при травмах, остеомиелите, патологиях позвоночника, межпозвоночной грыже и других заболеваниях. Только устранив причину таким образом, можно остановить стремительное скопление жидкости в костных структурах позвонков.
Возможные осложнения
Отек спинного мозга при своевременном обращении к специалистам вполне благоприятный. При комплексном лечении у пациента полностью восстанавливаются все нарушенные функции, подвижность позвоночника, допускается любая физическая активность после прохождения реабилитации. Если лечение было начато поздно, есть риск паралича, частичного или полного, или летальный исход.
Самым распространенным последствием патологии считается потеря подвижности конечностей и дисфункция органов малого таза. Прогноз во многом зависит от локализации поражения, степени прогрессирования болезни до обращения за медицинской помощью и возраста пациента. Чем выше расположен отек, тем выше вероятность полного паралича.
Профилактические мероприятия
Избежать такого серьезного заболевания можно, только если исключить травмирование спины, отказаться от экстремальных видов спорта или сменив профессию на более безопасную. И также важно своевременно обращаться к врачу, при случайных падениях на скользкой поверхности, инфицировании или после аварийных ситуаций на дороге, даже если кажется, что в целом состояние не нарушилось.
Специфической профилактикой патологии следует считать следующие рекомендации:
Заботится о своем здоровье и позвоночнике крайне важно не только для исключения серьезных патологий, но и для поддержания функциональности всех систем, нормальной жизнедеятельности. Отек костного мозга гораздо проще предотвратить, чем потом лечить его и бороться с последствиями.
Отек костного мозга может стать причиной самых разных неприятных последствий, если вовремя его не лечить, не получить компетентную медицинскую помощь. Поэтому при появлении даже незначительной на первый взгляд симптоматики, необходимо обращаться к врачу, соблюдать выданные рекомендации и не нарушать постельный режим.
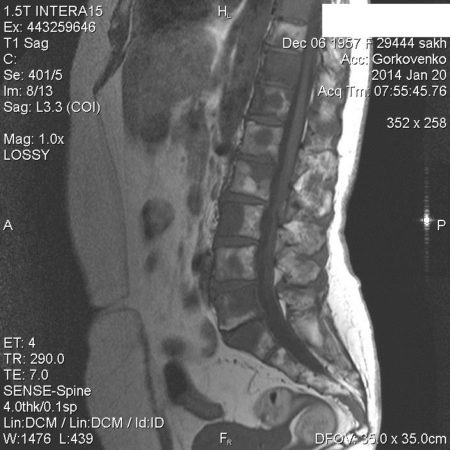
Отек костного мозга на МРТ позвоночника
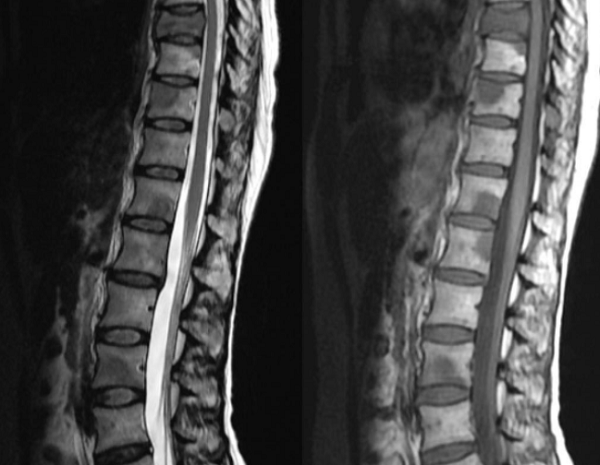
Спондилодисцит поясничного отдела с гипергидратацией (увеличением объема жидкости) губчатого вещества
Датчики томографа фиксируют сигнал, возникающий при резонансе заряженных атомов. Информацию с помощью сложных алгоритмов преобразуют в серию монохромных изображений и транслируют на монитор компьютера. Послойное сканирование осуществляют с шагом от 1 мм, что позволяет визуализировать малейшие изменения вещества в зоне интереса.
В некоторых случаях проводят МРТ с контрастным усилением. Метод предполагает внутривенную инъекцию «окрашивающего» раствора на основе хелатов гадолиния. Препарат не вызывает аллергию и выводится из организма естественным путем.
Что значит отек костного мозга?
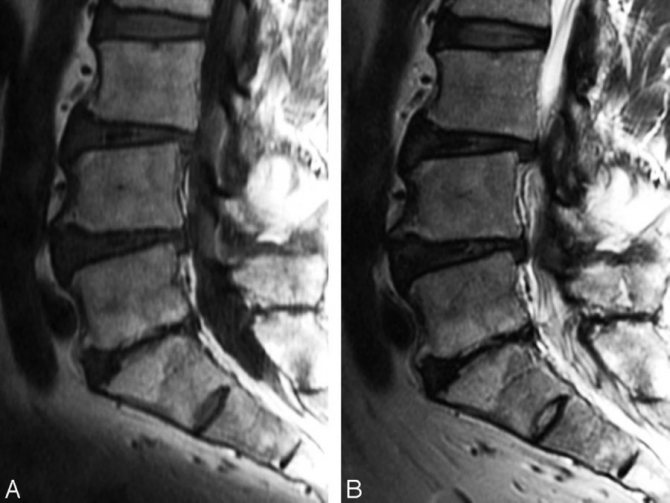
Губчатое вещество (трабекулярная ткань) состоит из рыхлых пластинок и перегородок. Промежутки заполнены костным мозгом, который отвечает за кроветворение и формирование иммунных цепочек в организме человека. Отек губчатой ткани сопровождается скоплением экссудата в трабекулярных пластинах. Уровень жидкости может возрасти до 20% (в нормальном состоянии – 10%).
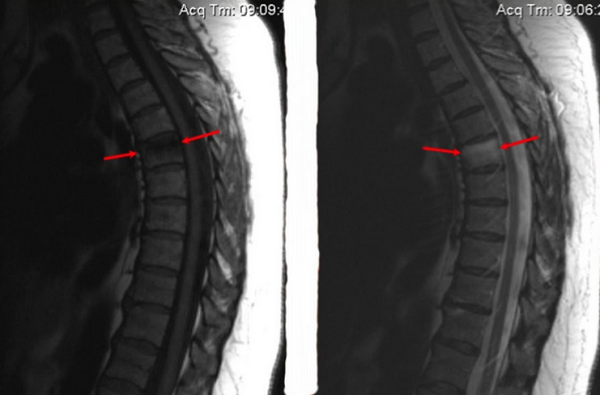
Трабекулярный отек на снимке МРТ позвоночника (пораженный участок выделен красным)
По характеру течения различают три типа гипергидратации костного мозга:
вазогенный – вследствие повышения проницаемости или повреждения стенок капилляров происходит скопление жидкости в межклеточном пространстве;
интерстициальный – под действием экссудата коллагеновые волокна увеличиваются в объеме;
цитотоксический – наблюдается набухание клеток костного мозга (остеоцитов, остеобластов, остеокластов).
На ранних стадиях процесс протекает бессимптомно. При отсутствии лечения патология негативно влияет на состояние и функциональность костного мозга. На фоне развития отека наблюдают прогрессирование аутоиммунных заболеваний (ревматоидный артрит). Нарушение функции кроветворения заключается в уменьшении продуцирования форменных элементов:
При длительном течении процесса у пациента наблюдаются:
появление синяков и гематом без явной причины;
Развитие отека костного мозга приводит к увеличению объема губчатого вещества, тело позвонка набухает. Изменения передаются на соседние ткани, захватывают нервные волокна и субарахноидальное пространство.
Деформация позвонка приводит к стенозу канала и сдавлению спинного мозга. Компрессия провоцирует патологические изменения в области нервных тканей. Отек спинного мозга сопровождается клиническими проявлениями, характер которых зависит от локализации пораженного участка. Чем выше расположен очаг, тем серьезнее последствия патологии. Наиболее выражена симптоматика при поражении шейного отдела позвоночника. В случае неблагоприятного течения процесса возможен летальный исход.
Подозрения на развитие трабекулярного отека позвонков и спинномозгового канала возникают при наличии:
постоянной ноющей боли в спине, усиливающейся при физических нагрузках;
парестезий, паралича верхних и нижних конечностей;
беспричинных нарушений в работе дыхательной, сердечно-сосудистой систем;
болей при мочеиспускании, опорожнении кишечника (при локализации процесса в области копчика);
жалоб на часто возникающие судороги;
нарушений функциональности мочеполовой системы.
Особенностью клинической картины при отеке губчатого вещества позвонка является локализация болевого импульса выше точки поражения. Причина заключается в сдавлении расположенных рядом спинальных корешков измененными тканями.
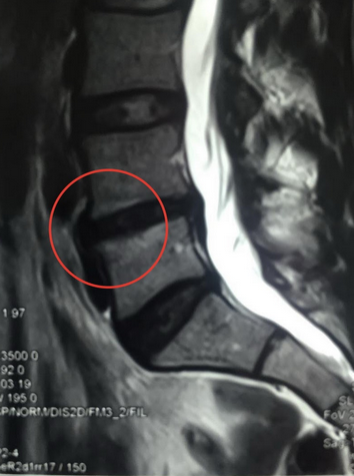
Перелом тела позвонка и признаки отека костного мозга (указаны стрелками)
Наряду с болевым синдромом компрессия нервных стволов приводит к нарушению работы внутренних органов грудной клетки, брюшной полости и малого таза.
Причины отека костного мозга
Повреждения губчатого вещества чаще возникают вследствие травм спины (падений, ушибов, ранений и пр.). При повреждении тела позвонка возможны:
нарушение целостности костных структур;
разрывы лимфатических и кровеносных сосудов;
выделение жидкого экссудата в область губчатого вещества.
Наблюдающиеся при этом отеки называют первичными. Процесс может распространяться на паравертебральные ткани (мышцы, сухожилия, связки, синовиальные оболочки).
Причинами вторичных отеков костного мозга служат патологические явления в окружающих тканях:
инфекционные заболевания (спондилит, остеомиелит, туберкулез позвоночника);
воспалительные изменения суставных элементов при остеоартрите;
добро- и злокачественные новообразования;
операции на позвоночнике;
эндокринные патологии и заболевания, сопровождающиеся нарушением клеточного метаболизма;
дегенеративно-дистрофические явления (остеохондроз, грыжи, деформирующий артроз и пр.)
Воспалительные процессы костной ткани позвонка усиливают проницаемость капилляров губчатого вещества и сопровождаются активным выделением жидкого экссудата в межклеточное пространство. Опасны заболевания, протекающие с образованием множественных гнойных очагов, которые провоцируют увеличение отечности окружающих структур.
На фоне развития в области позвонка онкологического процесса происходит разрушение трабекул. Наблюдается перифокальный отек, локализованный в зоне костного мозга. Злокачественные образования могут повреждать кровеносные сосуды, увеличивая количество жидкости в губчатом веществе.
Метастазы на снимке МРТ, признаки перифокального отека костного мозга
Дегенеративно-дистрофические патологии приводят к изменению структуры позвонка, снижают трофику тканей и вызывают асептическое воспаление костных и хрящевых элементов. Возможно развитие субарахноидального и трабекулярного отеков.
Гипергидратация костного мозга в большинстве случаев является защитным механизмом при поражении губчатого вещества. Для эффективного лечения патологии необходимо выяснить причину патологии и устранить повреждающий фактор.
Отек костного мозга, что покажет МРТ позвоночника?
Диагностику патологического состояния проводят с помощью инструментальных видов исследования. Одним из наиболее результативных способов является магнитно-резонансная томография позвоночника. Метод визуализирует форму, размеры, расположение морфологических элементов, показывает состояние окружающих тканей.
Отек костного мозга на МРТ позвоночника дает гиперинтенсивный сигнал и выглядит как очаг с размытыми контурами. Сканирование позволяет определить этиологию процесса, отражает изменения расположенных рядом структур. На томограммах можно увидеть травматические повреждения костной ткани, признаки воспалительных, онкологических или дегенеративных явлений в области пораженного участка.
При локализации процесса в шейном отделе возможно скопление цереброспинальной жидкости в желудочках головного мозга. Признаки гидроцефалии на МРТ служат поводом для сканирования позвоночного столба.
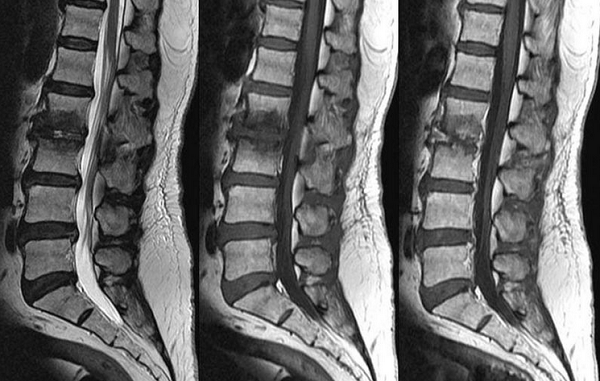
На томограммах при развитии трабекулярного отека врач увидит деформацию пораженного костного элемента. В случае стеноза спинального канала МРТ визуализирует состояние оболочек и церебрального вещества. Послойные изображения показывают состояние суставных элементов позвоночника и окружающих мягких тканей.
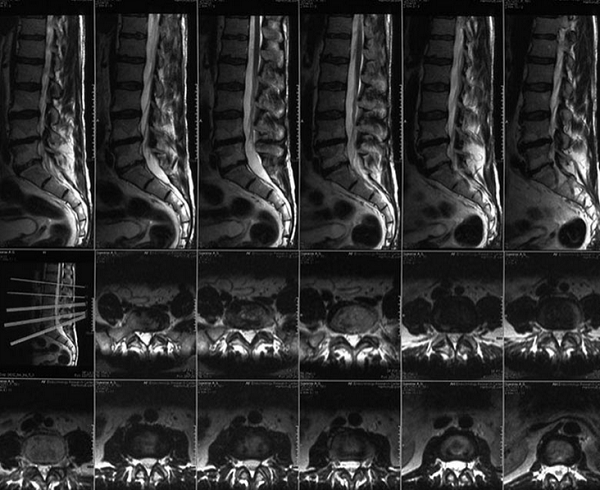
МР-диагностика заболеваний позвоночника (снимки в боковой и поперечной плоскостях)
Магнитно-резонансная томография дает возможность уточнить локализацию и размеры патологического участка. При необходимости врач реконструирует 3D-модель изучаемого отдела. Трехмерное изображение визуализирует взаимное расположение структурных элементов, позволяет определить характер распространения отека.
Клиника «Магнит» осуществляет диагностику заболеваний позвоночника с помощью МРТ. Исследование проводят на закрытом томографе немецкой фирмы Siemens мощностью 1,5 Тл. Благодаря высокой напряженности магнитного поля получают качественные фотографии изучаемой области.
Записаться на сканирование спины можно по телефону +7 (812) 407-32-31 или на сайте клиники.
Фасеточный синдром на поясничном уровне у пожилых пациентов: диагностика и лечение
Наиболее частой причиной хронических болей в спине у пожилых пациентов является спондилоартроз, являющийся морфологической основой фасеточного синдрома. Комбинация хондроитина сульфата, глюкозамина и ибупрофена эффективна и безопасна при лечении фасеточно
The most common cause of the chronic back pain in elderly patients is spondylarthrosis which represents morphologic basis of the facet syndrome. The combination of the chondroitin sulfate, glucosamine and ibuprofen is effective and safe in the treatment of the facet syndrome of the lumbar spine in acute state in elderly patients.
Хронические боли в спине являются важной проблемой в медицинском и социальном плане в связи с упорным течением, нередким отсутствием значимого эффекта от проводимой терапии и высокими затратами, связанными с лечением. Актуальность проблемы обусловлена и тем обстоятельством, что, как любой хронический болевой синдром, боли в спине способствуют избыточной стимуляции симпатоадреналовой системы, значимо повышающей риск кардиоваскулярных катастроф, и негативно влияют не только на качество жизни, но и на ее продолжительность. В современных исследованиях показано, что уменьшение продолжительности жизни у пожилых людей в большей степени зависит от наличия хронической боли, чем от наличия или отсутствия жизнеугрожающих заболеваний [1].
Наиболее частым источником хронических болей в спине, особенно у пожилых пациентов, являются фасеточные суставы. Фасеточные суставы (синонимы — дугоотростчатые, межпозвонковые суставы, articulationes zygapophysiales) формируются при соединении нижнего и верхнего суставных отростков позвонков и имеют типичное строение: суставные отростки, покрытые слоем гиалинового хряща, синовиальная оболочка, синовиальная жидкость и капсула, укрепленная волокнами многораздельной мышцы. Ориентация суставных полостей в шейном отделе приближается к горизонтальной плоскости, в грудном — к фронтальной и в поясничном отделе — к сагиттальной плоскости. Фасеточные суставы имеют сложную и обширную ноцицептивную и проприоцептивную иннервацию: каждый сустав иннервируется из 2–3 сегментов спинного мозга, что обеспечивает «перекрытие» зон распространения боли. Выделены 4 механизма ирритации нервных окончаний в двигательном сегменте: 1) механический или дисфиксационный — за счет смещения тел позвонков и суставных отростков по отношению друг к другу; 2) компрессионный — экзостозами, при ущемлении капсулы сустава, менискоидов или свободных хрящевых сегментов в суставе; 3) дисгемический — за счет отека периартикулярных тканей, нарушения микроциркуляции, венозного стаза; 4) воспалительный — за счет асептического (реактивного) воспаления в тканях двигательного сегмента [2].
Частота дегенеративных изменений фасеточных суставов в популяции широко варьирует (от 40% до 85%) из-за использования разными авторами различных критериев диагностики и увеличивается с возрастом. При хронических болях в спине, согласно результатам исследований, проводившихся с использованием диагностических блокад, поражение фасеточных суставов является причиной болевого синдрома на поясничном уровне в 30–60% случаев, на шейном — в 49–60%, на грудном — в 42–48% случаев [3].
Под фасеточным синдромом, как правило, подразумевают болевые проявления спондилоартроза, при которых нет компрессии корешка спинномозгового нерва или других нервно-сосудистых образований элементами патологически измененного двигательного сегмента. Вместо термина «фасеточный синдром» используются также «синдром спондилоартралгии», «синдром воспаления мелких суставов позвоночника» или «механический нижнепоясничный синдром». Многими авторами термины «фасеточный синдром» и «спондилоартроз» рассматриваются как синонимы. Спондилоартроз, являющийся морфологической основой фасеточного синдрома, — частная форма остеоартроза, представляющего собой гетерогенную форму заболеваний, различных по клинической картине и исходам, в основе которых лежит поражение всех составляющих элементов фасеточных суставов — хряща, субхондральной кости, связок, капсулы и периартикулярных мышц. При поясничном спондилоартрозе обнаружено резкое уменьшение толщины суставного хряща вплоть до полного его исчезновения на отдельных участках, в которых отмечалось разрастание костной ткани. Спондилоартроз может развиваться изолированно, но значительно чаще он формируется на фоне дегенерации межпозвонковых дисков, приводящей к повышению нагрузки на фасеточные суставы и их хронической травматизации. Как и поражение дисков, спондилоартроз чаще наблюдается у пожилых пациентов, но может развиваться и у лиц молодого возраста, чему способствуют наследственная предрасположенность, врожденные аномалии, травмы позвоночника, гипермобильность позвоночно-двигательных сегментов (ПДС), избыточная масса тела. При травмах (по типу «хлыста», тракции, ротации) фасеточный синдром может развиваться остро.
Развитие спондилоартроза связано с нарушениями функциональной анатомии позвоночного столба, передние отделы которого (к ним относятся межпозвонковые диски) предназначены, главным образом, для сопротивления силам тяжести (компрессии), а задние отделы (в т. ч. фасеточные суставы) — для стабилизации позвоночника при ротации и смещении позвонков в переднезаднем направлении. В норме 70–88% осевой компрессионной нагрузки приходится на передние отделы и лишь 12–30% — на задние. При развитии дегенеративных изменений в дисках снижается их высота, нарушается амортизирующая функция, и доля осевой компрессионной нагрузки, приходящейся на фасеточные суставы, постепенно увеличивается. Перегрузка суставов на фоне формирующейся нестабильности ПДС ведет вначале к воспалительным изменениям (синовиту), а затем — к дегенерации суставного хряща, деформации капсул суставов и подвывихам в них. Этот патологический процесс носит асимметричный характер, что может быть связано с неравномерностью нагрузки на парные фасеточные суставы. Повторные микротравмы, компрессионные и ротаторные перегрузки ведут к прогрессированию дегенеративных изменений хряща вплоть до практически полной его утраты, развитию периартикулярного фиброза и формированию остеофитов, что приводит к увеличению размеров верхних и нижних фасеток, приобретающих грушевидную форму. Под влиянием импульсации из пораженного ПДС, в особенности из задней продольной связки, возникает рефлекторное напряжение межпоперечных, межостистых мышц и мышц-вращателей, что в случае асимметричного их вовлечения вызывает формирование сколиоза. Сочетание изменений в диске, фасеточных суставах и мышечно-тонических нарушений приводит к резкому ограничению движений в соответствующем ПДС.
Болевые ощущения, возникающие при фасеточном синдроме, являются примером ноцицептивной боли, связанной с явлениями синовита, прямым механическим раздражением ноцицепторов суставной капсулы на фоне явлений нестабильности и мышечно-тонических нарушений. Наиболее часто спондилоартроз развивается в поясничном отделе позвоночника, преимущественно в ПДС L4-L5 и L5-S1, испытывающих наибольшие перегрузки. Максимальный риск травматизации фасеточных суставов возникает при резких скручивающих движениях в пояснице. Дополнительным фактором, способствующим развитию спондилоартроза, является слабость брюшной стенки, сопровождающаяся увеличением выраженности поясничного лордоза и компрессионной нагрузки на фасеточные суставы. Значительно реже поражение фасеточных суставов наблюдается в шейном (преимущественно на уровнях С2-С3 и С5-С6) и грудном отделах позвоночника. Для фасеточного синдрома характерно рецидивирующее течение, постепенное развитие и медленный регресс каждого болевого эпизода и тенденция к удлинению и утяжелению каждого последующего обострения [4].
Основным компонентом сустава, подвергающимся дегенерации при остеоартрозе, является хрящ, состоящий из матрикса и хондроцитов, в которых происходит чрезмерное местное высвобождение протеолитических ферментов и прогрессивное замедление репарации хряща. Это приводит к дисбалансу между синтезом и деградацией внеклеточного матрикса. Матрикс содержит гликозамины (протеогликаны) и коллаген. При деградации матрикса идет потеря гликозаминов, сопротивление матрикса хряща воздействию физической нагрузки уменьшается, и поверхность хряща становится чувствительной к повреждению. Кроме того, на хондральном уровне синтезируется широкий спектр биоактивных молекул: провоспалительные цитокины, свободные радикалы, фактор роста, простагландин Е2, лейкотриен B4. Этот воспалительный компонент усиливает дегенеративные механизмы. Воспаление развивается в первую очередь в синовиальной оболочке, приводит к нарушению фильтрации через мембрану гиалуроновой кислоты, ее вымыванию из полости сустава и прогрессированию дегенерации хряща. Провоспалительные цитокины синтезируются в синовиальной оболочке, а затем диффундируют в суставной хрящ через синовиальную жидкость, отвечают за повышенный синтез и экспрессию матриксных металлопротеиназ, разрушающих суставной хрящ [5]. Синовиальное воспаление напрямую связывается с возникновением и развитием остеоартроза. Неконтролируемый ангиогенез — важная составляющая часть синовиального воспаления, и два этих взаимозависимых процесса — ангиогенез и воспаление — вносят серьезный вклад в развитие остеоартроза [6]. Таким образом, к патофизиологическим механизмам развития остеоартроза относят не только механическое поражение сустава и дегенеративный процесс, но и сопутствующее хроническое воспаление, способствующее разрушению гиалинового хряща. В патологический процесс вовлекаются и структуры центральной нервной системы, связанные с формированием хронического болевого синдрома. Поэтому ведущими направлениями патогенетического лечения остеоартроза являются модуляция воспаления, регуляция метаболизма хондроцитов и стимуляция синтеза хряща [7].
Особенности клинической картины фасеточного синдрома на поясничном уровне детально описаны [8]. Боль, как правило, умеренной интенсивности, носит диффузный характер, плохо локализуется, описывается пациентами как «глубокая», «ноющая», «давящая», «скручивающая», «сжимающая». Характерны феномен «утренней скованности» и максимальная выраженность боли в утренние часы (признаки, отражающие воспалительный компонент), а также после нагрузки в конце дня (что обусловлено явлениями нестабильности и дисфиксации в области пораженного ПДС). Боли локализуются паравертебрально, могут быть двусторонними или латерализованными. Боль, исходящая из фасеточных суставов нижнепоясничного уровня (L4-L5, L5-S1), может отражаться по склеротомам в ягодичную область, область копчика, тазобедренного сустава, паха, в бедро (по задней поверхности) и, как правило, не «спускается» ниже колена. Боль от суставов верхнепоясничного уровня (L1-L2, L2-L3, L3-L4) может распространяться в область груди, боковой поверхности живота. Боли при фасеточном синдроме на шейном уровне могут отражаться в область надплечий и/или верхнюю часть спины и значительно реже — в плечо, предплечье, кисть (более характерно для дискогенных радикулопатий). От обострения к обострению паттерн боли (ее локализация, характер и интенсивность) может меняться. Характерной особенностью фасеточного болевого синдрома на поясничном уровне является появление или усиление болевых ощущений при разгибании и ротации поясничного отдела позвоночника, возникающих при переходе из положения сидя в положение стоя, при длительном стоянии, «скручивании» в пояснице. При этом сгибание и наклон в поясничном отделе могут приводить к уменьшению болевых ощущений. Боли уменьшаются на фоне «разгрузки» позвоночника — лежа либо при сгибании позвоночника с опорой на руки (стойка, перила). В отличие от болевого синдрома при радикулопатии, отраженная боль при фасеточном синдроме не достигает пальцев, плохо локализуется, не несет в себе паттерны нейропатического болевого синдрома (ощущения «электрического тока», жжения, парестезии и др.), усиливается при экстензии (а не флексии) позвоночника, не сопровождается появлением выраженных симптомов натяжения (Ласега, Мацкевича, Вассермана), а также симптомов выпадения в двигательной, чувствительной и рефлекторной сферах. При неврологическом осмотре выявляются сглаженность поясничного лордоза, сколиоз в грудном и поясничном отделах, локальная боль в пробе Кемпа, локальная болезненность при пальпации в проекции «проблемного» фасеточного сустава, напряжение паравертебральных мышц и квадратной мышцы спины на больной стороне, дискомфорт и ограничение объема движений при наклонах назад. Пальпаторно определяется напряжение мышц вокруг межпозвонкового сустава. Как правило, не бывает каких-либо неврологических чувствительных, двигательных и рефлекторных расстройств. В отличие от корешкового синдрома симптомы «натяжения» не характерны, также как нет ограничения движений в ногах.
Рентгенологическое исследование обладает достаточной информативностью, но обнаружение дегенеративных изменений фасеточных суставов не означает, что именно данные изменения являются причиной болевого синдрома. В асимптомной популяции дистрофические изменения фасеточных суставов выявляются в 8–12% случаев [9].
Общепризнанным стандартом и единственным доказательным методом для подтверждения связи болевого синдрома с патологией фасеточных суставов является исчезновение (или значительное уменьшение) боли через несколько минут после проведения блокады медиальной ветви задней первичной ветви спинномозгового нерва под визуализационным контролем [10]. Но диагностические блокады медиальной ветви не являются широко используемым методом в рутинной клинической практике.
Основной терапией фасеточного синдрома является использование обезболивающих и нестероидных противовоспалительных средств (НПВС), при этом вопрос безопасности лечения имеет особую актуальность. Это обусловлено хроническим рецидивирующим характером болевого синдрома, требующим проведения повторных, зачастую длительных курсов терапии, а также тем обстоятельством, что большинство пациентов — люди пожилого и старческого возраста, что значительно увеличивает риск развития гастроинтестинальных и кардиоваскулярных побочных эффектов. Согласно существующим рекомендациям, больным с риском развития таких явлений со стороны желудочно-кишечного тракта (ЖКТ) должны назначаться неселективные НПВС совместно с гастропротекторами (блокаторами протонной помпы) или селективные НПВС. Пациентам с высоким риском развития кардиоваскулярных побочных эффектов рекомендуется параллельное назначение низких доз ацетилсалициловой кислоты. Кроме того, пожилые пациенты часто страдают заболеваниями, требующими применения непрямых антикоагулянтов (мерцательная аритмия, рецидивирующий тромботический синдром), что, как правило, несовместимо с приемом НПВС. Также необходимо учитывать, что не все препараты группы НПВС можно применять при остеоартрозе — выявлено неблагоприятное влияние на хрящевую ткань таких НПВС, как индометацин, пироксикам, напроксен.
Участие суставного компонента в формировании боли в спине предполагает включение в терапию препаратов, оказывающих симптом-модифицирующий (хондропротективный) эффект, — симптоматических препаратов замедленного действия (Symptomatic slow acting drugs for osteoarthritis — SYSADOA). Вне обострения рекомендуется монотерапия SYSADOA. При обострении процесса и выраженном болевом синдроме рекомендуется комбинирование SYSADOA с НПВС, анальгетическое действие которых развивается гораздо быстрее. Совместное применение позволяет снизить дозу НПВС и тем самым предотвратить ряд нежелательных лекарственных реакций. Препараты группы SYSADOA — это биологически активные вещества, состоящие из компонентов хрящевой ткани, необходимых для построения и обновления суставного хряща. SYSADOA способны влиять на метаболизм костной и хрящевой ткани и стимулировать ее регенерацию, обладают умеренным обезболивающим и противовоспалительным действием и лишены характерных для НПВС побочных эффектов, поскольку механизм их действия не связан с подавлением синтеза простагландинов и блокированием циклооксигеназы, а основан на угнетении ядерного фактора kВ, стимулирующего распад хрящевой ткани в организме. Среди препаратов, относящихся к этому классу, только родственные хрящевой ткани компоненты — глюкозамин (ГА) и хондроитина сульфат (ХС) — имеют высокий уровень доказательности (1А) эффективности над плацебо, а также обладают высокой биодоступностью и хорошей переносимостью (EULAR, 2003). ГА и ХС являются естественными метаболитами хрящевой ткани. ГА является аминомоносахаридом, в организме он используется хондроцитами как исходный материал для синтеза протеогликанов, глюкозаминогликанов и гиалуроновой кислоты. ХС — это ключевой компонент внеклеточного матрикса хрящевой ткани, ответственный за сохранение ее эластичности и сопротивление нагрузкам. Антивоспалительные свойства ХС хорошо исследованы [11], но об его влиянии на ангиогенез известно немного. ХС влияет на выработку синовиальными фибробластами про- и антиангиогенных факторов в пораженной остеоартрозом синовиальной мембране и способен восстанавливать баланс между ними. Так как в развитии остеоартроза одним из ключевых процессов является ангиогенез, благотворное воздействие ХС может быть объяснено именно антиангиогенными свойствами этого вещества [12].
Исследования показали сопоставимую с НПВС и даже более выраженную противовоспалительную активность ГА и ХС [13]. ХС, ГА, их комбинация продемонстрировали структурно-модифицирующий эффект [14, 15]. При одновременном приеме ХС и ГА происходит синергизм их действия, поскольку оба препарата обладают противовоспалительной активностью, а также оказывают анаболический эффект на метаболизм хрящевой ткани и тормозят в ней катаболические процессы, моделируют важнейшие функции хондроцитов в поврежденном хряще. Однако существуют некоторые особенности механизмов действия этих двух солей. Так, ХС оптимизирует состав синовиальной жидкости, а ГА самостоятельно стимулирует выработку ХС [16]. В связи с этим наибольшую популярность приобрели комбинированные препараты, содержащие как ХС, так и ГА. Наиболее изученным, безусловно, является Терафлекс. Преимущество Терафлекса заключается в сочетании двух активных ингредиентов: хондроитина сульфата (400 мг) и глюкозамина гидрохлорида (500 мг) в одной капсуле. Существует другая форма выпуска препарата для перорального приема: Терафлекс Адванс, в котором содержится хондроитина сульфата 200 мг, глюкозамина сульфата 250 мг и ибупрофена 100 мг. Ибупрофен является безопасным стандартом НПВС с коротким периодом полураспада (меньше 6 часов), который не кумулируется и приводит к быстрому анальгетическому эффекту [17]. Эффект комбинации с ибупрофеном признан синергическим, причем анальгезирующий эффект данной комбинации обеспечивает в 2,4 раза меньшая доза ибупрофена [18]. Механизм действия Терафлекса связан с активацией синтеза протеогликанов, угнетением действия ферментов, разрушающих гиалиновый хрящ, увеличением выработки синовиальной жидкости, уменьшением вымывания кальция из костей и улучшением фосфорно-кальциевого обмена. Показанием для назначения Терафлекса является патология опорно-двигательного аппарата, связанная с дегенеративными изменениями в хрящевой ткани. Лечение рекомендуется начинать с препарата Терафлекс Адванс, по 2 капсулы 3 раза в сутки, длительность приема — до 3 недель, а затем перейти на прием базового препарата Терафлекс, не содержащего НПВС (по 2–3 капсулы в сутки, курс 3 месяца), для продления обезболивающего эффекта и защиты хряща. Нами проведено собственное клиническое наблюдение влияния препарата на хронический болевой синдром в нижней части спины.
Цель исследования: изучить эффективность и переносимость Терафлекс Адванс при фасеточном синдроме в амбулаторных условиях у пожилых пациентов.
Материалы и методы исследования
Обследовано 40 пациентов (12 мужчин и 28 женщин), страдающих хронической болью в спине, в возрасте от 60 до 75 лет (пожилой возраст по классификации ВОЗ). Критерием отбора явилось наличие хронического болевого синдрома в нижней части спины в стадии обострения, причиной которого являлся артроз фасеточных суставов. Диагноз был подтвержден комплексным обследованием пациентов. Оценивался неврологический и нейроортопедический статус пациентов с выявлением клинических проявлений фасеточного синдрома. Интенсивность болевого синдрома оценивалась по визуальной аналоговой шкале — ВАШ (Association for the Study of Pain, 1986). Результаты лечения оценивали по изменению симптоматики и по освестровскому опроснику нарушения жизнедеятельности при боли в спине [19], до применения препарата и на 21-й день исследования. Оценивались обзорные рентгенограммы поясничного отдела позвоночника для исключения специфического поражения позвоночника. Для уточнения патологических изменений костных структур позвоночника и изучения структурных изменений в межпозвонковых дисках, спинном мозге проводилась магнитно-резонансная томография (МРТ). С диагностической целью были выполнены блокады с 0,5% новокаином в область поражения дугоотростчатого сустава (паравертебрально). Критериями исключения явились: наличие органических заболеваний нервной системы, психических заболеваний, наличие травм позвоночника в анамнезе, соматические заболевания в стадии декомпенсации. Дополнительные критерии исключения: секвестрированные грыжи и грыжи дисков более 8 мм; выраженная гипермобильность, спондилолистезы более 5 мм; наличие деструктивных изменений в телах позвонков. Больные были разделены на две группы: основную (n = 16) и контрольную (n = 14). Группы пациентов были сопоставимы по полу, возрасту, давности и выраженности хронического болевого синдрома (по шкале ВАШ). При рентгенологическом исследовании у всех пациентов в зоне поражения было выявлено снижение высоты межпозвоночных дисков, субхондральный склероз позвонков, сужение суставной щели, неконгруэнтность суставных поверхностей, формирование остеофитов. Всем пациентам была назначена общепринятая медикаментозная терапия, которая включала миорелаксанты, витамины группы В, ЛФК, массаж, рекомендован оптимальный двигательный режим. Пациентам основной группы был назначен Терафлекс Адванс по 2 капсулы 3 раза в сутки. Пациенты контрольной группы получали диклофенак в кишечно-растворимой оболочке по 50 мг 2 раза в сутки и ингибитор протонной помпы омепразол 20 мг в сутки. Учитывая, что побочные эффекты, среди которых в первую очередь следует опасаться ульцерации слизистой ЖКТ, развиваются чаще у лиц старше 65 лет, суточная доза диклофенака не превышала 100 мг. Курс лечения в обеих группах составил 3 недели. Критерием эффективности лечения служило отсутствие боли или изменение ее интенсивности.
Результаты и обсуждение
На фоне проводимой терапии у пациентов обеих групп был достигнут хороший анальгетический эффект: пациенты отметили уменьшение болей по ходу позвоночника, уменьшение утренней скованности и увеличение подвижности.
Выраженность болевого синдрома по шкале ВАШ у пациентов 1-й группы уменьшилась с 4,3 ± 0,9 балла до 1,7 ± 0,6 балла, у пациентов 2-й группы — с 4,2 ± 0,8 балла до 1,8 ± 0,8 балла. У пациентов обеих групп наибольшая динамика по опроснику Освестри отмечалась по шкалам «интенсивность боли», «возможность ходить», «возможность сидеть», «самообслуживание» и «возможность осуществлять поездки», что связано со снижением болевого синдрома, в меньшей степени затрагивался «сон» и «возможность поднимания предметов». Достоверных различий анальгетического эффекта в группах не отмечено. В ходе исследования установлена хорошая переносимость препарата Терафлекс Адванс, у пациентов каких-либо побочных эффектов отмечено не было. У больных 2-й группы нежелательные явления наблюдались значительно чаще, при этом диклофенак был отменен у 5 пациентов: у 1 больного развилась тошнота, у 2 — боли в эпигастральной области, у 2 больных, страдающих гипертонической болезнью и получающих гипотензивные препараты, — повышение артериального давления, что потребовало отмены диклофенака.
Полученные результаты сопоставимы с проведенными исследованиями клинической эффективности хондропротекторов у пациентов при неспецифических болях в нижней части спины. Впервые ХС при вертеброгенной патологии использовал K. D. Christensen и соавт. в 1989 г. [20]. Многие авторы показали целесообразность применения хондропротекторов в комплексной терапии пациентов с неспецифической болью в спине [21, 22]. При длительном курсовом лечении ХС отмечено уменьшение фрагментации фиброзного кольца верхних межпозвонковых дисков поясничного отдела [23], описан случай регенерации межпозвонкового диска у пациента, страдающего болью в спине, ассоциированной с дегенеративной болезнью диска [24], доказано не только симптом-модифицирующее, но и структурно-модифицирующее действие ХС при дегенеративно-дистрофической патологии позвоночника. Изучена безопасность ХС у пациентов с сопутствующей патологией сердечно-сосудистой системы, не было отмечено возникновения ангинозных болей, аритмий, выраженности хронической сердечной недостаточности и констатировано снижение артериального давления у пациентов с артериальной гипертензией, что позволило уменьшить среднесуточную дозу антигипертензивных препаратов [25]. Учитывая синергизм в действии ГА и ХС, ряд исследователей рекомендует назначать при дорсопатиях комбинацию этих препаратов [26, 27]. Оптимальный синергичный эффект достигается при использовании ГА и ХС в соотношении 5:4; именно в такой пропорции эти вещества содержатся в препарате Терафлекс. Согласно прогностической модели, максимальный эффект Терафлекса следует ожидать на начальных этапах дегенеративно-дистрофического поражения позвоночника; клинически это означает применение препарата после первого рецидива неспецифической боли в спине, особенно при наличии симптомов спондилоартроза. В этом случае курсовое лечение обладает профилактическим эффектом в отношении хронизации боли. Имеются данные [28] об эффективности Терафлекса у пациентов молодого возраста с дегенеративно-дистрофическими заболеваниями шейного, грудного и поясничного отдела позвоночника с острыми и хроническими болями разной интенсивности как в комплексе с НПВС, так и в виде монотерапии. Однако препарат может быть полезен и при развернутой картине спондилоартроза; в этом случае можно ожидать стабилизации состояния и замедления прогрессирования процесса [26].
Выводы
Таким образом, комбинация хондроитин сульфата, глюкозамина и ибупрофена (Терафлекс Адванс) эффективна при лечении фасеточного синдрома поясничного отдела позвоночника в стадии обострения у пожилых пациентов. Терафлекс Адванс оказывает достоверное симптом-модифицирующее действие (уменьшение боли, уменьшение скованности, улучшение двигательной активности). Терафлекс Адванс хорошо переносится пациентами, что способствует улучшению приверженности пациентов к лечению и позволяет рекомендовать переход на прием Терафлекса для долгосрочного симптом-модифицирующего эффекта.
Литература
* ГБОУ ДПО «Новокузнецкий ГИУВ» МЗ РФ, Новокузнецк
** ГАУЗ КО ОКЦ ОЗШ, Новокузнецк