острый энцефалит головного мозга
Острые энцефалиты
1. Общие сведения.
Имеются в виду воспалительные заболевания ЦНС, при которых в наибольшей степени страдает головной мозг. Энцефалиты встречаются относительно редко, но, учитывая их многочисленность, общая заболеваемость энцефалитами остается серьезной проблемой. Их принято делить на первичные и вторичные (пост- или параинфекционные).
Первичные энцефалиты возникают в результате непосредственного проникновения инфекции (вирусов, бактерий, грибков) через гематоэнцефалический барьер.
Вторичные энцефалиты (их около 50%) возникают в результате аутоиммунных реакций и характеризуются перивенозной инфильтрацией и диффузной демиелинизацией.
Возбудителями острого энцефалита является большое число микроорганизмов, в развитых странах подавляющее большинство случаев первичного энцефалита обусловлено вирусной инфекцией, в частности арбовирусами (лат. arbor – дерево) – РНК-содержащими вирусами, обитающими в членистоногих. Энцефалитам, вызванным нейротропными вирусами, свойственны контагиозность и эндемичность (греч. endemos – местность). Примерно в 50% случаев этиология острого энцефалита в настоящее время не распознается.
Различают диффузный энцефалит (панэнцефалит) и очаговые энцефалиты (последние достаточно условно делят на стволовые, мозжечковые, диэнцефальные и полушарные). Терминами полиоэнцефалит обозначают воспаление преимущественно серого вещества головного мозга (греч. polios – серый), лейкоэнцефалит – белого вещества (греч. leukos – белый), менингоэнцефалит – оболочек и вещества головного мозга, энцефаломиелит – головного и спинного мозга.
Общая картина течения и клинических проявлений инфекционного энцефалита представляется следующим образом.
Инкубационный период (лат. incubare – высиживать птенцов) – скрытый период размножения инфекционного агента в клетках инфицированного организма. Длится от нескольких дней до 5 лет. Опасности в плане заражения окружающих лиц пациент в это время не представляет.
Продромальный период (греч. prodromos – бегущий впереди) – проявляется первыми и обычно неспецифическими признаками заболевания, такими как общее недомогание, повышенная утомляемость, субфебрилитет, головные боли, нарушения сна, аппетита, симптомы вегетативной дисфункции и др. Возбудитель болезни проникает в это время в кровь, возникает опасность заражения окружающих.
Манифестный период – разгар болезни с общеинфекционными, менингеальными, общемозговыми и очаговыми неврологическими проявлениями:- общеинфекционные симптомы: общее недомогание, мышечные боли, лихорадка, озноб, гиперемия кожных покровов и слизистых оболочек, воспалительные изменения в крови и ликворе;
общемозговые симптомы, вызванные интоксикацией и повышением ВЧД: головная боль, мозговая рвота, застойные диски зрительных нервов, у детей – выбухание родничка и расхождение черепных швов. Очень часто наблюдаются угнетение и спутанность сознания, разнообразные психические расстройства, эпилептические припадки;
менингеальные симптомы: ригидность мышц затылка, симптомы Кернига и Брудзинского, сенсорная гиперестезия, вынужденная поза и др.;
очаговые неврологические симптомы: моно-, геми-, пара- и тетрапарезы, поражения черепных нервов, статическая и динамическая атаксия, афазия, агнозия, апраксия, гиперкинезы, нарушения чувствительности, парциальные и иные эпилептические припадки.
Период реконвалесценции (лат. re – приставка, указывает на возобновление; convalescentia – выздоровление), или восстановления здоровья – постепенно, с разной скоростью и в различной степени в этом интервале времени наблюдается обратное развитие симптоматики болезни. Длится от нескольких недель до ряда лет (если бывает вообще).
Резидуальный период (лат. residuus – сохранившийся, оставшийся) – относительно стабильное существование остаточных симптомов перенесенной болезни в течение неопределенного времени с разной степенью их компенсации. Резидуальная симптоматика требует проведения активных реабилитационных мероприятий с целью восстановления утраченных функций и социальной реабилитации.
Обследование пациентов с энцефалитом является многосторонним, требует участия разных врачей, включая психиатров, использования лабораторных и инструментальных методов исследования. При проведении дифференциального диагноза необходимо тщательное соматическое обследование. В частности, разнообразные кожные высыпания характерны для энтеровирусной, риккетсиозной, герпетической и микоплазменной инфекции. Паротит выявляется лишь в половине случаев менингоэнцефалитов, вызываемых вирусом эпидемического паротита.
Может быть информативным исследование ликвора.
При вирусном энцефалите в ликворе обычно обнаруживают повышенное давление, лимфоцитарный плеоцитоз (как правило, не более 500 клеток в 1 мкл), умеренное повышение содержания белка и нормальное содержание глюкозы. Отсутствие плеоцитоза не исключает вирусный энцефалит, но должно активизировать поиск неинфекционной патологии. В свою очередь высокий плеоцитоз указывает скорее на бактериальную или грибковую инфекцию ЦНС. О бактериальной, лептоспирозной, амебной инфекции и остром геморрагическом лейкоэнцефалите может свидетельствовать нейтрофильный плеоцитоз, обнаруживаемый спустя 48 часов от начала болезни. В некоторых случаях (геморрагический, с некрозом, герпетический энцефалит, острый геморрагический лейкоэнцефалит) в ликворе обнаруживают эритроциты, ксантохромию. Снижение содержания в ликворе глюкозы бывает при энцефалите, вызванном вирусом эпидемического паротита, простого герпеса, при лимфоцитарном хориоменингите, но более характерно для грибкового, паразитарного, туберкулезного, лептоспирозного, саркоидозного или канцероматозного менингита.
На КТ и МРТ при энцефалите обнаруживают воспалительные очаги. Для идентификации инфекционного агента необходимы бактериологические, вирусологические, серологические исследования, в части случаев более эффективна полимеразная цепная реакция, с помощью которой в ликворе выявляются нуклеиновые кислоты некоторых вирусов (простого и опоясывающего герпеса, цитомегаловируса, вируса Эпштейна-Барр), даже если они присутствуют в минимальном количестве и появляются там уже в первые дни болезни.
Лечение проводят в соответствии с общими принципами интенсивной терапии, включая меры по устранению отека мозга и назначение антиконвульсантов. Специфическое лечение возможно лишь в редких случаях (герпетический, цитомегаловирусный энцефалит). Вопрос о применении кортикостероидов остается нерешенным.
Вирусный энцефалит
Понятие

Краткие сведения
Вирусный энцефалит — патологические деформации компонентов главного органа ЦНС вирусного происхождения. Если в нарушении функционирования принимает участие церебральные поверхности, то такое явление имеет название менингоэнцефалит, а в случае прогрессирования отклонения на спинной мозг — энцефаломиелит. Кроме того, существует две формы болезни — первичная (возникающая вследствие попадания вирусного агента в церебральные структуры) и вторичная (вызванная основным недугом, например гриппа, краснухи и т.д.), а также после проведения вакцинации при индивидуальной чувствительности больного.
Согласно среднестатистическим данным распространенность описываемого заболевания значительно отличается в зависимости от климата страны и географических показателей. Оно встречается в Азиатских областях, Америке, Европе и т.д. Беря во внимание особенности патологического процесса, сложности исследования организма и классификации возбудителя, существует большой риск развития серьезных осложнений. В настоящее время воспаления подобного плана до сих пор продолжает оставаться достаточно актуальным и беспокоящим вопросом у практикующих врачей-неврологов.
Главные факторы, вызывающие вирусный энцефалит
К наиболее распространенным источникам, способным начать активировать в организме воспаление является вирус простого герпеса. Помимо него, механизмом проявления становятся и другие различные инфекции:
Путям распространения недуга считаются:
Развитие представленной болезни часто встречается у новорожденных и людей пенсионного возраста. А также, у больных, страдающих от ВИЧ и других состояний, нарушающих работу иммунитета.
Разновидности вирусного энцефалита
По условиям возникновения вирусного воспаления в головном мозге существуют несколько видов заболевания: сезонные (передаются с помощью насекомых и животных, диагностируются исключительно в определенный период времени года), полисезонные (не зависят от сезонности), вызванные неизвестным источником инфекции (проявляются при болезненных состояниях, вызванных во время оспы, кори т прочих) и поствакцинальные.
Симптоматика
Первый этап аномалии выделяется такими жалобами, как:
Вторым этапом выступают такие проблемы:
Одновременно с этими проявлениями прогрессируют очаговые невралгические нарушения. При этом человек начинает испытывать:
Описываемые симптомы могут диагностировать при различных формах заболевания. Но некоторые проявления вирусного воспаления обладают особенным типом выраженности, например:
Варианты диагностики
Так как у подобного недуга присутствует недостаток специфической клинической картины и большое сходство с остальными расстройствами ЦНС, то тестирования при таком явлении становится достаточно трудным процессом. Контролированием всех этапов занимается специалист в сфере неврологии. Именно он обязан сопоставлять анамнестические и эпидемиологические показания, особенности симптоматики и полученную информацию после дополнительных методик обследования. Наиболее распространенные диагностические процедуры:
Как избавиться от вирусного энцефалита
После окончания всех клинических тестирований, лечащий доктор составляет специальный план лечения, который включает в себя комплексную терапию. Она состоит из многочисленных техник. Рассмотрим их более подробно:
В случае проблем психической природы потребуется провести несколько сеансов у врача-психиатра. Благодаря консультации пациент будет учувствовать в коррекционной терапии, научится социальной адаптации и пройдет все стадии психотерапии.
Дальнейший ход
При вирусном энцефалите у больного начинает возникать эпилепсия, устойчивая неврологическая нехватка, тугоухость, психические нарушения и прочее. Согласно полученным сведения дальнейший прогноз людям с подобным заболеванием зависит от формы, тяжести развития и общего состояния в начале лечения. Исходя из информации после проведения опросов многих медицинских работников — практически 30% пациентов с клещевой форме болезни заканчиваются летальным вариантом. Японская стадий выделяется большим количеством гибели людей и высоким процентов остаточных последствий у переболевших. Поствакцинальный вид, зачастую, обладает благоприятным прогнозом. Единственным исключением является недуг, который распространяется после проведения антирабической инъекции по типу восходящего паралича Ландри и провоцирует риск смерти в результате бульбарных деформаций.
Для того, чтобы предотвратить поражение организма подобным заболеванием, необходимо придерживаться следующих медицинских рекомендаций:
Что такое энцефалит клещевой? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
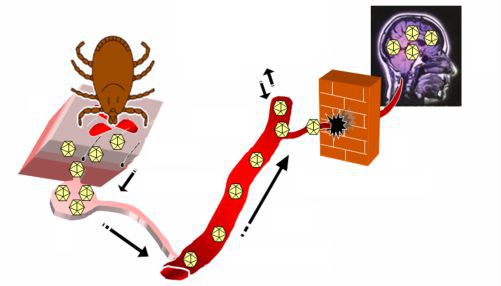
Клещевой энцефалит — это острое и хроническое природно-очаговое инфекционное заболевание, вызываемое вирусом клещевого энцефалита, который приводит к остролихорадочному состоянию, поражению различных отделов нервной системы в виде вялых парезов и параличей. Как правило, является трансмиссивным, т. е. передаётся кровососущими насекомыми.
Основные признаки признаки клещевого энцефалита: слабость, тяжесть в голове, головные боли, повышение температуры тела до 38-39 °C, боли в мышцах и суставах, тошнота, рвота и нарушение координации.
Краткое содержание статьи — в видео:
Этиология
Вирус клещевого энцефалита впервые выделен в 1937 году Л. Зильбером.
Род — Flavivirus (группа В)
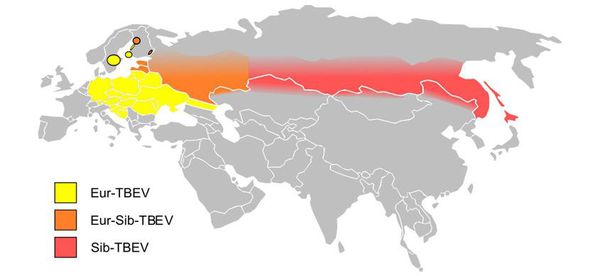
Вид — вирус клещевого энцефалита, который делится на шесть генотипов (наиболее значимы дальневосточный, урало-сибирский и западный).
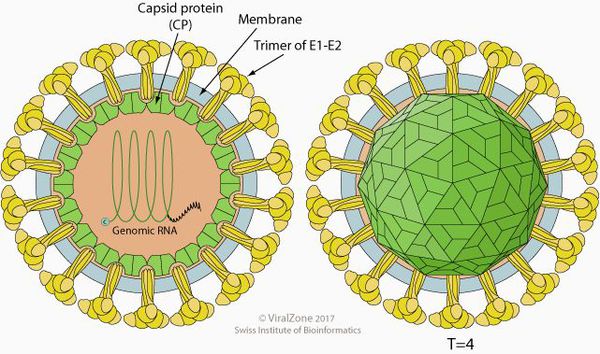
Клещевой энцефалит представляет собой РНК-вирус, который локализуется в нервной ткани. Он имеет сферическую форму 40-50 нм в диаметре. Содержит нуклеокапсид, окружённый наружной липопротеидной оболочкой со встроенными в него шипиками гликопротеида (способны склеивать эритроциты).
Эпидемиология
Природно-очаговое заболевание. Ареал распространения охватывает Сибирь, Дальний Восток, Урал, Европейскую часть России, а также Европу.
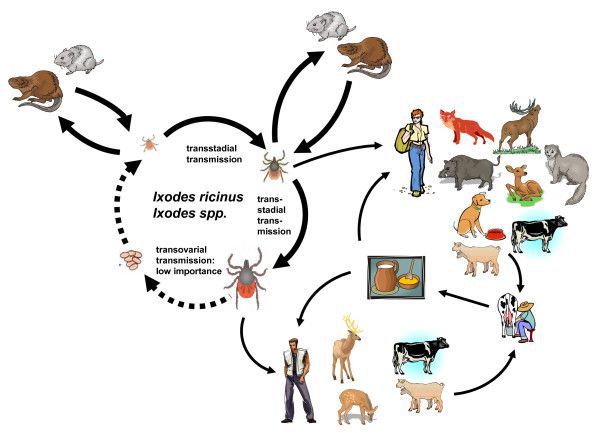
Основные резервуары инфекции — иксодовые клещи Ixodes persulcatus (таёжные клещи) и Ixodes ricinus (собачьи клещи), иногда другие представители иксодовых клещей.
Второстепенный резервуар вируса в природе — теплокровные млекопитающие (зайцы, белки, бурундуки, мыши, лисы, волки, козы и другие) и птицы (дрозд, снегирь, теререв и другие).
Самки клещей способны передавать приобретённые возбудители вируса потомству, что обеспечивает постоянный уровень заразности данных членистоногих и циркуляцию возбудителя.
В одном клеще может содержаться до 10 10 вирусных частиц, а попадание всего 1:1000000 доли в организм человека вполне может привести к развитию заболевания. Чем упитаннее клещ, тем больше в нём концентрация вируса.
Основной круг циркуляции вируса: клещи — прокормители (животные и птицы) — клещи. При заражении человека цикл прерывается, так как после попадания вируса в организм человека он прекращает своё распространение (биологический тупик).
Для заболевания характерна осенне-летне-весенняя сезонность в средней полосе, обусловленная пиками активности клещей в зависимости от природно-климатических условий. Иногда регистрируются случаи активизации клещей и заболеваний в зимнее время при оттепелях.
Места обитания клещей — лиственные и смешанные лиственно-хвойные леса с выраженным кустарниковым и травяным покровом, а также тропинками животных, являющихся прокормителями клещей.
Пути заражения
Заражение происходит при нападении клещей на людей в пригородной зоне, полях, лесах, дачных участках во время отдыха, сбора грибов. Нередко случаи заражения регистрируются и в самих городах: в парковых зонах, области газонов. Возможен механический перенос клещей на одежде, вещах, продуктах и их переползание на людей, не бывающих на природе.
Механизмы передачи:
Действия при укусе клеща
При обнаружении присосавшегося клеща не следует отрывать клеща, уничтожать его или раздавливать. Необходимо незамедлительно обратиться в травматологическое отделение (если это возможно в короткие сроки), где клеща извлекут и отправят на исследование — это поможет оценить риски и принять решение о необходимости профилактического лечения и наблюдения.
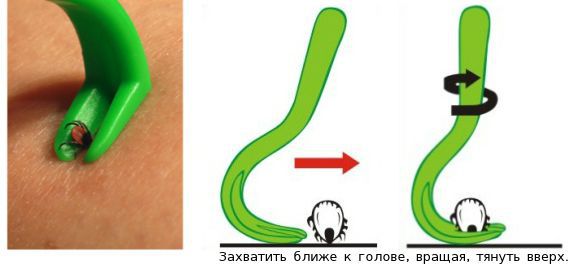
Если нет возможности своевременно посетить травматологическое отделение, то следует самостоятельно удалить клеща при помощи специального устройства или обычным пинцетом с острым концом.
При удалении клеща пинцетом необходимо захватить паразита как можно ближе к голове и медленно равномерно потянуть вверх. Нельзя дёргать или перекручивать клеща, поскольку это может привести к отрыву частей его рта. После извлечения следует проверить целый ли клещ — если части насекомого осталась в коже, то нужно постараться аккуратно извлечь их пинцетом или иглой. Если это не удаётся, то нужно оставить их в покое, обработать место укуса и руки антисептиком (спиртом или водой с мылом) и обратиться в травматологическое отделение, где специалисты извлекут остатки клеща.
Клеща следует оставить живым, поместив в баночку, бутылёк, пакет или другие ёмкости, из которых он не сможет выбраться — это нужно для анализа.
Не следует использовать народные методы извлечения — смазывание клеща маслом, лаком, вазелином, прижигание.
Также параллельно необходимо обратиться к врачу-инфекционисту для наблюдения, обследования и получения рекомендаций по профилактической терапии. Это нужно сделать, не дожидаясь результатов исследования клеща. Врача-инфекциониста следует посетить также и в том случае, если в течение одного месяца появляются характерные для клещевой инфекции симптомы.
Симптомы клещевого энцефалита
Клиническая картина заболевания может различаться в зависимости от серотипа вируса: как правило, более тяжело протекает Дальневосточный и Сибирский варианты; течение болезни в Европейской части РФ и Европе отмечается более мягким и благоприятным течением.
Инкубационный период — от 1 до 35 дней (в среднем 2-3 недели), чёткой зависимости тяжести болезни и срока инкубации нет.
Схематично течение болезни в остром периоде можно разделить на шесть стадий:
Первые признаки клещевого энцефалита
Чаще всего заболевание протекает в скрытой или лёгкой форме, проявляющейся небольшим повышением температуры тела, слабой головной болью без чёткой локализации, общим недомоганием и нарушениями сна (до 90% всех случаев).
Иногда в случаях более выраженного течения болезнь начинается выраженных с продромальных явлений в виде познабливания, слабости, тяжести в голове, диффузных головных болей слабой интенсивности в течение 1-2 дней.
Развитие заболевания
Затем заболевание манифестирует резким повышением температуры тела до 38-39°C, резкого озноба, потливости, выраженных головных болей распирающего характера, нередко сопровождающихся тошнотой, рвотой и нарушением координации. Больной заторможен, апатичен, вяло реагирует на внешние раздражители. Его лицо, шея и грудь гиперемированы. Возможно появление болей в различных участках тела, мышцах и суставах, иногда возникают фасцикулярные подёргивания. В дальнейшем нарастает слабость, повышение потливости, колебания (лабильность) артериального давления, парестезии (онемения) отдельных участков тела без нарушения двигательных функций. Появляются симптомы поражения мозговых оболочек, таких как ригидность затылочных мышц, симптомы Кернига и Брудзинского.
При алиментарном заражении (через пищу) возможны боли в животе, диарея, появление плотного белого налёта на языке, а также двухволновая лихорадочная реакция:
При благоприятном течении указанные признаки постепенно регрессируют, иногда оставляя после себя резидуальные (остаточные) явления различно выраженности и продолжительности.
В отдельных случаях симптоматика нарастает и проявляется в виде выраженного токсикоза, появления очаговой симптоматики, парезов, нарушения сознания, дыхания и деятельности сердечно-сосудистой системы. Прогноз в таких случаях серьёзен.
При хроническом течении болезни возможен широкий полиморфизм клинических проявлений, однако чаще наблюдаются следующие признаки:
Патогенез клещевого энцефалита
Входные ворота — поврежденная клещом кожа, слизистые оболочки кишечника, желудка, редко конъюнктива глаза (при размазывании клеща и не помытых руках).
Вирусемия — попадание вируса в кровь и его распространение в организме — проходит два этапа.
Гематогенным путём вирус попадает в головной мозг, где активно размножается, попутно, более медленно продвигаясь по лимфатическим путям, сенсибилизирует (повышает чувствительность) сегментарные участки тканей — часто в этих местах выявляются более значимые неврологические изменения.
После фазы размножения в нервной ткани вирус снова попадает в кровь и вызывает повторную сенсибилизацию уже предварительно сенсибилизированных тканей. Это ведёт к специфической аллергической реакции, альтерации (функциональному повреждению) нервных клеток и нарушению микроциркуляции. В различных отделах нервной системы образуются очаги микронекроза, поддерживаемые генерализованным воспалительным процессом в нервной ткани (с преимущественным вовлечением центральных отделов), что и определяет выраженность симптомов заболевания.
Благодаря цитопатическому действию вируса клещевого энцефалита (дегенеративному изменению) происходит депрессия выработки и снижение содержания циркулирующих Т-лимфоцитов, а также запоздалая реакция пролиферации В-лимфоцитов (иногда только к трём месяцам), т. е. развивается иммунодефицитное состояние, поддерживающее развитие патологических изменений головного мозга. Развивающийся иммунный ответ дезактивирует вирусные частицы вначале в межклеточном пространстве, затем при присоединении системы комплемента разрушает инфицированные клетки.
В некоторых случаях вирус запускает механизмы уклонения от иммунного ответа (особенности отдельных штаммов вируса, антигенный дрейф, индивидуальные особенности иммунологической реактивности человека и другое), что обуславливает возможность его длительного нахождения в организме и формирования хронических форм.
Классификация и стадии развития клещевого энцефалита
Заболевание классифицируют по клиническим формам, длительности, степени тяжести.
Формы клещевого энцефалита
Выделяют острый и хронический клещевой энцефалит. Острый энцефалит подразделяется на инапарантную, лихорадочную, менингеальную, менингоэнцефалитическую, полиоэнцефалитическую, полиоэнцефаломиелическую, полиомиелитическую и двухволновую формы.
Инапарантная (скрытая) форма — выявление специфических маркеров инфекции в крови при отсутствии или минимальной выраженности клинических проявлений.
Лихорадочная форма — внезапное повышение температуры тела до 38-39 °C, тошнота, иногда рвота, повышенный тонус затылочных мышц без изменений состава ликвора (менингизм), общая слабость, потливость продолжительностью около недели. Как правило, заканчивается благоприятно, после возможен средней продолжительности астеновегетативный синдром.
Менингеальная форма (наиболее частая манифестная форма) — возникновение всех проявлений лихорадочной формы с добавлением патологических симптомов раздражения мозговых оболочек, выраженного токсикоза. Иногда при присоединении преходящей рассеянной неврологической симптоматики происходит изменение сухожильных рефлексов, анизорефлексия (неодинаковость рефлексов), асимметрия лица и другое. Изменения ликвора характеризуются повышением внутричерепного давления до 300 мм вод. ст., выявляется лимфоцитарный плеоцитоз до 300-900 клеток в 1 мкл, повышается уровень белка до 0,6 г/л, содержание сахара не изменяется. В целом продолжительность болезни — около 20 дней, чаще протекает благоприятно, возможны остаточные явления в виде внутричерепной гипертензии, головных болей, субфебрилитета до 2-3 месяцев.
Менингоэнцефалитическая (очаговая и диффузная) форма — тяжёлая, жизнеугрожающая форма заболевания. При диффузном поражении на первый план выходят токсические и общемозговые симптомы, развитие судорог, нарушения сознания различной выраженности, иногда до комы. При очаговом поражении на фоне общемозговой и токсической симптоматики развиваются двигательные нарушения — центральные парезы (как правило, полностью обратимые).
Полиоэнцефалитическая форма — нарушения глотания, питья, речи, различные нарушения зрения, иногда подёргивания языка, при попытке пить вода выливается через нос, возможен парез мягкого нёба. Характерными проявлениями являются нарушения дыхания центрального типа, сосудистый коллапс и паралич сердца, что ведёт к летальному исходу. При благоприятном течении характерен длительный (иногда более года) астенический синдром.
Полиоэнцефаломиелическая форма — крайне тяжёлое течение, характеризуется поражением черепных нервов, параличом сердца и дыхания с летальностью до 30%. В остальных случаях — высокая вероятность параличей и перехода заболевания в хроническую форму
Полиомиелитическая форма — вялые параличами мышц шеи, плечевого пояса и верхних конечностей, периодические нарушения чувствительности этих областей, атония. Очень показателен т. н. синдром «свислой головы», когда больной не может удержать голову в вертикальном положении. Иногда вследствие поражения диафрагмы страдает дыхание, что достаточно опасно. Течение данной формы длительное, восстановление функции поражённых отделов не всегда проиходит в полном объёме.
Двухволновое течение с указанием формы второй волны — первая волна лихорадки в течение недели с комплексом общемозговых и интоксикационных нарушений, затем период мнимого благополучия продолжительностью 1-2 недели, и наступление второй волны повышения температуры тела, сопровождающейся развитием менингеальной и очаговой симптоматики, как правило, без тяжёлых последствий.
Хронический клещевой энцефалит
По течению
Степени тяжести клещевого энцефалита
Хронический клещевой энцефалит обусловлен длительным нахождением в организме вируса клещевого энцефалита. Чаще он развивается в детском и молодом возрасте. Выделяют четыре формы:
Осложнения клещевого энцефалита
Клещевой энцефалит сам по себе является серьёзным заболеванием, которое иногда приводит к смерти человека. Однако на фоне его протекания возможны дополнительные осложнения, значительно усугубляющие прогноз:
Диагностика клещевого энцефалита
Лабораторная диагностика
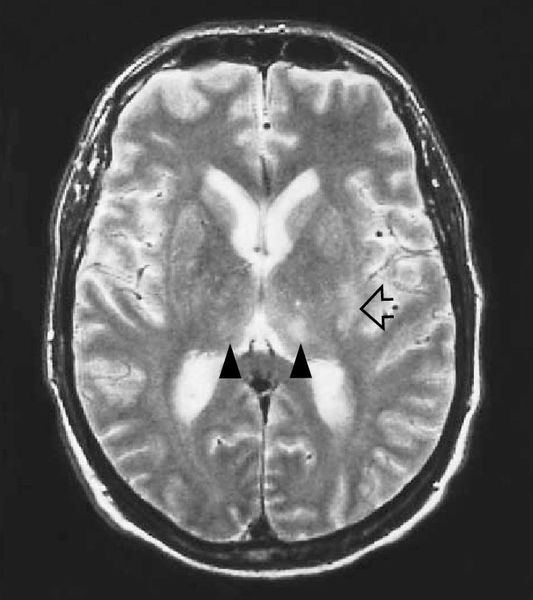
МРТ головного мозга — очаги глиоза и нейродегенерации.
Дифференциальная диагностика
Лечение клещевого энцефалита
При развитии заболевания специфического высокоэффективного этиотропного лечения не существует.
В остром периоде показан покой со строгим постельным режимом, дезинтоксикационная терапия, рациональное питание, применение витаминов, средств улучшения мозгового кровообращения, гормонотерапия. При необходимости пациента могут перевести в палату интенсивной терапии, назначить применение спазмолитических и расслабляющих препаратов.
Симптоматическая и патогенетическая терапия
В качестве мер симптоматической и патогенетической терапии в остром периоде применяют:
Иногда на практике используются средства иммунотерапии, специфические иммуноглобулины, гамма-глобулины — их применение в какой-то мере может снизить выраженность проявлений клещевого энцефалита и тяжесть отдалённых последствий, однако кардинально на исход заболевания эти препараты повлиять не могут.
Восстановительное лечение
В подострый и отдалённый период для ускорения выздоровления и восстановления нарушенных функций применяются (преимущественно в странах СНГ и РФ):
В хроническую фазу болезни возможно применение иммуностимулирующей и витаминной терапии, антигипоксантов и адаптагенов.
Прогноз. Профилактика
При инапарантных, лёгких формах заболевания прогноз, как правило, благоприятный. При развитии более серьёзных форм болезни не исключено формирование достаточно длительных, иногда пожизненных остаточных явлений, сопровождающихся астено-невротическими проявлениями, головными болями различной интенсивности, снижением умственной и физической работоспособности. При тяжёлых формах прогноз неблагоприятен.
Вакцинация против клещевого энцефалита является наиболее эффективной профилактической мерой, позволяющей предупредить развитие заболевания. Проводится с применением любой зарегистрированной вакцины от клещевого энцефалита. Как правило, выполняется сначала осенью, потом весной, затем следующей весной через год, после чего показана последующая ревакцинация раз в три года (возможно определение уровня защитных антител и коррекция графика). Такая схема даёт практически гарантированную защиту от развития болезни при заражении. Имеются экстренные схемы вакцинации, однако их эффективность ниже основных.
При укусе инфицированным клещом невакцинированного человека в России прибегают к введению иммуноглобулина, однако его эффективность и безопасность стоят под сомнением.
Экстренная вакцинация
Экстренная вакцинация проводится, если человек в прошлом не болел клещевым энцефалитом и не был вакцинирован. Назначается лицам, планирующим выезд в местность, эндемичную по клещевому энцефалиту (туристам, геологам, студентам и др.) за 1-2 месяца до выезда. Вакцину, как правило, делают дважды с интервалом в 1-2 месяца. После укуса клеща введение вакцины не рекомендуется.
Экстренная профилактика специфическим иммуноглобулином против клещевого энцефалита проводиться только в СНГ и РФ до укуса клеща (предэкспозиционная профилактика) и в течение 96 часов после укуса. Защитное действие развивается в течение суток и продолжается до одного месяца, после чего необходимо повторное вакцинирование.
Подобная профилактика имеет множество противопоказаний, например возможно развитие шокового состояния. Кроме того, она не гарантирует 100 % защиты. Во время первого триместра беременности введение иммуноглобулина противопоказано, во 2-3 триместре беременности его применение возможно по жизненным показаниям после консилиума и информированного согласия беременной о возможных рисках.
Меры неспецифической профилактики аналогичны профилактике клещевого боррелиоза: