опухоль головного мозга у новорожденных причины
Опухоль головного мозга у новорожденных причины
Опухоли мозга у детей до двух лет отличаются по локализации, патологии, клинической картине и лечению от опухолей у детей старшего возраста. По меньшей мере 10% всех опухолей мозга у детей могут возникать в этой возрастной группе (Cohen и Duffner, 1994).
Значительная часть этих опухолей является «определенно врожденными» опухолями, т.е. вызывающими симптомы в течение первых двух недель жизни, или «вероятно врожденными» опухолями (т.е. они возникают или распознаются в течение первого года жизни) (Fort и Rushing 1997; Sarkar et al., 2005).
У детей до 6 месяцев супратенториальные опухоли составляют 70-75% всех внутричерепных новообразований. Cohen и Duffner (1994) обнаружили, что при развитии опухолей мозга до двух лет 30% составляли эпендимомы, 20% — медуллобластомы, 15% — астроцитомы, 8% — глиобластомы и 22% — саркомы, папилломы сосудистого сплетения, пинеаломы, ПНЭО, ганглиоглиомы или тератомы. Wakai et al. (1984) при обзоре врожденных опухолей мозга обнаружили, что 46,1% опухолей были тератомами и 36,5% имели нейроэпителиальное происхождение, причем астроцитомы составили менее 10%.
Небольшая доля дизонтогенетических опухолей в крупной серии Balestrini et al. (1994), в которой 41% опухолей были астроцитомами и 20% медуллобластомами, вероятно, связана с тем, что в исследование были включены в основном дети на втором году жизни.

Диагноз может быть поздним, если на него не указывают относительное тривиальные симптомы, такие как задержка развития или рвота. Опухоли, проявляющиеся гемиплегией, бывает трудно отличить от врожденной спастической гемиплегии, однако нейровизуализация позволяет разрешить сомнения. Исследование СМЖ может вводить в заблуждение, так как часто обнаруживается плеоцитоз и повышение белка. КТ и МРТ в большинстве случаев быстро позволяют установить диагноз.
Как показывает время, прогноз при врожденных опухолях неблагоприятный (Sarkar et al., 2005). Лучевая терапия очень опасна для детского развивающегося мозга, поэтому от нее практически полностью отказались. Хирургическое лечение затруднено из-за крупного размера многих опухолей. Операционная летальность составила 17,4% у 63 оперированных пациентов в исследовании Balestrini et al. (1994). Многие опухоли злокачественны.
В опубликованных исследованиях выживаемость через пять лет после установления диагноза варьировала между 23% и 54%. В недавней статье о 16 случаях (Young и Johnston, 2004), 13 пациентов были живы через 5 лет после операции, включая всех пациентов с доброкачественными опухолями, но ни одного пациента со злокачественной опухолью. Качество жизни выживших пациентов часто является плохим: 7 из 13 пациентов страдали эпилепсией, 12 имели серьезные когнитивные нарушения и 8 имели неврологический дефицит. Судя по результатам, химиотерапия не менее (если не более) эффективна, чем стандартная лучевая терапия. Тем не менее, возможные поздние эффекты химиотерапии до сих пор плохо известны.

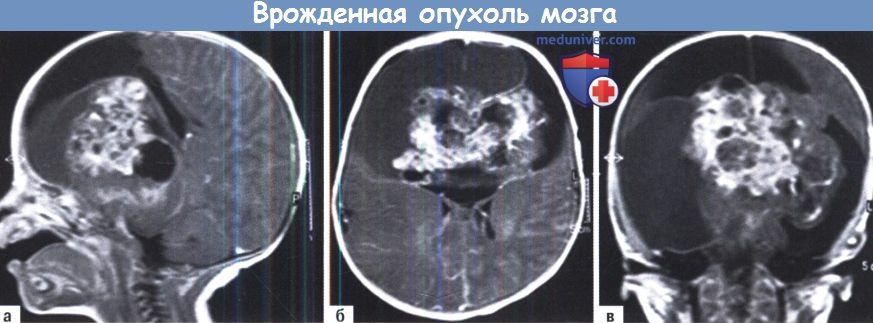
Анатомические структуры передней черепной ямки почти полностью заменены опухолью, таким образом, точное местонахождение начального роста опухоли не может быть определено.
Редактор: Искандер Милевски. Дата публикации: 29.12.2018
Отек головного мозга у новорожденного
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Отек мозга у новорожденного – это процесс, вызван чрезмерным скоплением жидкости в клетках и интерстициальном пространстве мозга у ребенка. Это является своеобразной защитной реакцией в ответ на повреждение мозговой ткани любой этиологии. У маленьких деток заболевание имеет очень серьезные последствия, поэтому необходимо обязательно диагностировать процесс на начальных этапах.

Код по МКБ-10
Причины отека мозга у новорожденного
Причины отека мозга у новорожденных вытекают из патогенеза и могут быть абсолютно разными. Иногда процесс развивается настолько быстро, что нет возможности установить истинную причину.
Локализованный отек протекает на небольшом участке мозга и его причиной может быть опухоль полушарий мозга или мозговых оболочек. Такая опухоль может давить на соседние структуры мозга и нарушать кровообращение в сосудах, а далее процесс развивается по механизму увеличения давления и проникновению жидкости в клетки. У новорожденных деток опухоли могут быть следствием внутриутробного действия факторов внешней среды или могут развиваться и расти после рождения.
Травма головного мозга – это одна из наиболее распространенных причин развития отека мозга у новорожденных. Череп ребенка при рождении очень податлив из-за того, что швы между костями плотно не сращены и есть роднички. С одной стороны, это помогает ребенку при рождении лучше проходить через родовые пути, но с другой стороны, это очень серьезный фактор риска развития повреждений мозговой ткани. При рождении очень часто бывают родовые травмы. Они могут быть обусловлены патологией со стороны мамы, когда процесс родов нефизиологичный со стремительной родовой деятельностью. Также могут быть вмешательства со стороны докторов, при которых родовые травмы случаются часто. В любом случае, родовая травма может стать причиной кровоизлияния или гематомы, а это компрессия мозговой ткани с риском развития именно локального отека.
Причиной развития генерализированного отека чаще бывает ишемическое поражение тканей мозга. Если есть патология беременности, которая нарушает кровообращение в пупочных венах, то это приводит к длительной ишемии всех тканей плода, в том числе и головного мозга. Преждевременное старение плаценты может приводить к недостаточности обеспечения кислородом клеток головного мозга, что в свою очередь влияет на давление крови. Все это – дополнительные факторы риска развития отека.
Еще одной причиной развития генерализированного отека мозга является токсическое влияние на клетки медикаментозных и токсических веществ. Внутриутробно на ребенка может влиять излишек алкоголя, который тормозит развитие головного мозга. Если перед самыми родами мама находится в состоянии алкогольного опьянения, то ребенок рождается с алкогольным синдромом. Это понятие заключается в том, что мозг ребенка очень чувствительный к токсическому действию алкоголя. Поэтому систематическое влияние большого количества алкоголя нарушает соотношению глюкозы в клетках мозга и может вызывать отек. После рождения ребенка токсическое влияние на мозговую ткань может быть при передозировке лекарств, чаще вследствие чрезмерной инфузионной терапии. Перегрузка жидкостью у новорожденных развивается очень быстро, учитывая их массу тела. Поэтому нужно очень внимательно относится к инфузионной терапии у этих деток. Передозировка некоторыми лекарствами: седативными, противоэпилептическими также может вызвать отек.
Воспалительные процессы головного мозга, такие как энцефалит или менингит, имеют прямое значение в развитии отека. Это объясняется тем, что любое воспаление сопровождается отеком ткани, так и воспаление ткани мозга сопровождается увеличением в объеме, то есть отеком.
Артерио-венозные мальформации – это одна из форм врожденной патологии строения сосудов, при которых сосуды нарушают свой нормальный ток крови. Это приводит к образованию аневризм и скоплению в них крови. Если такая мальформация располагается у ствола мозга, то при значительных размерах она может стать причиной отека.

Факторы риска
Учитывая множество причин развития отека мозга у новорожденных целесообразно выделить факторы риска:
Множество причин развития отека мозга у новорожденных говорит о том, что важно вовремя диагностировать сам отек, чтобы начать лечение, а причину можно обнаружить уже параллельно лечебным мероприятиям.

Патогенез
Прежде чем говорить о причинах развития отека, нужно разобраться в патогенезе этого процесса. Если жидкость скапливается внутри клетки, то речь идет именно об отеке, а вот если жидкость скапливается в интерстициальной жидкости, то правильнее сказать о набухании головного мозга. В патогенезе нет особых отличий между этими двумя состояниями, но для лечебной тактики это очень важно.
В нормальных условиях сосуды головного мозга проходят между клетками и снабжают их кислородом. Это происходит на фоне стабильного давления в артериях, благодаря чему кислород проникает в интерстициальное пространство и клетки. Но в определенных случаях давление в артериях мозга может повышаться, что приводит к повышению давления в интерстиции. По законам физики все элементы двигаются в сторону большего давления, поэтому белки из плазмы крови и жидкость из сосудов проникает через его стенку в интерстиций. Таким образом, в пространстве между клетками оказывается большее количество белков, что повышает онкотическое давление. Это приводит к движению жидкости в сторону повышенного онкотического давления и происходит гипергидратация клеток мозга. В стенке клетки нарушается соотношение ионов натрия и калия таким образом, что натрия в клетке становится больше. Это приводит к еще большим изменениям и к накоплению воды в клетках. Процесс такой происходит очень быстро и новые клетки вовлекаются в патологические изменения очень быстро. Это замыкает круг и еще больше увеличивает давление и, соответственно, увеличивает отек.
Есть разные виды отека по клинике и течению. Если процесс ограничен на небольшом участке головного мозга, то речь идет о локализованном отеке. Генерализированный отек более опасен и характеризуется диффузным скоплением жидкости с вовлечением обеих полушарий. Главным принципом для разграничения этих двух понятий является время, ведь очень быстро локализованный процесс может переходить в генерализированный.

Симптомы отека мозга у новорожденного
Учитывая, что у новорожденного ребенка все симптомы имеют свои особенности течения, то сразу заподозрить наличие отека мозга немного сложно. Но если были осложненные роды или беременность, либо же есть другие факторы риска в виде родовой травмы у ребенка, то он находится под тщательным наблюдением докторов. Ведь первые признаки отека мозга могут начинаться спустя трое суток от травмы, тогда как здоровые дети уже выписываются домой. Поэтому не только доктор должен наблюдать за ребенком, но и мама должна обращать внимание на все симптомы.
При отеке каждая клетка увеличивается в объеме очень быстро, поэтому возникает повышение внутричерепного давления, даже не смотря на то, что черепная коробка новорожденного имеет роднички. Все симптомы отека связаны именно с повышением давления. Могут быть системные проявления и локальные признаки. К системным симптомам относится тошнота, рвота, головная боль. Но эти симптомы у новорожденного имеют свои особенности. Так тошнота у маленького ребенка сразу вызывает рвоту, причем эта рвота пищей, которая была съедена несколько часов назад. Укратить такую рвоту очень сложно и она сложно поддается коррекции, так как возникает она из-за того, что раздражаются оболочки мозга при повышенном давлении. Головная боль у новорожденного может проявляться так называемым «мозговым криком», при котором малыш очень сильно плачет и имеет характерную позу из закидыванием головы назад. Если отек мозга развивается на фоне инфекционного процесса в виде энцефалита или менингита, то к системным проявлениям также относится повышение температуры тела, как реакция на инфекционный процесс. Но особенностью новорожденных деток также является то, что температура может и не повышаться, но это не исключает инфекционный процесс.
Отек паренхимы головного мозга у новорожденных также сопровождается и локальными симптомами. Эти симптомы появляются, когда происходит компрессия определенных участков коры мозга. Чаще это проявляется парезом или параличем определенного участка тела или у новорожденных чаще появляются судороги. Судороги могут начинаться с простого дрожания подбородка и за несколько секунд могут распространяться на все тело. Нередко выявляется мелко-амплитудный тремор, кратковременные задержки дыхания, нарушения зрения с горизонтальным нистагмом. Имеют место также фокальные и генерализованные судороги. Одним из специфических симптомов у новорожденных, которые свидетельствуют о начале процесса повреждения коры – это закатывание глаз.
Также характерны при отеке, который нарастает постепенно, появление группы симптомов, таких как повышение возбудимости. Синдром повышенной нервно-рефлекторной возбудимости проявляется усилением спонтанной двигательной активности, беспокойным поверхностным сном, частым немотивированным плачем, оживлением безусловных и сухожильных рефлексов, мышечной дистонией, тремором конечностей и подбородка, эмоциональной лабильностью.
Синдром вегетативных дисфункций также бывает при отеке. Манифестирует мраморностью кожных покровов, переходящим цианозом, нарушением ритма дыхания и сердечной деятельности, расстройствами терморегуляции и дисфункцией желудочно-кишечного тракта с явлениями пилороспазма, постоянными срыгиваниями, усилением перистальтики, запорами, рвотой, стойкой гипотрофией. Эти симптомы могут быть изолированны и могут первыми проявляться, тогда уж сложно подумать об отеке.
Отек головного мозга у новорожденного при родах чаще бывает при сопутствующих родовых травмах. Тогда первые признаки могут начаться уже после рождения, когда ребенок не может вдохнуть или у него начинаются судороги. Это является прямым показанием к проведению реанимационных мероприятий.
Говоря о распространении отека, нужно отметить несколько видов этой патологии, которые отличаются клинически.
Умеренный отек головного мозга у новорожденных – это когда процесс распространяется не настолько быстро и хорошо поддается коррекции. Морфологические изменения в головном мозге при данном степени в дальнейшем не приводят к выраженному органическому неврологическому дефициту.
При этом отмечаются приходящие нарушения гемоликвородинамики с легким гипертензионным синдромом, диапедезные субарахноидальные кровоизлияния, локальные зоны отека головного мозга. Клинические проявления также могут быть минимальны.
Перивентрикулярный отек головного мозга у новорожденных – это отек в области вокруг желудочков. Чаще такой отек наблюдается при ишемических повреждениях мозга вследствие острой или хронической гипоксии ребенка внутриутробно или уже в родах. Такой вид отека при своевременной диагностике не имеет быстрого распространения с риском вклинения мозга. Но могут быть другие осложнения.
Отек желудочков головного мозга у новорожденных часто бывает, как следствие внутрижелудочного кровоизлияния. Это приводит к увеличению их в объеме, что давит на паренхиму вокруг желудочков и вызывает отек. Тогда клиника такого отека развивается на фоне симптомов нарушения сознания ребенка.

Осложнения и последствия
Осложнения отека могут быть отдаленные и они могут проявляться пожизненными нарушениями двигательной активности, явлениями детского церебрального паралича, судорогами. При наличии перивентрикулярного отека, в этих местах могут образовываться кисты, которые в дальнейшем могут привести к стойким нарушениям двигательной активности у ребенка. Если был отек с вовлечением желудочковой системы головного мозга, то может быть гидроцефалия. Это нарушение оттока церебральной жидкости, которое приводит к увеличению головы в размерах.
Таким образом, последствия патологии очень серьезные и они доказывают необходимость тщательной диагностики и своевременного лечения.

Диагностика отека мозга у новорожденного
В диагностике такой патологии в первую очередь большую роль играет анамнез. Ведь если у ребенка есть родовая травма или симптомы менингита, то появление любых симптомов со стороны центральной нервной системы нужно расценивать, как явления отека и немедленно начать действовать. Подтверждение диагноза может проводиться уже параллельно с лечебными мероприятиями.
Симптомы, которые должны натолкнуть на мысль о поражении ЦНС – это сильный крик ребенка, неукротимая рвота, судороги, возбуждение или угнетение ребенка, патологические рефлексы. При осмотре нужно обратить внимание на положение ребенка, тонус мышц, нистагм, патологические рефлексы. Положение ребенка с закинутой назад головкой является симптомом возможного менингита, в том числе и отека. У новорожденных одним из обязательных симптомов поражения мозга является положительный симптом Лессажа. Для этого ребенка нужно поднять за подмышки и он будет подтягивать ножки к туловищу, тогда симптом положительный. При появлении любого из этих симптомов, необходимо сразу начать дополнительную диагностику.
Анализы, которые необходимо провести ребенку с отеком мозга должны быть с минимальным вмешательством, но при этом информативны. Поэтому считается обязательным общий анализ крови, который позволит определить инфекционные изменения или геморрагические процессы.
При появлении мозговых симптомов обязательным считается проведение люмбальной пункции. Это позволяет дифференцировать менингит, кровоизлияние и уменьшит гидроцефальный синдром. При наличии крови в спинномозговой жидкости можно говорить о внутрижелудочном кровоизлиянии, а также дальнейшее исследование может установить наличие воспалительного процесса и подтвердить или исключить менингит. Но нужно отметить, что при малейшем подозрении отека пункция противопоказана. Поэтому приоритет отдается неинвазивным методам диагностики.
Инструментальная диагностика отека предусматривает использование ультразвуковой диагностики. Используют ультрасонографию головного мозга через родничок, которая позволяет установить изменения паренхимы и желудочковой системы.
Еще один метод инструментальной диагностики используется – это допплерэнцефалография. Это один из наиболее современных методов, который позволяет изучить кровоток в артериях головного мозга. При наличии локального отека могут быть изменения в виде уменьшения перфузии крови определенной артерии.

Дифференциальная диагностика
Дифференциальная диагностика должна проводиться с гипоксическо-ишемическим повреждением ЦНС, врожденными пороками развития мозга, первичной гидроцефалией, внутриутробными инфекциями с поражением нервной системы. Сложность дифференцирования заключается в том, что эти патологии могут сопровождаться симптомами локального отека или отека паренхимы мозга уже при декомпенсации. Поэтому тщательную дифференциальную диагностику проводят уже после купирования острого состояния.
Лечение отека мозга у новорожденного
Отек мозга в периоде новорожденности – это очень серьезный диагноз, который может иметь осложнения в дальнейшем. Поэтому лечение можно разделить на два условных этапа – это неотложная помощь и восстановительное лечение.
Главным элементом в лечении отека является активная дегидратационная терапия. Это позволяет снизить концентрацию жидкости в клетках мозга и уменьшить отек. Препараты, которые используют для регидратации при отеке – это осмотические диуретики. К ним относится маннитол, а также салуретик лазикс.
Лечение отека мозга – это очень сложное задание, которое требует много знаний и практических навыков. Положительная динамика наблюдается уже спустя первые сутки и через две-три недели ребенок может быть уже выписан. Но последствия могут быть серьезными и уже дома на этапах восстановления используются физиотерапевтические и народные средства.
Актовегин – это витаминный препарат, содержащий аминокислоты, олигопептиды, нуклеозиды, микроэлементы, электролиты, промежуточные продукты метаболизма липидов. В лекарстве полностью отсутствуют протеины, антитела и пирогены. Благодаря низкой молекулярной массе он хорошо проходит через гематоэнцефалический барьер. Актовегин повышает эффективность энергетических процессов на уровне клетки за счет увеличения накопления глюкозы и кислорода. Повышение транспорта глюкозы и кислорода и усиление внутриклеточной утилизации ускоряет метаболизм АТФ, который в свою очередь повышает энергетические ресурсы клетки. Использование жирных кислот и аминокислот стимулирует внутриклеточный синтез белка и обмен нуклеиновых кислот. Наряду с этим происходит активация холинергических процессов и ускоренное выведение токсических продуктов обмена веществ. Поэтому использование данного лекарства в восстановительном периоде ускоряет выздоровление и восстановление после перенесенного отека мозга. Препарат применяется в раннем восстановительном периоде парентерально (внутривенно и внутримышечно), не более 20 мг / сут. в течение 15-20 дней, в дальнейшем перорально в дозе 50 мг 2-3 раза в сутки 1,5-2 месяца.
Народное лечение отека мозга
Народные методы лечения отека мозга у новорожденных используют ближе к первому году жизни, когда можно увидеть те или иные изменения, подлежащие коррекции.
Лечение травами имеет много положительных результатов, поскольку травы могут влиять на мышцы, нервные окончания и благодаря этому стимулировать работу вегетативной нервной системы. Если после отека мозга у ребенка есть судорожный синдром, то кроме медикаментозных средств очень важно корректировать работу нервной системы именно с помощью трав.
Гомеопатия в лечении отека мозга также может использоваться длительное время в восстановительном периоде.
Народные методы лечения могут использоваться только по рекомендации врача и не должны исключать основной медикаментозной терапии.
Хирургическое лечение отека можно проводить при неэффективности медикаментозных средств и в определенных условиях. Если отек вызван опухолью, то при нейрохирургическом лечении данной опухоли проводится коррекция местного отека. Иногда есть необходимость в снижении внутричерепного давления, тогда могут проводить рассечение мозговых оболочек через роднички и проводить декомпрессию.

Опухоль головного мозга у новорожденных причины
Несмотря на то, что в настоящий момент не достигнуто однозначного соглашения в отношении определения врожденных опухолей головного мозга, Solitare и Krigman рассматривают три категории:
• «Определенно врожденные опухоли» проявляются или вызывают симптомы при рождении.
• «Вероятно врожденные опухоли» проявляются или вызывают симптомы в течение первой недели жизни.
• «Возможно врожденные опухоли» проявляются или вызывают симптомы в первые месяцы жизни.
Достижения в области пренатальной и неонатальной диагностики привели к расширению этой оригинальной классификации. Jellinger и Sunder Plassman рассматривают «определенно врожденные опухоли» как вызывающие симптомы в течение первых двух недель жизни; опухоли, проявляющиеся в течение первого года жизни, как «вероятно врожденные» и опухоли, выявленные после одного года, как «возможно врожденные». Некоторые авторы, однако, до сих пор ссылаются на закон Коллинса, суть которого заключается в том, что все внутричерепные опухоли, диагностированные до 9-го месяца жизни, должны быть включены в категорию врожденных опухолей головного мозга, в то время как другие авторы указывают возраст 18 месяцев.
Еще одна проблема заключается в различном биологическом поведении некоторых опухолей. Например, медуллобластомы, тератомы, гамартомы и краниофарингиомы, как известно, по своему происхождению врожденные, но редко проявляются в раннем возрасте. Таким образом, некоторые новообразования у детей могут быть врожденными, несмотря на поздние клинические проявления.
а) Эпидемиология врожденной опухоли мозга. Заболеваемость опухолями детского мозга существенно изменилась за последние 15 лет благодаря достижениям в области нейровизуализации. Их общая частота доходит до 3,6 на 100000 новорожденных, составляя от 0,04 до 0,18% случаев смертей у детей в возрасте до одного года. По данным совместного исследования Международного общества детских нейрохирургов (МОДН) 1991 г. было выявлено, что 15% всех опухолей головного мозга у детей диагностируется у новорожденных. Статистически значимых различий среди разных географических регионов нет. Распределение по полу было почти равным, с небольшим преобладанием пациентов мужского пола (54,2%). Определено два возрастных пика, один — до одного месяца жизни (13,9%), второй к концу первого года.
б) Этиология и молекулярная биология врожденной опухоли мозга. Региональная частота определенных гистологических типов в различных ретроспективных исследованиях показала, что в патогенезе интракраниальных опухолей у детей возможно влияние расовых и экологических факторов. Более высокая частота опухолей головного мозга в раннем детском возрасте была описана у детей членов семьи, братьев и сестер с церебральными новообразованиями и другими заболеваниями нервной системы, связанными с врожденными аномалиями, врожденными дефектами, генетическими факторами и мальформациями (в 15% случаев).
Влияние генетических факторов, ионизирующего излучения, токсических веществ, других видов рака было зарегистрировано во многих наблюдениях. Однако эпидемиологические исследования с большим количеством пациентов не всегда приводят к убедительным выводам. С начала 1990-х был идентифицирован ряд генных изменений, в большинстве своем в естественных опухолях. Наиболее стабильные генетические изменения, приводящие к формированию опухолей, представлены в таблице ниже.
Данные, касающиеся доброкачественных опухолей, являются более неопределенными; наиболее важные их них приведены в таблице ниже.
По аналогии с опухолями мозга у более старших детей и взрослых основные базовые исследования интракраниальных опухолей в младенческом возрасте были нацелены на дифференцирование стволовых клеток опухоли. Способность опухолевых клеток к самообновлению в крайние недифференцированные формы считается одним из основных факторов, которые могут объяснить резистентность злокачественных опухолей мозга к химиотерапевтическим препаратам и их склонность к рецидивированию, несмотря на комбинированное многоэтапное лечение.
в) Анатомическое распределение. В отличие от старших групп детского возраста, врожденные опухоли головного мозга имеют значительную склонность к супратенториальной локализации. В совместном обзоре МОДН, опубликованном в 1991 г., супратенториальные опухоли составили 65,4% из 840 собранных случаев, а инфратенториальные 29,6%. Такое анатомическое распределение было подтверждено последующими наблюдениями. По данным 20-летнего наблюдения Rickert et al. супратенториальное/инфратенториальное соотношение составило от 1,5 до 9,0, за исключением двух серий, в которых было выявлено практически равное распределение супратенториальной и инфратенториальной локализации. В большинстве наблюдений было зарегистрировано преобладание опухолей средней линии и желудочков/перивентрикулярной зоны; среди полушарий наиболее часто поражаются лобные доли.
Не существует определенного объяснения причины распространения врожденных опухолей головного мозга вдоль средней линии и в желудочках. Одной из возможных причин может быть близость к срединной зародышевой области, где существенная пролиферация клеток происходит в первые шесть месяцев внеутробной жизни. Неопластическая трансформация связанных с пролиферацией популяций примитивных клеток также может объяснить с физиологической точки зрения частое выявление смешанных популяций и незрелых/агрессивных опухолей в данной подгруппе детей. Еще одной особенностью опухолей головного мозга у новорожденных, по сравнению с детьми старшего возраста, является их явно выраженная тенденция к поражению нескольких интракраниальных участков.
Их частое происхождение из нескольких клеточных линий и большой размер при постановке диагноза может помочь объяснить эту особенность.


г) Симптомы и клиника врожденной опухоли мозга. Достижения в области пренатальных методов нейровизуализации (УЗИ, МРТ) привели к значительному улучшению пренатальной диагностики врожденных внутричерепных опухолей. Признаки, считающиеся в данном контексте важными для матери и плода, — слишком большая для гестационного возраста матка, многоводие, быстро развивающаяся гидроцефалия и водянка мозга. Своеобразной клинической картиной у новорожденных является мертворождение. В своем обзоре перинатальных опухолей головного мозга Isaacs сообщает о 21 из 250 случаев (21%) мертворождения. У детей клинические проявления могут быть отсрочены.
Расширение головы и пластичность развивающегося мозга часто позволяют расти опухоли, не вызывая значительных неврологических изменений. В совместном обзоре МОДН наиболее распространенными клиническими данными, приводящими к диагностике внутричерепных опухолей на первом году жизни, были признаки внутричерепной гипертензии (41%) и судороги (12%). По данным Rickert et al. в обзоре литературы до 1997 г. наиболее частыми симптомами были макрокрания (64-82%) и рвота (39,2-56%). Сопутствующие врожденные аномалии чаще всего выявляются на голове, наиболее частые из них—расщелина губы или неба. Анализ опухолей мозга у новорожденных, проведенный Wakai et al., показал, что из 230 случаев 23 (11,5%) были связаны с врожденными пороками развития.
Как и у более старших пациентов, злокачественные опухоли обычно имеют более короткий бессимптомный период и возможна более частая связь с острым клиническим началом. В таком контексте частота кровоизлияний из злокачественных опухолей на момент постановки диагноза, как сообщается, может достигать 14-18%, что намного выше, чем обычно наблюдается у детей и пациентов среднего возраста. Быстрый рост опухоли, несомненно, вносит свой вклад в этот показатель, равно как и наличие факторов роста эндотелия в конкретных гистологических типах (например, глиобластомы, медуллобластомы). В этих случаях доминирующим клиническим проявлением может быть тяжелая анемия.
д) Гистологические типы. Гистологические типы врожденных опухолей головного мозга, значительно отличаются от развивающихся у старших детей и подростков. Далее нужно провести различие между опухолями, диагностированными при рождении или в первые недели жизни и между первым месяцем и первым годом жизни. Тератомы составляют от одной трети до половины опухолей, диагностированных пренатально или в первый месяц жизни. Заболеваемость с возрастом постепенно уменьшается. В наблюдениях Wakai et al. тератомы составляют 54,4% опухолей, диагностированных при рождении или в первые недели жизни, но только 28,8% всех опухолей от одного месяца до одного года. Второй, наиболее распространенной перинатальной группой опухолей мозга, являются нейроэпителиальные опухоли, которые, как сообщается, имеют частоту между 37,4% и 42,5%.
Большая часть этой группы приходится на астроцитому (13-16%) и медуллобластому (7-8%). Папилломы сосудистого сплетения (6-7%) и краниофарингиомы (5-6%), относительно часты; мезенхимальные опухоли встречаются редко, вся группа составляет около 5% всех внутричерепных опухолей в этой возрастной группе. С другой стороны, среди опухолей головного мозга, выявляемых от одного месяца до одного года, наиболее распространены нейроэпителиальные типы. По данным МОДН, наиболее частыми онкологическими типами были астроцитомы (28,6%), эпендимомы (11,4%; рис. 3.2.90), медуллобластомы (11,5%), папилломы сосудистого сплетения (10,6%) (рис. 3.2.91). Тератомы встречались в 5%, примитивные нейроэктодермальные опухоли в 6,2% случаев. Краниофарингиомы были крайне редки (0,4%). Аналогичные результаты были приведены и другими авторами, в описанных случаях группа нейроэпителиальных опухолей составляла от 63 до 80%.
е) Лечение врожденной опухоли мозга. Хирургия является основным методом в лечении данной группы детских опухолей головного мозга. Результат лечения напрямую зависит от объема удаления опухоли. Тем не менее, радикальная резекция часто может быть затруднена из-за вовлечения значимых структур и обширного распространения. Это особенно характерно для тератомы: анатомические ориентиры не могут быть определены до половины случаев, и она часто распространяется в область гипоталамуса, эпифиза или супраселлярно. Трудности в достижении радикальный резекции опухоли подтверждаются и данными литературы. Из 886 наблюдений МОДН только в 389 (43,9%) было выполнено тотальное удаление опухоли. В 290 случаях (32,7%) выполнено частичное удаление, а в 85 случаях (9,5%) была проведена только биопсия.
Аналогичные результаты были получены и другими авторами: тотальная резекция от 27 до 58%, субтотальная/частичная от 17 до 46%, биопсия от 5 до 20% случаев.
Лучевая терапия не рекомендуется в таком раннем возрасте из-за длительных когнитивных и эндокринологических осложнений. Когнитивные расстройства прогрессируют, по крайней мере, десять лет после облучения. Наиболее распространенными лучевыми эндокринопатиями являются гипотиреоз и дефицит гормона роста. Терапевтическое действие на рост многофакторно и включает дефицит гормона роста, укорочение позвоночника, преждевременное половое созревание, невыявленный гипороидизм и плохое питание. Нарушение роста имеют 50-80% детей, получавших краниоспинальное облучение при опухолях головного мозга.
Напротив, предоперационная и/или послеоперационная традиционная химиотерапия используется в дополнение к операции в большинстве наблюдений. При медуллобластомах и эпендимомах ее роль считается особенно важной, хотя влияние традиционной химиотерапии на исход пациентов до сих пор не выяснено и улучшение выживаемости не отмечено. Химиотерапия также используется в качестве предоперационного лечения у детей, общее состояние которых слишком серьезное для хирургического вмешательства. При этом сокращение объема опухоли до одной трети от первоначального размера, как правило, не наступает. Полученные во время операции результаты указывают, что в данном контексте основное действие химиотерапевтических агентов направлено на нарушение васкуляризации опухоли.
ж) Прогноз врожденной опухоли мозга. Факторы, возможно связанные с выживаемостью:
• Возраст на момент постановки диагноза.
• Общее состояние на момент постановки диагноза.
• Гистологический тип опухоли.
Роль возраста пациента и общее состояние на момент постановки диагноза была отражена Wakai et al.; в этой статье выживаемость среди 200 детей составила 7%, если опухоль была диагностирована при рождении, и 25,6%, если опухоль была выявлена между первой неделей и первыми двумя месяцами жизни. Гистологические особенности также играют важную роль.
В таблице ниже приведены средние показатели выживаемости при врожденных опухолях мозга.
Для того, чтобы лучше понять указанные результаты, необходимы некоторые комментарии:
• Плохой прогноз детской интракраниальной тератомы может быть связан с наличием у большинства из этих пациентов поздней стадии заболевания на момент установления диагноза.
• Для детей с медуллобластомой указан широкий диапазон выживаемости, это связано с критериями отбора пациентов в различных наблюдениях. В действительности успехи в хирургической технике привели к значительному улучшению в объеме удаления опухоли в последние годы, что способствовало улучшению показателей выживаемости, при этом новые схемы химиотерапии обеспечивают более благоприятные результаты.
• Ограничение для лучевой терапии до третьего года жизни способствует ухудшению результатов у детей с опухолевыми поражениями, которые не реагируют на химиотерапевтические препараты, такими как эпендимомы и злокачественные астроцитомы.
Что касается качества жизни, многие авторы отмечают высокую «цену выживания» у новорожденных с внутричерепными опухолями; эн-докринопатии были зарегистрированы в 70% случаев и когнитивные нарушения в 40-100%. И в этом случае молодой возраст и более злокачественные гистологические типы в значительной степени ухудшают исход. Внутриутробное развитие гидроцефалии способствует плохому результату вне зависимости от гистологического типа опухоли.

Анатомические структуры передней черепной ямки почти полностью заменены опухолью, таким образом, точное местонахождение начального роста опухоли не может быть определено. 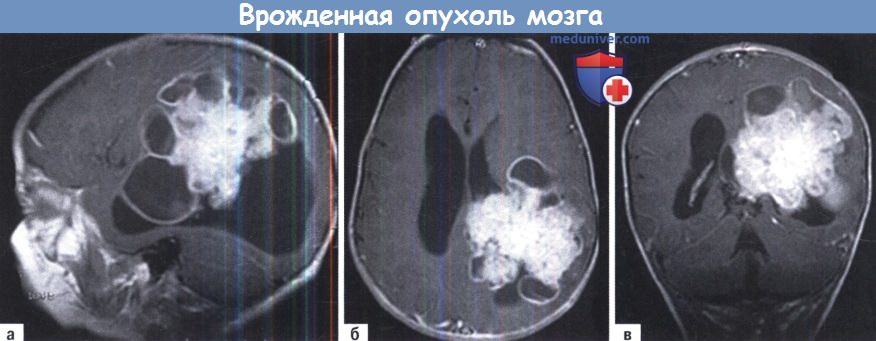
Опухоль имеет поликистозный вид и интенсивный внутрижелудочковый рост. 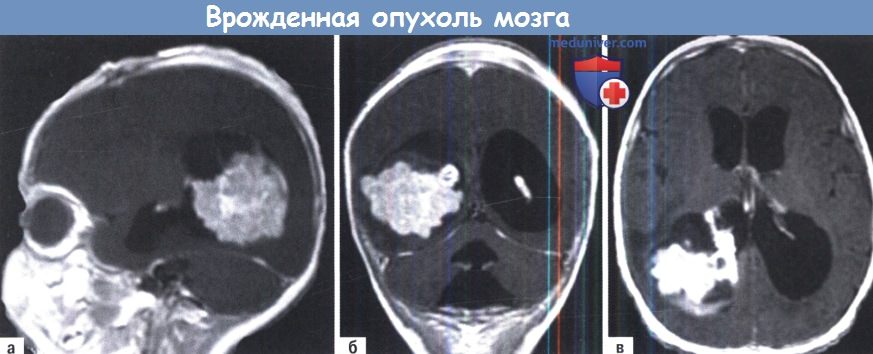
Обширный внутрижелудочковый рост, связь с сосудистым сплетением (А, В), и сопутствующая гидроцефалия—типичные МРТ особенности таких очагов поражения.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
— Посетите весь раздел посвященной «Нейрохирургии.»
