операции на головном мозге без трепанации черепа
Краниопластика черепа
Содержание:
Краниопластика черепа— процедура замещения утраченного участка черепа каким-либо материалом. Это может быть титановая сетка, полиакрилаты, костный цемент, даже плексиглас, которым проводили краниопластику в 70-х 20-го века.
Дефекты черепа могут быть простыми — на своде и сложными, захватывающими основание черепа и иногда требующие 3-Д моделирования и изготовления индивидуальной пластины.
Клинический случай.
Пациент поступил в реанимацию нашей больницы с тяжелой ЧМТв коме.
На КТ головного мозга была выявлена массивная эпидуральная гематома слева и несколько мелкоочаговых ушибов головного мозга.
Пациент взят на операцию и произведена резекционная трепанация черепа, удаление острой эпидуральной гематомы слева.
На следующий день на КТ головного мозга отмечалось нарастание очага ушиба IV вида в правой височной доле до 60-70 см3, что заставило провести вторую операцию — декомпрессивную трепанацию черепа, пластику ТМО репереном (протез твердой мозговой оболочки) и удаление внутримозговой гематомы правой височной доли головного мозга (очага ушиба IV вида).
КТ контроль после повторных операций.
Определяются двусторонние дефекты черепа и отсутствие агрессивных «дополнительных внутричерепных объемов».
На 3-D КТ черепа дефекты выглядят гораздо убедительнее
Причем на правой проекции декомпрессия выполнена максимально базально в соответствии со стандартами — скушен «бортик» чешуи височной кости для предотвращения ущемления и травматизации височной доли в случае ее пролабирования в дефект черепа.
На фоне проводимой интенсивной терапии в АРО пациент восстановился до уровня ясного сознания.
С учетом массивных дефектом черепа, для профилактики синдрома трепанированных решено выполнить операцию — краниопластика черепа
В нашем отделении в рутинном порядке проводится краниопластика черепа титановой пластиной.
В данной ситуации вмешательство требовалось с обеих сторон.
Краниопластика черепа, фото. Рентгеновские снимки после операции:
Краниопластика черепа. Последствия
Ответ на традиционный вопрос пациентов и родственников: какие последствия после краниопластики черепа?
Данная операция выполняется для профилактики негативных последствий дефектов черепа, а именно:
Пациент поправляется и начал самостоятельно ходить.
Автор статьи: врач-нейрохирург Воробьев Антон Викторович Рамка вокруг текста
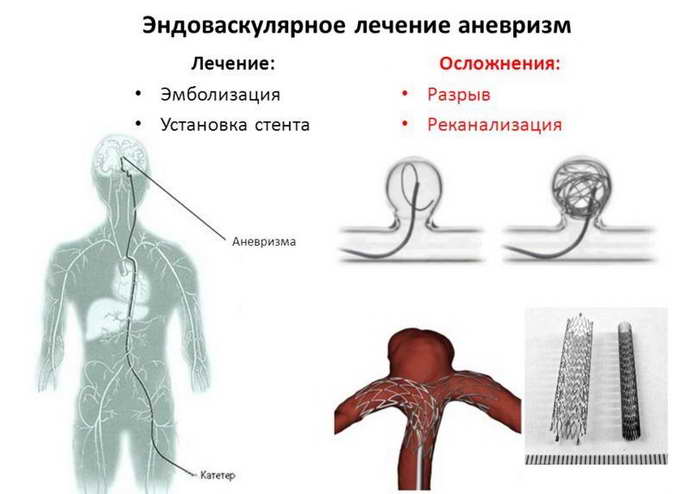
«Бомбу замедленного действия» представляют собой аневризмы сосудов головного мозга, а именно выпячивание истонченного участка стенки кровеносного сосуда. Разрыв аневризмы представляет угрозу для жизни в виде геморрагического инсульта или субарахноидального кровоизлияния. Проявляется резкой, внезапно начавшейся, головной болью (кинжальной), так проявляется спазм сосудов реагирующих на излившуюся кровь
Хирургическая операция является единственным эффективным методом лечения аневризмы сосудов головного мозга. Получив результаты обследований пациента, врач принимает решение о тактике проведения операции. Так как, последствия разрыва аневризмы сосудов головного мозга часто носят летальный характер, проведение оперативного вмешательства может сохранить жизнь пациенту. Оперативное лечение возможно провести как «открытым», так и малоинвазивным способом в зависимости от показаний. «Открытые» операции требуют трепанации черепа, долгой микрохирургической операции и клипирования аневризмы – исключения ее из кровотока.
«Современные технологии эндоваскулярной нейрохирургии дают возможность делать эти операции без трепанации черепа. Через бедренную артерию по всему организму мы проводим специальные катетеры, заходим в аневризму и устанавливаем в нее специальные спирали, после чего аневризма «выключается» (атрофируется) из кровотока и таким образом исчезает риск кровоизлияния», – поясняет заведующая отделением рентгенхирургических методов диагностики и лечения Татьяна Леонидовна Дашибалова.
Бескровные операции – не новинка для бурятских нейрохирургов и рентгенхирургов, в Республиканской клинической больнице им. Н.А.Семашко их выполняют около 8 лет. Однако существуют аневризмы, которые невозможно оперировать открытым методом, в этом случае приходит на помощь метод эндоваскулярной окклюзии (эмболизации). Для передачи бесценного практического опыта в РКБ на один день из Новосибирска приехал один самых известных нейрохирургов России, к.м.н., Виталий Сергеевич Киселев, работающий в ФГБУ «Федеральный центр нейрохирургии». Врачи-рентгенхирурги Арюна Цыденова и Зоригто Балханов с участием Виталия Киселева успешно выполнили эндоваскулярные операции у 5 пациентов со сложными аневризмами. Одному из пациентов был установлен специальный поток перенаправляющий стент с эмболизацией полости аневризмы.
С раннего утра и до позднего вечера в операционной кипела работа. Пристально вглядываясь в мониторы, команда врачей и медсестер устраняла опасные аневризмы. Все манипуляции проводятся под рентген-телевизионным контролем под большим увеличением. Сначала хирург делает прокол в области передней поверхности бедра вблизи паховой связки для доступа к бедренной артерии, в артерию устанавливается интродьюсер – небольшая эластичная трубочка с клапаном, через которую затем проводятся все остальные инструменты, не травмируя стенку артерии. После этого вводится специальный катетер – более длинная и узкая трубочка со специфической конфигурацией её кончика – проводится при помощи проводника в интересующие артерии, через катетер доставляют контрастное вещество, которое хорошо визуализируется под рентгеновским излучением, проводится трехмерная ангиография с компьютерной реконструкцией изображения в объеме, находится аневризма. Далее в полость аневризмы также с помощью проводника вводят микрокатетер.
На втором шаге, как только кончик микрокатетера окажется в полости аневризмы, из микрокатетера высвобождается микроспираль, которая изменяет свою форму, и в виде беспорядочного мотка проволоки занимает собой полость аневризмы. При больших размерах аневризмы может понадобиться несколько спиралей. Заполненная проволочной спиралью аневризма выключается из кровотока и постепенно зарастает соединительной тканью, то есть, исключается возможность ее разрыва.
На заключительном этапе инструменты последовательно извлекаются из сосудистого русла, область пункции бедренной артерии ушивается специальным устройством. Сутки после вмешательства пациент наблюдается в реанимации.
Ежегодно в России примерно у 15 человек из каждых 100 тысяч происходит разрыв аневризмы (выпячивания стенки сосудов мозга), и около 15% таких больных погибает, не успевая доехать до больницы. У половины пациентов кровоизлияние повторяется в течение последующих шести месяцев — в этом случае смертность достигает 70%. И хотя частота таких аномалий высока — их можно диагностировать с помощью МРТ в сосудистом режиме, КТ с контрастированием, а благодаря современным технологиям пациент возвращается домой уже через пару дней после операции.
Операции на головном мозге без трепанации черепа
Мы в социальных сетях:
Теперь опухоль в мозге можно удалять без трепанации черепа
Лазерная интерстициальная термотерапия (ЛИТТ)
С помощью этой методики хирурги могут прицельно воздействовать на патологические очаги в головном мозге путем введения в них очень тонкого зонда. Лазерная энергия нагревает кончик зонда и окружающую его ткань. Высокая температура вызывает быстрое и необратимое повреждение тканей – в данном случае тканей опухоли головного мозга.
В ходе операции МРТ генерирует в режиме реального времени температурную карту мозга пациента. Это позволяет хирургу непрерывно контролировать температуру тканей головного мозга, убеждаясь, что повреждающее воздействие лазера точно нацелено на опухоль и здоровые ткани вокруг нее не страдают.
Поскольку методика ЛИТТ требует лишь небольшого разреза и отверстия в черепе для введения лазерного зонда, лечение не включает в себя краниотомию и считается минимально инвазивным. Процедура обычно длится 3-4 часа. Большая часть времени требуется на точное позиционирование лазерного зонда, а сама обработка занимает несколько минут. Большинство пациентов могут вернуться домой уже на следующий день.
С помощью лазерной интерстициальной термотерапии можно лечить такие опухолевые образования, как глиомы и метастатические поражения мозга. Тем не менее, выбор этого метода лечения также зависит от ряда факторов, включая размер, форму и местоположение опухоли. Например, ЛИТТ наиболее эффективна при опухолях сферической формы, диаметр которых не превышает 3 мм.
Как решаются вопросы с организацией поездки к нам на лечение
От пациента/ки потребуется только медицинские документы или выписку из них по заболеванию, которые могут быть подготовлены на русском языке. Их вы направляете на нашу электронную почт: isramed@isramed.org
Мы их переводим на иврит, ведущие специалисты специалисты проводят заочный консилиум по ним, и через несколько дней Вы получаете ответ. Где сообщается перечень стоимость медицинских мероприятий, какой срок пребывания необходим, условия размещения, проживания, трансфера и др. организационные вопросы
У нас есть специальный отдел, который занимается организационными вопросами : встреча в аэропорту, трансфер, заказ места проживания, сопровождение переводчика на всех этапах лечения и диагностики, экскурсионное обслуживание.
У нас есть и свой жилой фонд: это полностью оборудованные 2-3 комнатные квартиры. В квартирах есть все: телевизор со спутниковым телевидением и русскими каналами, стиральная машина, холодильник, кондиционер, оборудованная кухня, интернет
Обычно проживание в квартирах дешевле, чем гостиницы.
Наши пациенты бесплатно обеспечены следующим:
Методы оплаты: не требуется предоплаты, т.к. оплата медицинской программы проводится в ходе выполнения программы в бухгалтерию центра.
Способы оплаты: наличные (доллары США, Евро, израильский шекель), кредитная карта, банковский перевод.
Контроль после проведенного лечения (после отъезда)
Виды операций по удалению опухолей головного мозга
При обнаружении опухоли в головном мозге в большинстве случаев требуется срочное медицинское вмешательство, чтобы предотвратить необратимые повреждения в одном из самых важных органов в нашем организме. Хирургическое вмешательство, т.е. удаление обнаруженной опухоли, считается наиболее эффективным из всех методов лечения опухолей головного мозга. Вместе с тем, операция не всегда возможна, и ее проведение зависит, среди прочего, от локализации опухоли и ее характеристик.
Когда будет принято решение о проведении операции на головном мозге с цель удаления опухоли?
Как уже говорилось, операция на головном мозге считается наилучшей опцией при наличии опасной опухоли в головном мозге, поскольку таким образом опухоль можно удалить полностью, или, по крайней мере, ее большую часть. Опухоль головного мозга, даже если она не раковая, может давить на ткани и на важные участки головного мозга, мешать процессу дренирования спинномозговой жидкости (CSF) и вызвать множественные симптомы. Таким образом, удаление опухоли может привести к значительному улучшению вашего состояния, к почти немедленному облегчению симптомов и даже к их исчезновению. Все вышесказанное становится еще более значимым, когда речь идет о злокачественной опухоли, поражающей здоровые ткани и обладающей способностью распространяться в другие области головного мозга. Этот процесс во многих случаях будет значительно замедлен или даже полностью остановлен после удаления опухоли.
Несмотря на то, что речь идет о процедуре, которая считается особенно эффективной, важно помнить, что не в каждом случае можно удалить опухоль. Головной мозг является сложным и чувствительным органом, поэтому любое существенное поражение здоровой ткани может нанести серьезный и необратимый ущерб функционированию организма. Поэтому решение об операции будет принято только в случае, когда опухоль может быть удалена полностью, или, по крайней мере, ее большая часть.
Решение о проведении операции или о выборе другого вида лечения (химиотерапия, лучевая терапия и т.д.) будет принято после тщательного диагностирования вашего состояния здоровья, а также проверки характеристик опухоли. Прежде всего вы пройдете визуализационное исследование — в большинстве случаев КТ головы или МРТ — которое будет проведено в усовершенствованном институте визуализационной диагностики при больнице «Герцлия Медикал Центр». Затем будет решено, необходимо ли проведение биопсии — полуинвазивной процедуры, в ходе которой берется маленький образец ткани из опухоли. Этот образец будет послан на анализ в гистопатологическую лабораторию при больнице, и в лаборатории смогут определить, является ли опухоль доброкачественной или злокачественной, а также степень ее злокачественности, если опухоль злокачественная.
Этот этап чрезвычайно важен. Только после того, как он будет завершен полностью, ваш врач сможет определить, какое лечение вам наиболее подходит, как его проводить и когда.
Как подготовиться к операции по удалению опухоли головного мозга?
После того как будет решено, что операция является наилучшим вариантом лечения, медперсонал должен будет принять решение касательно вида операции, которую вы пройдете. Существует несколько способов хирургического удаления опухолей головного мозга; далее приведены самые распространенные из них:
Важно помнить, что каждая их этих операций может продолжаться несколько часов и что восстановительный процесс длится относительно долго. Операции проводятся с применением современного нейрохирургического оборудования, такого как компьютеризованная система навигации, хирургический микроскоп и многое другое. После удаления опухоли и в особенности если речь идет о злокачественной опухоли, вас будут приглашать на контрольные посещения раз в несколько месяцев, чтобы оценить успех операции и убедиться, что рост опухоли не возобновился в том месте, где опухоль развилась, или в прилегающих областях.
В передовом центре нейрохирургии при больнице «Герцлия Медикал Центр» в вашем распоряжении имеются лучшие врачи, которые совершили до сегодняшнего множество операций по удалению опухоли головного мозга, даже в особо сложных случаях. Врачи демонстрируют высочайшие показатели успеха, работая в соответствии с международными стандартами. Вы сами сможете выбрать врача, который вас будет оперировать, и даже назначить операцию в удобное для вас время.
Вы должны пройти операцию по удалению опухоли в головном мозге?
Обратитесь еще сегодня в центр передовой нейрохирургии при больнице «Герцлия Медикал Центр» и выберите из длинного списка отличных опытных врачей хирурга, который будет вас оперировать.
Операции на головном мозге без трепанации черепа
Тайны мозга познаем с заведующим отделением нейрохирургии Саратовской областной больницы, к.м.н. Александром Новиковым.
– Александр Геннадьевич, как и почему вы стали нейрохирургом?
– Врачом на самом деле я стал случайно. Родители были инженеры-физики, я тоже окончил физико-математическую школу и планировал поступать в МГУ или МФТИ. Но экзамены в московские ВУЗы проводились в июле, а я в это время участвовал в финальных соревнованиях Всероссийской спартакиады по плаванию и документы подать не успел. Решил поступить в саратовский мединститут. Там, будучи студентом, познакомился с доцентом кафедры нейрохирургии Колесовым Владимиром Николаевичем, который как раз писал диссертацию на тему применения лазеров в нейрохирургии. И совпало: поскольку я интересовался физикой и прекрасно знал, что такое лазер, то начал помогать ему проводить эксперименты. Так и попал в нейрохирургию. С 4-го курса начал дежурить в больнице, выполнял самостоятельные операции. После института по распределению поехал в Тамбовскую область, где был единственным врачом-нейрохирургом на несколько районов…
– Сложное, наверное, было время? МРТ нет, ничего нет.
– Слава Богу, тогда я еще только слышал о существовании подобных аппаратов, но вживую не видел (смеется, – прим. авт.). И, как нас учили в институте, так и делал. Диагноз ставили согласно рентгенограммам, эхалоэнцефалоскопии; клинике, анамнезу и так далее. На основании этого и оперировали.
– За последние 20 лет нейрохирургия сильно изменилась?
– Перемены, главным образом, коснулись технического оснащения. Оперативные доступы, виды нейрохирургических операций на самом деле разработаны давно. Но если раньше, например, трепанация черепа делалась коловоротом вручную, то сейчас для этого есть различного рода трепаны: пневмо- и электротрепаны. Благодаря им трепанация делается в течение нескольких минут, причем полностью исключен риск повреждения головного мозга и его оболочек. С такими инструментами операции проходят быстрее и бескровнее, лучше заживляемость.
Мозг — сложная структура, и наша задача — не повредить функционально важные зоны, минимизировать риск инвалидизации. Во-первых, все нейрохирургические операции должны выполняться с использованием операционного микроскопа, желательно сопряженного с аппаратом нейронавигации. При удалении опухоли, расположенной вблизи от функционально значимых зон мозга, необходим аппарат интраоперационного нейрофизиологического мониторинга, который позволит хирургу определить безопасный объем удаления патологической ткани и вовремя остановиться, не допустить развития грубых неврологических нарушений после операции, а то и летального исхода. Ведь на глаз невозможно отличить, где заканчивается безопасная зона и начинается функционально значимая.
– А как же кадры из кино: когда врачи-нейрохирурги разговаривают с человеком, чтобы контролировать ход операции. Просят его на гитаре сыграть. Или это художественный вымысел?
– Нет, такое бывает. Называется этот вид хирургии «awake surgery». Анестезиолог действительно пробуждает пациента во время наркоза с целью оценки его состояния. Пациент не чувствует боли. Он может воспринимать речь, выполнять различные команды: шевелить руками, ногами. Таким образом проверяется, не задета ли та или иная функционально важная зона.
– Случаются послеоперационные осложнения?
– Конечно, случаются, как и у любого хирурга. Особенно, если оперируешь больных с тяжелыми черепно-мозговыми травмами, злокачественными опухолями. Здесь летальный исход, к сожалению, не редкость. Злокачественная опухоль, например, как щупальцами, прорастает в мозг, и порой невозможно определить, где заканчивается пораженная ткань и начинается здоровая. Удалишь слишком мало — опухоль вырастет снова, удалишь слишком много — человек может остаться инвалидом. При этом мы же говорим не только о головном мозге, но и спинном в том числе. А поврежденный спинной мозг не восстанавливается, человек на всю жизнь может остаться прикованным к постели.
– Говорят, головной мозг нейропластичен, и даже если человеку удалить его часть, то функции его могут полностью восстановиться.
– В человеческом мозге существуют «немые зоны», удаление которых может пройти бесследно для состояния пациента, хотя, честно говоря, сам иногда удивляюсь происходящему. Бывает, во время операции приходится удалять опухоль вместе со значительной частью вещества головного мозга. Зашиваешь и думаешь — ну все. Наверное, парализует. Говорить не сможет. Отправляешь в реанимацию, а на следующее утро он двигает руками и ногами, приходит в себя. Не знаешь, что и думать: видно, на его счет у Всевышнего свои планы. И да, конечно, есть теория, которая предполагает способность нейронов к восстановлению и адаптации. Но наверняка еще ничего неизвестно, мозг таит много секретов.
– Какие самые распространенные заболевания в нейрохирургии?
– Если судить по хирургической работе нашего отделения, то 50% операций выполняется по поводу грыж межпозвонковых дисков. Где-то по 3-4 в день, более 300 в год. Больница областная, основной контингент больных – сельские жители, условия жизни подразумевают тяжелые физические нагрузки. С развитием МРТ диагностика выросла в разы. Правда, это не означает, что все грыжи нужно оперировать. Все зависит от размера грыжи, направления ее роста, индивидуальных особенностей организма. Если грыжа защемила нерв, без оперативного лечения, как правило, не обойтись. Многие пациенты мучаются до последнего, принимают анальгетики, потому что после операции боятся потерять работу, связанную с физическими нагрузками. Хотя сейчас делаются такие операции, когда опорная функция позвоночника практически не страдает. Через микродоступы мы удаляем только выпавшую часть межпозвонкового диска, не затрагивая костные структуры. Если после операции сохранять определенный режим, то через несколько месяцев можно вернуться к активной жизни без каких-либо ограничений.
– На 2-м месте, вероятно, опухоли?
– Да, нейроонкология по количеству операций на втором месте. Но по сложности оперативных вмешательств, применению высокотехнологичных методов лечения – это основная наша работа, так же как и больные с сосудистыми заболеваниями головного мозга. В отделении проводится более 120 операций в год по поводу новообразований головного и спинного мозга, как доброкачественных, так и злокачественных. Большое количество больных с метастазами в головной мозг из первичного очага. Особую опасность представляет рак легкого, почек, а также опухоли молочной железы у женщин, меланомы кожи. Возраст пациентов варьируется, чаще это люди старше 40. Но у молодых стали чаще выявлять злокачественные новообразования.
– На что необходимо обратить внимание, чтобы вовремя заметить опасность?
– Опухоли головного мозга часто развиваются бессимптомно. Особенно это касается новообразований, которые медленно растут. Пока они не наберут критическую массу, их появление может протекать незаметно. Манифестацией заболевания становятся, как правило, головные боли, часто – по утрам, после сна. Бывает тошнота, рвота. В зависимости от локализации опухоли может нарушаться зрение, слух; в случае аденомы гипофиза порой возникает гормональный дисбаланс в организме, зрительные нарушения. Иногда заболевание дебютирует эпилептическими припадками, симптомами нарушения мозгового кровообращения. В этом случае задача неврологов, офтальмологов, оториноларингологов и других врачей – вовремя заподозрить нейрохирургическую патологию и направить пациента на МРТ головного мозга.
Большинство аневризм сосудов головного мозга так же протекает бессимптомно: нет никаких жалоб, просто однажды человек резко и внезапно чувствует головную боль, может ненадолго потерять сознание. Бывает, раньше такие случаи пролечивали в неврологическом отделении, как транзиторную ишемическую атаку, и пациентов выписывали домой без необходимого дообследования. А опасность аневризмы — в ее повторном кровоизлиянии, которое, как правило, тяжелее первого и может закончиться летальным исходом.
Единственный способ лечения аневризмы сосудов головного мозга – своевременное оперативное вмешательство.
– После операций на головном мозге, трепанации черепа, остаются шрамы?
-Разумеется, остаются, но особенность в том, что хирург планирует линию разреза кожи таким образом, чтобы в дальнейшем шрам был не виден под волосами. Еще одно из достижений современной нейрохирургии — это эндоскопические операции, которые мы применяем, например, при геморрагических инсультах. Преимущество данного метода – малая травматичность: внутримозговая гематома, расположенная в глубинных отделах мозга, удаляется эндоскопом через одно фрезевое отверстие. Такая операция улучшает результаты лечения и уменьшает сроки послеоперационного периода. В настоящее время эндоскопически оперируются некоторые вида гидроцефалии, удаляются опухоли, расположенные в желудочках мозга. А главное, мы перестали отправлять больных с аденомами гипофиза в федеральные нейрохирургические центры. Все эти больные оперируются на нашей базе эндоскопически трансназально (через нос, – Прим. авт.). Применение все новых и новых технологий, инструментов, гемостатических материалов позволяет нейрохирургам помогать пациентам возвращаться к полноценной жизни по максимуму.
Как сообщалось ранее, руководитель Федерального центра нейрохирургии в Тюмени, депутат Тюменской областной думы, почетный гражданин Тюмени и Заслуженный врач РФ Альберт Суфианов рассказал об особенностях своей работы. Подробнее читайте: Нейрохирург: Нельзя бросить работу на середине – после нас либо сталь, либо шлак.