Гидроуретер справа у женщин что это такое
Что такое гидронефроз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гаджиева Агиля Санановича, уролога со стажем в 5 лет.
Определение болезни. Причины заболевания
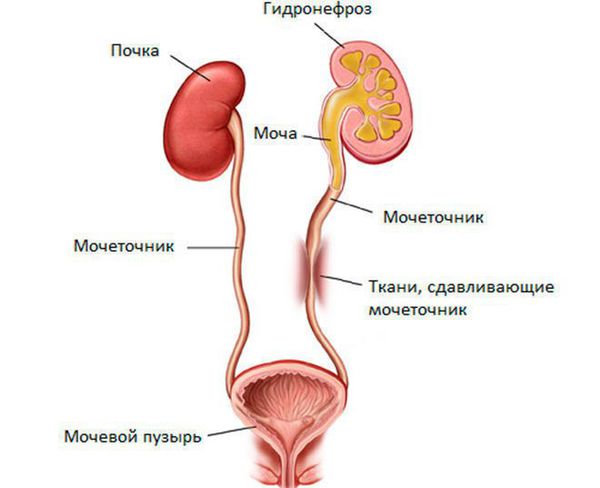
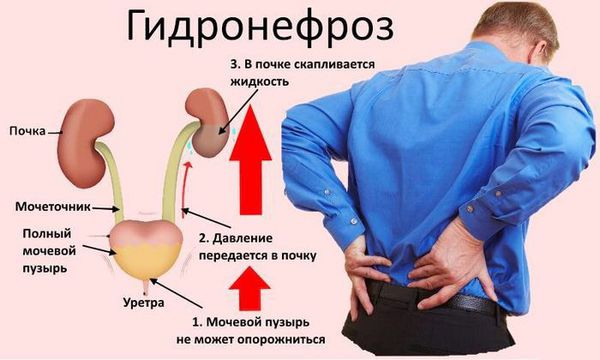
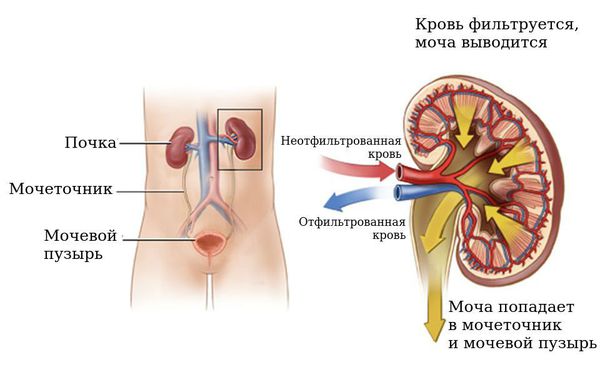
Гидронефроз обычно возникает из-за закупорки или нарушения нормальной работы мочевыводящих путей, которые состоят из почек, мочеточников (трубок, которые идут от почки к мочевому пузырю), мочевого пузыря и мочеиспускательного канала, или уретры (трубки, которая выводит мочу из организма).
Основные нарушения, вызывающие гидронефроз:
Основные факторы, которые могут привести с развитию гидронефроза у взрослых:
Гидронефроз иногда обнаруживается у ещё неродившихся детей во время рутинного ультразвукового сканирования во втором триместре беременности. Патология называется антенатальным гидронефрозом. По оценкам, она встречается по крайней мере в 1 из 100 беременностей. Большинство случаев гидронефроза у плода несерьёзные и не влияют на исход беременности.
Симптомы гидронефроза
Клинических симптомов, характерных только для гидронефроза, не существует. Часто патология развивается вообще бессимптомно и обнаруживается во время случайного обследования.
Симптомы заболевания зависят от того, как быстро происходила блокировка мочи. Если закупорка возникает быстро, например, в результате почечного камня, симптомы будут развиваться в течение нескольких часов. Если закупорка развивается постепенно, в течение нескольких недель или месяцев, проявления будут очень слабыми или их не будет вовсе.
Важно помнить, что именно боль часто бывает единственным признаком заболевания. Обычно болезненные ощущения локализуются в области поясницы, на стороне поражённой почки. Выраженность боли может быть различной: от тупых ноющих до сильных приступообразных, по типу почечной колики.
Тупые, ноющие, неинтенсивные боли являются следствием таких процессов:
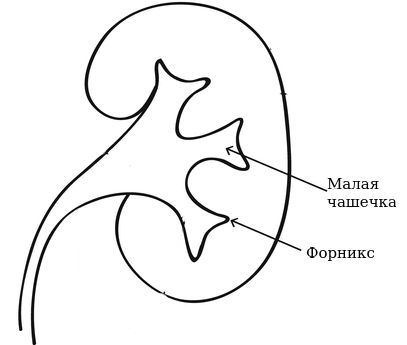
Наличие крови в моче также может быть единственным симптомом гидронефроза. Гематурия в данном случае возникает из-за внезапного и быстрого снижения давления внутри лоханки во время кратковременного восстановления оттока мочи из почки. Источником кровотечения являются вены форниксов (сводов малых чашечек).
Гидронефротический процесс обычно имеет хроническое течение. Описанные симптомы у пациентов могут сочетаться, чередоваться и дополняться, а также усиливаться, ослабевать и даже исчезать
Патогенез гидронефроза
Как уже было замечено, существует множество факторов, которые могут привести к развитию гидронефротического процесса. Распространённой причиной непроходимости верхних отделов мочевого тракта является закупорка камнями и сужение мочеточников или вышележащего сосуда.
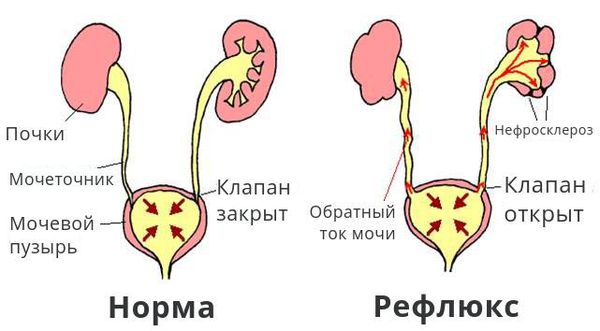
Обструкция, возникающая в нижних отделах мочевых путей, может быть причиной рефлюкса мочи (обратного тока из мочевого пузыря в почки), который также повышает давление в почках. Непроходимость или компрессия мочеиспускательного канала у мужчин старшего возраста иногда вызвана аденомой предстательной железы.
Классификация и стадии развития гидронефроза
В соответствии с современными теоретическими знаниями и представлениями о гидронефрозе, наиболее целесообразно сначала классифицировать заболевание по времени развития:
В зависимости от наличия инфекции и первичный, и вторичный гидронефроз может быть асептичным (инфекция отсутствует) и инфицированным (есть инфекция).
По локализации гидронефроз бывает двух типов:
В России широко применяется классификация академика Н.А. Лопаткина, которая позволяет выбрать тактику лечения при простом гидронефрозе.
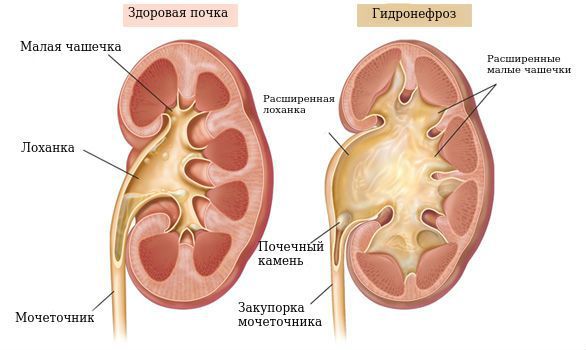
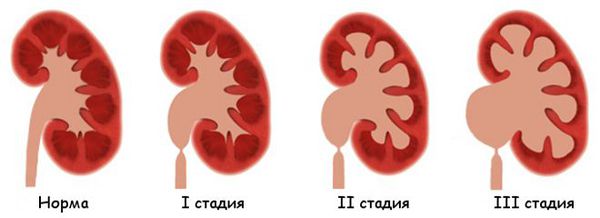
I стадия — начальная — наблюдается расширение лоханки (пиелоэктазия) и незначительные нарушения функции почек.
II стадия — стадия выраженных проявлений — расширена не только лоханка, но и чашечки (гидрокалиоз), толщина паренхимы почки уменьшена, почечная функция значительно нарушена.
Осложнения гидронефроза
Осложнениями гидронефроза являются:
Диагностика гидронефроза
Гидронефроз обычно диагностируется с помощью ультразвукового исследования (УЗИ).
Если почки кажутся опухшими на ультразвуковом изображении, для определения основной причины гидронефроза могут потребоваться дополнительные анализы и тесты [6] :
Общий анализ мочи помогает определить активность воспалительного процесса. Обнаружение большого количества лейкоцитов говорит о присоединении вторичной инфекции.
В клиническом анализе крови повышенный уровень лейкоцитов со сдвигом лейкоцитарной формулы влево и увеличение СОЭ (скорости оседания эритроцитов) также указывают на наличие инфекции. При двустороннем гидронефрозе пониженное содержание гемоглобина может свидетельствовать о почечной недостаточности.
В биохимическом анализе крови нужно обратить внимание на содержание креатинина и мочевины, а также электролитов (калия и натрия). Их увеличение говорит о нарушении выделительной функции почек.
Для определения функции почек проводят расчётную СКФ (скорость клубочковой фильтрации). Данный анализ показывает скорость очищения крови от продуктов обмена. Он необходим для решения вопроса о рентгенологическом исследовании почек с применением контраста.
Внутривенная урография — это рентген почек, сделанный после введения в кровь специального йодсодержащего красителя. Краситель позволяет увидеть, как движется поток мочи через мочевыводящие пути, что может быть полезно для выявления любых закупорок. Этот метод помогает диагностировать состояние почек и верхних мочевыводящих путей, определить локализацию обструкции, установить её протяжённость.
Внутривенная урография и компьютерная томография с контрастированием мочевых путей являются основными методами диагностики гидронефроза. С помощью этих исследований можно определить не только причину заболевания, но и стадию и состояние противоположной почки.
Микционная цистоуретрография — это специальный рентген, который показывает наличие рефлюкса или обструкции. С помощью катетера, введённого через мочеиспускательный канал, врач добавляет краситель в мочевой пузырь, чтобы можно было проследить путь мочи на рентгеновском снимке. Этот тест используется для диагностики пузырно-мочеточникового рефлюкса у взрослых и детей после рождения.
Функциональное состояние почек и верхних мочевых путей можно уточнить с помощью радиоизотопных исследований: ренографии, динамической и статической сцинтиграфии, непрямой почечной ангиографии. Предварительно пациенту нужно ввести внутривенно радиофармпрепарат, после чего в ходе исследований можно будет увидеть, как вещество выделяется почками и эвакуируется вниз по мочеточникам. Можно также оценить кровоснабжение почки.
Лечение гидронефроза
Лечение гидронефроза зависит от того, что вызывает заболевание и насколько серьёзно нарушен отток мочи. Цели лечения:
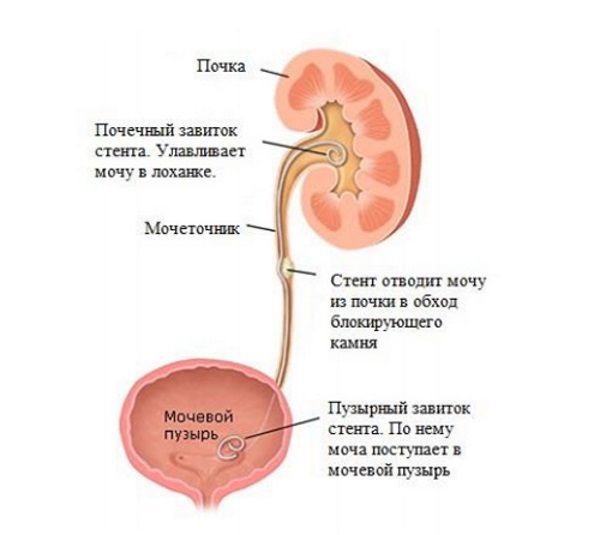
На первом этапе лечения необходимо восстановить отток мочи из почек. Это можно сделать с помощью установки почечного стента (маленькой трубки, которая вводится внутрь мочеточника и используется для обвода места закупорки).
После того, как моча слита и давление на почки снято, необходимо устранить причину накопления мочи. Некоторые возможные причины и способы их лечения:
Нефрэктомия (удаление почки) — радикальная мера, которая применяется в исключительных случаях, когда полностью нарушено функционирование органа и развилась его полная атрофия.
Прогноз. Профилактика
При своевременной диагностике и лечении гидронефроза прогноз благоприятный. Если операция проведена вовремя и технически правильно, то в большинстве случаев удаётся остановить процесс разрушения почки и сохранить её функции.
Опасен бессимптомно протекающий гидронефроз, потому что длительный патологический процесс нередко приводит к гибели почки.
Эффективное лечение гидронефроза почек
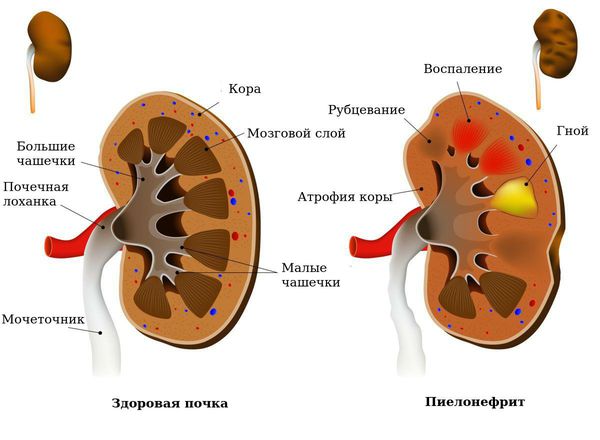
Как заболевание почек гидронефроз более характерно для женщин, что объясняется особенностями анатомического строения – короткой уретрой, которая сильнее подвержена воспалению, чем у мужчин. В 85% случаев поражена оказывается правая или левая почка и только в 15% наблюдается двухсторонняя форма. Лечение гидронефроза почек чаще всего производится хирургическим путем, иначе пациент будет и дальше страдать от обострений и даже серьезных осложнений.
Причины заболевания
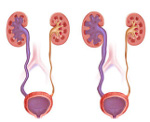
Гидронефроз – это увеличение чашечно-лоханочной системы почек. Это происходит из-за сильного давления жидкости изнутри органов, которая скопилась внутри в большом количестве. Заболевание может быть врожденными или приобретенным. В первом случае болезнь вызывают следующие факторы:
В таких ситуациях ребенок рождается уже с гидронефрозом. Приобретенная форма возникает уже при жизни. Причины такого гидронефроза почек:
Гидронефроз почки при беременности возникает по тем же причинам. Просто ситуацию усугубляет матка, которая увеличивается в размерах и тем самым ухудшает состояние.
Как проявляется заболевание
Главным симптомом гидронефроза почек выступает ноющая боль в пояснице. Она возникает со стороны поврежденной почки, иногда принимает характер почечной колики. Гидронефроз правой почки (точнее, гидронефроз справа) часто длительное время протекает без симптомов, из-за чего обнаружить ее удается только по результатам лабораторных анализов. По мере прогрессирования заболевания появляются другие симптомы:
Гидронефроз левой почки (правильнее – гидронефроз слева) вызывает тупые ноющие боли слева. Иногда они носят жгучий и острый характер, даже невыносимый, из-за чего человек не может найти себе места. Другие признаки гидронефроза почек слева те же, что и справа. Самым опасным признаком считают повышение температуры, поскольку это указывает на проникновение в орган инфекции.
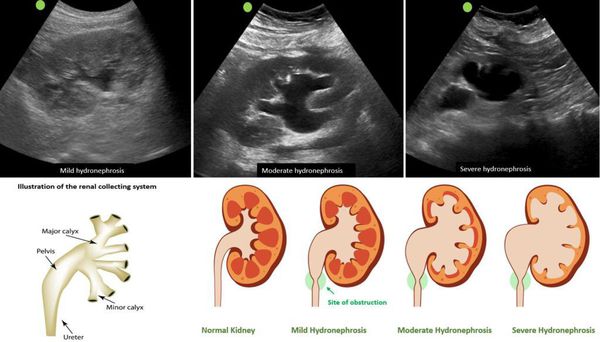
Виды и стадии гидронефроза
В зависимости от степени увеличения чашечно-лоханочной системы выделяется несколько степеней тяжести гидронефроза:
Схема диагностики гидронефроза
Особенно информативным в диагностике такого заболевания считается ультразвуковое исследование. Гидронефроз почек на УЗИ устанавливается по растяжению чашечек и лоханок. Но такая процедура позволяет только установить сам факт заболевания, но не позволяет выявить его причину. Поэтому пациенту назначают дополнительные исследования. Для подтверждения диагноза гидронефроза почек проводятся:
Как правильно лечить гидронефроз
Лечение гидронефроза почек медикаментозно малоэффективно. Чаще всего к консервативной терапии прибегают в качестве подготовки к операции для снятия острого воспалительного процесса. Основным методом лечения гидронефроза выступает именно хирургическое вмешательство. Операция при гидронефрозе почки у взрослого может проводиться разными способами:
Удаление почки при гидронефрозе (нефрэктомия) назначается только на терминальной стадии. В остальных ситуациях удается сохранить орган и стабилизировать состояние. В Государственном центре урологии прибегают к органосохраняющим операциям, которые дают меньше осложнений и позволяют избежать радикальных методов лечения. Вы можете пройти диагностику и лечение в нашей клинике совершенно бесплатно. Для этого потребуется только полис ОМС. Чтобы не допустить развития осложнений, запишитесь на прием к урологу, воспользовавшись онлайн-формой или контактным номером.
По будням Вы можете попасть на прием к урологу в день обращения
Акопян Гагик Нерсесович – профессор, доктор медицинских наук, онколог, уролог в Москве
Прием ведет врач высшей категории, уролог, онколог, доктор медицинских наук, профессор. Автор более 100 научных работ.
Онкоурологический стаж – более 15 лет. Помогает мужчинам и женщинам решать урологические и онкоурологические проблемы.
Проводит диагностику, лечение и сложные операции при таких диагнозах, как:
На консультации уролог подробно ответит на все интересующие вас вопросы
Если не дают покоя затрудненное или учащенное мочеиспускание, боль в поясничной области, кровь в моче, а также другие симптомы (о том, что еще должно вас насторожить, читайте тут), обратитесь за помощью к врачу урологу.
* Если вы планируете обследоваться сразу после встречи с врачом, отправляйтесь в клинику с наполненным мочевым пузырем.
Чтобы встреча с врачом прошла максимально эффективно, подготовьтесь к первичной консультации
Записаться на прием к урологу в Москве можно несколькими способами:
Запись на прием
В будний день мы сможем назначить вам консультацию уже через несколько часов после обращения.
Боль в паху у женщин
Боль в паху у женщин становится следствием кожных инфекционных поражений, пахового лимфаденита, гинекологических и урологических заболеваний, патологий ЖКТ и опорно-двигательного аппарата. Выявляется при синдроме тазовой боли. Бывает тупой, острой, кратковременной, продолжительной, ноющей, дергающей, распирающей, пульсирующей. В ряде случаев имеет иррадиирующий характер. Причину симптома определяют на основании жалоб, результатов осмотра, данных лабораторных и визуализационных исследований. Лечение включает анальгетики, антибиотики, гормональные средства, физиопроцедуры, хирургические операции.
Почему болит в паху у женщин
Кожные патологии
Женщины удаляют волосы в зоне бикини, поэтому у них существует повышенная вероятность развития локальных инфекций в области волосяных фолликулов. Для фолликулита характерно покраснение и формирование уплотнения с последующим образованием конической пустулы, заполненной гноем. Боли саднящие, усиливающиеся при давлении, трении белья. Общее состояние не нарушено. Гнойничок самопроизвольно вскрывается и заживает примерно в течение недели.
Высыпания нередко имеют множественный характер, распространяются с паховых складок на лобок и передневнутреннюю поверхность бедер. При несоблюдении правил гигиены, ослаблении иммунитета возможны осложнения в виде фурункулов, карбункулов и абсцессов. О прогрессировании инфекции свидетельствуют усиление болевого синдрома, дергающие, пульсирующие болевые ощущения, лишающие ночного сна, повышение температуры тела, ухудшение общего состояния.
Грыжи
Паховые грыжи у женщин диагностируются реже, чем у мужчин. Характеризуются тупыми постоянными или периодическими тянущими и ноющими болезненными ощущениями в паху. Возможна иррадиация в пояснично-крестцовую область. Если в грыжевое выпячивание попадает мочевой пузырь, наблюдаются боли над лобком и дизурические расстройства, если слепая кишка – метеоризм, запоры. После операций возможно формирование рецидивной паховой грыжи, сопровождающейся теми же симптомами, что и обычное грыжевое выпячивание.
При ущемлении грыжи отмечается резкое усиление боли на фоне физического усилия, напряжения брюшного пресса. Болезненные ощущения острые, чрезвычайно интенсивные, сопровождаются развитием болевого шока с учащением сердцебиения, падением АД и побледнением кожных покровов. Уменьшение интенсивности боли в течение нескольких часов свидетельствует не о нормализации состояния, а о развитии некротических изменений и повреждении нервных окончаний.
Кроме того, боли в паху у женщин сопровождают бедренную грыжу. На ранних стадиях патология протекает бессимптомно или проявляется дискомфортом и незначительной болезненностью при активных движениях. В последующем в пахово-бедренной складке появляется выпячивание, увеличивающееся при натуживании и вертикальном положении тела. Боли остаются тупыми, ноющими, тянущими, но их интенсивность несколько нарастает. Как и в предыдущем случае, при вовлечении кишечника отмечаются расстройства дефекации, при поражении мочевого пузыря развивается дизурия.
Лимфаденопатия при ИППП
Увеличение и болезненность паховых лимфатических узлов в сочетании с зудом половых органов, резями при мочеиспускании, появлением патологических выделений из половых путей могут указывать на развитие ИППП. Лимфоузлы представляют собой подвижные эластичные образования, болезненные при ощупывании. Возможны локальная гиперемия и гипертермия. Паховая лимфаденопатия у женщин наблюдается при следующих половых инфекциях:
Кроме того, незначительные боли в паху, обусловленные поражением регионарных узлов при ИППП могут беспокоить пациенток с хламидиозом, микоплазмозом и уреаплазмозом. Однако у женщин этот симптом появляется реже, чем у мужчин, из-за более выраженной склонности к первично хроническому малосимптомному течению перечисленных патологий.
Другие лимфаденопатии
Причиной неспецифического лимфаденита с тянущими, ноющими и распирающими болями в паху могут быть гнойные раны и местные инфекционные процессы (карбункул, фурункул, флегмона, абсцесс) нижней конечности. При варикозе этот симптом может быть обусловлен развитием тромбофлебита, при сахарном диабете – связан сформированием трофических язв. Характерно одностороннее поражение. При острых состояниях наблюдается интоксикация, на бедре могут обнаруживаться болезненные красные полосы – признак лимфангита.
При нагноении воспаленного узла, вызванном переохлаждением, снижением иммунитета на фоне сопутствующих заболеваний, развивается опасное осложнение – аденофлегмона. Характерны нарастающие пульсирующие, распирающие острые боли, которые затрудняют передвижение, лишают сна. Отмечаются слабость, гипертермия, общая интоксикация, нарастание отека и гиперемии на пораженной стороне паха. Контуры лимфоузла становятся нечеткими, через некоторое время формируется участок флюктуации.
Малоболезненные или безболезненные деревянистые лимфоузлы в паху также определяются при метастазировании злокачественных опухолей кожи промежности (в том числе – меланомы вульвы). Выявляются при раке ануса, новообразованиях матки, влагалища и фаллопиевых труб.
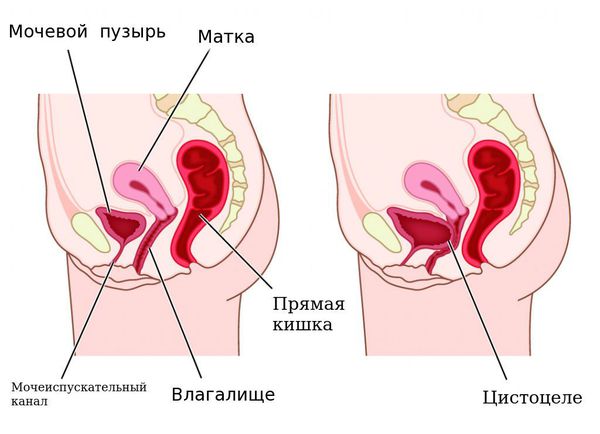
Гинекологические заболевания
Боль в паху при гинекологических патологиях обусловлена близким расположением половых органов, частой иррадиацией в паховую область, развитием лимфаденопатии. Провоцируется следующими болезнями:
Симптом также обнаруживается при целом ряде других гинекологических заболеваний. Болями внизу живота, иррадиирующими в пах, сопровождаются:
Патологии мочевых органов
У женщин с мочекаменной болезнью внезапные, крайне интенсивные болезненные ощущения в паху провоцируются низко расположенным камнем. Сочетаются с болями в пояснице. Отмечаются слабость, бледность, частые позывы к мочеиспусканию или задержка мочеиспускания, примеси крови в моче. В число других поражений мочевой системы, вызывающей болезненность в паху, входят:
Синдром хронической тазовой боли
Проявляется ноющими тупыми болезненными ощущениями в паху, внизу живота, в зоне лобка, промежности, крестцово-копчиковой области. Для СХТБ у женщин характерно постоянство болей, отсутствие четкой локализации и склонность к миграции неприятных ощущений. Симптом наблюдается на протяжении 6 и более месяцев. Усиливается на фоне переохлаждения, дефекации, мочеиспускания, стрессов, нагрузок, продолжительного пребывания в неподвижном положении.
Заболевания ЖКТ
Болезненность в правой подвздошной и паховой зоне наблюдается при низком расположении червеобразного отростка. Для острого аппендицита характерны режущие, жгучие, колющие, дергающие, тупые либо острые боли, которые сочетаются с диареей, тошнотой, рвотой, общей гипертермией. При хроническом аппендиците болезненные ощущения ноющие, тупые, сохраняются постоянно либо возникают при движениях и нарушениях диеты.
Боль в паху слева, дополняющаяся болевым синдромом в животе и левой подвздошной области, иногда сопровождает следующие патологии:
Поражения опорно-двигательной системы
Болезненность в паху у женщин сопровождает ARS синдром. Патология диагностируется у спортсменок. Наблюдается односторонняя боль, отдающая в ногу и низ живота. Симптом усиливается при нагрузке, ощупывании зоны повреждения, отведении бедра, напряжении мышц. Кроме того, иррадиация в пах выявляется при:
Диагностика
Женщины, как правило, обращаются к врачу-гинекологу. При необходимости в обследовании принимают участие дерматолог, уролог, хирург. Во время беседы устанавливают обстоятельства, при которых впервые возник симптом, исследуют динамику его развития, связь с различными факторами. В рамках общего осмотра выявляют локальные гнойные очаги, признаки поражения органов ЖКТ, мочевыводящего тракта и костно-мышечного аппарата.
При фолликулите осуществляют дерматоскопию. У пациенток с локальными инфекционными процессами производят забор гнойного отделяемого. Для уточнения диагноза назначаются следующие процедуры:
Лечение
Консервативная терапия
План терапевтических мероприятий составляют с учетом причины боли в паху. Женщинам могут назначаться:
Пациенткам с онкологическими патологиями показаны лучевая терапия или химиотерапия. При местных гнойных процессах осуществляются перевязки.
Хирургическое лечение
Женщинам с болями в зоне паха выполняются следующие операции:
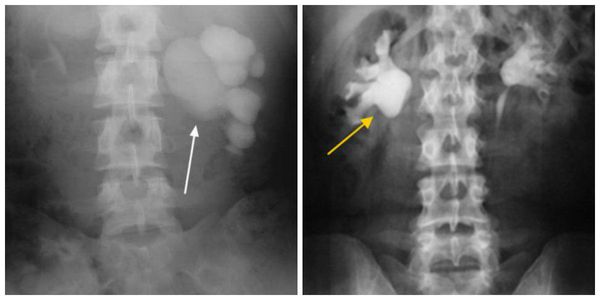
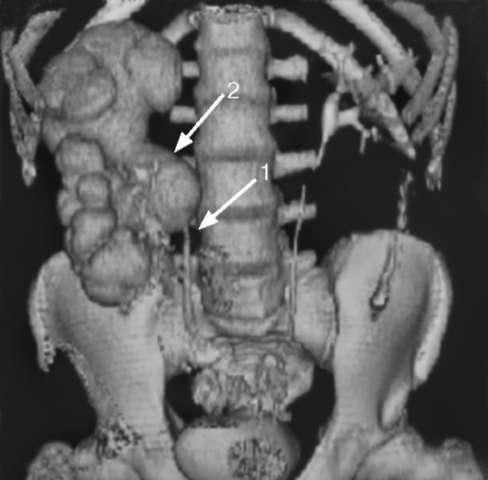
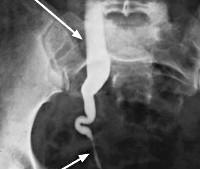
Гидроуретер – это патологическое состояние, которое развивается при любом препятствии оттоку мочи дистальнее почечной лоханки, вызывая переполнение мочеточника жидкостью с его расширением. Симптомы зависят от локализации обструкции, включают боль в проекции почки, паху и внизу живота. Диагноз подтверждают с помощью визуальных способов исследования: экскреторной урографии, КТ, МРТ. Лабораторные анализы – ОАМ, ОАК, биохимию крови назначают для выявления сопутствующего воспаления, утраты функции почек. Лечение коррелирует с причиной патологии, степенью нарушения уродинамики, может быть консервативным или оперативным.
МКБ-10
Общие сведения
Гидроуретер (атонию, дилатацию) диагностируют у пациентов любого возраста и пола. Аномалии развития мочевых путей, провоцирующие расширение мочеточников, обычно проявляются с раннего детства. В этих случаях патология часто сочетается с гидронефротической трансформацией почечно-лоханочной системы. Другие физиологические или патологические состояния, приводящие к застою урины, регистрируют у взрослых людей. У молодых женщин гидроуретер выявляют чаще, что связано с беременностью. Среди пациентов старше 60 лет дилатированный мочеточник встречается преимущественно у мужчин, на первый план выходят ДГПЖ и новообразования, потенцирующие обструктивные нарушения уродинамики.
Причины гидроуретера
Заболевание вызывается обструкцией мочевыводящих путей, компрессией мочевой трубки со стороны брюшной полости, функциональными изменениями и патологическим рефлюксом. Причиной дилатации мочеточника у беременной становится повышение уровня прогестерона, в период гестации данное состояние считается физиологичным, но при отягощенном урологическом анамнезе (аномалии развития, стриктуры, МКБ) существует высокий риск присоединения гестационного пиелонефрита. С учетом патогенетического фактора выделяют следующие состояния, провоцирующие гидроуретер:
К способствующим факторам относят эндоскопические диагностические и лечебные процедуры (уретеропиелоскопию, катетеризацию ЧЛС), эндоурологические вмешательства (дробление конкремента, его ручное низведение), которые в 10-25% случаев приводят к травматизации мочеточника с его последующим расширением. У пациентов с несахарным диабетом из-за большого количества продуцируемой урины существует высокая вероятность присоединения гидроуретера, гидроуретеронефроза.
Патогенез
Гидроуретер – результат анатомических или функциональных процессов, нарушающих нормальную уродинамику. Препятствие может локализоваться в любом отделе мочевого тракта: верхнем, среднем, нижнем. Дилатация канала без гидронефротической трансформации чаще является хроническим процессом, значительная часть урины длительное время благополучно поступает в мочевой пузырь, состояние остается компенсированным. Проблемы возникают на фоне приема мочегонных препаратов, при физиологическом усилении диуреза – жидкость не успевает пройти через аномальную зону, что приводит к растяжению органа.
Если мочеотток не восстановлен, происходит вовлечение почки, поскольку повышение внутриуретерального давления влияет на клубочковую фильтрацию. Ее скорость снижается в течение нескольких часов после возникновения острой непроходимости. Типичные изменения мочеточника представлены уменьшением или отсутствием продольных мышечных волокон, гипертрофией круговых мышц, усиленным отложением соединительной ткани. Эти особенности регистрируют как при аномалиях развития, так и при реакции уретера на продолжающуюся обструкцию.
Классификация
Общепринятая классификация отсутствует. Процесс может быть односторонним или двусторонним, острым или хроническим, с нарушением функции почек или с сохраненной функциональной способностью. Возможно асептическое течение либо присоединение инфекции. Типы гидроуретера различают с учетом этиологии, если причину установить невозможно, говорят об идиопатической форме заболевания. По времени развития выделяют:
Урологи используют рабочую классификацию, где гидроуретер рассматривают как обструктивный, рефлюксирующий (возникающий на фоне обратного тока мочи в мочеточник), пузырнозависимый. Для гидроуретера, связанного с обструкцией, выделяют ахалазию мочеточника, его деформацию без вовлечения ЧЛС почки, уретерогидронефроз. Эта систематизация применяется с 1977 года по настоящее время.
Симптомы гидроуретера
В состоянии компенсации симптоматика отсутствует, патология выявляется при развитии осложнений. Локализация боли определяется уровнем обструкции: повреждение мочеточника в верхнем отделе приводит к появлению болезненных ощущений в области поясницы на стороне поражения, в нижнем – сопровождается болью в паховой области, внизу живота с иррадиацией к ипсилатеральному яичку, половым губам. При застрявшем конкременте и выходе солей обнаруживаются симптомы дизурии: рези при учащенном мочеиспускании, выделение мочи небольшими порциями, дискомфорт.
Атония мочевого пузыря характеризуется неспособностью самостоятельно начать мочевыделение при наполненном мочевом пузыре, чувством его неполного опорожнения. Накопление урины может проявляться пальпируемым образованием внизу живота, тяжестью, болью. Ослабление струи мочи, ее вялость и прерывистость типичны для гиперплазии простаты, особенно с внутрипузырным ростом. Из-за застоя урины формируются патологические рефлюксы из пузыря в мочеточник, а далее в почку, что сопровождается постоянной ноющей болью, усиливающейся после жидкостной нагрузки.
Повышение температурной реакции до фебрильных цифр с ознобом свидетельствует о присоединении воспалительного процесса, небольшая гипертермия отмечается при вялотекущей инфекции, опухолевых патологиях. Из общих симптомов выделяют слабость, утомляемость, ухудшение аппетита. Уменьшение диуреза, отеки, явления диспепсии указывают на хроническую почечную недостаточность. У некоторых пациентов с обструктивным гидроуретером повышается артериальное давление, что объясняется активацией ренин-ангиотензин-альдостероновой системы.
Осложнения
Осложнение гидроуретера – вовлечение в патологический процесс почки с развитием гидронефроза. Опасность состояния обуславливается тем, что у 25-40% больных клинические проявления отсутствуют даже при двустороннем поражении. Несвоевременное оказание помощи, самолечение может привести к хронической почечной недостаточности. Для больных с терминальной стадией ХПН единственным выходом является пожизненное проведение заместительной почечной терапии или трансплантация органа.
Застой урины создает благоприятные условия для персистирования микробной флоры, что выражается рецидивирующими инфекциями мочевыводящих путей. У 50% пациентов выявляют сопутствующий хронический пиелонефрит, цистит. Частые обострения урологических заболеваний ослабляют иммунные реакции организма, что повышает вероятность гнойных осложнений. Нарушения уродинамики и сопутствующий воспалительный процесс становятся причинами образования камней. Назначение антибактериальной терапии без восстановления адекватного мочеоттока при блоке почки ведет к уросепсису.
Диагностика
Постановка диагноза начинается со сбора анамнеза, физикального осмотра, по которым не всегда удается заподозрить гидроуретер, но можно выявить сопутствующие факторы, например, увеличение простаты. Алгоритм обследования индивидуален, что обусловлено полиэтиологичностью заболевания. При снижении функции почек пациента консультирует нефролог, при подозрении на опухолевый процесс – онколог. Некоторые диагнозы, например, забрюшинный фиброз, предполагают выполнение биопсии. Диагностика гидроуретера включает:
Дифференциальная диагностика проводится между причинами гидроуретера (препятствие, рефлюкс, дисфункция), определяющими тактику лечения. Схожие изменения могут наблюдаться при мочеполовом туберкулезе, для его исключения производят специальные тесты: пробу Манту, бакпосев, ПЦР анализ. При гидроуретере с почечно-мочеточниковой коликой может потребоваться дифференцировка с перекрутом (разрывом) кисты яичника, аппендицитом, заболеваниями кишечника. Для исключения острого живота необходима консультация хирурга.
Лечение гидроуретера
Многообразие патогенетических факторов подразумевает индивидуальное лечение с общими целями – восстановлением деривации мочи, предотвращением гидронефротической трансформации и ХПН, купированием воспаления (при условии его существования). Бессимптомное расширение мочеточников с нормальным уровнем мочевины и креатинина в динамике, без воспалительных признаков в ОАМ не требует активных действий, пациентам показано периодическое обследование, антибиотикопрофилактика. Выделяют два варианта лечения гидроуретера: консервативное и оперативное.
Медикаментозная терапия
Ранние стадии забрюшинного фиброза подразумевают проведение кортикостероидной терапии, прием иммунодепрессантов. При ДГПЖ оценивают диаметр мочеотводящего канала, количество остаточной мочи до и после начала приема лекарств. При положительной динамике возможно продолжение консервативной терапии – используют альфа-адреноблокаторы, ингибиторы 5-альфаредуктазы, ингибиторы 5-фосфодиэстеразы. Растительные препараты не являются лекарствами первой линии, но могут применяться в качестве дополнения или профилактики.
Оперативные вмешательства
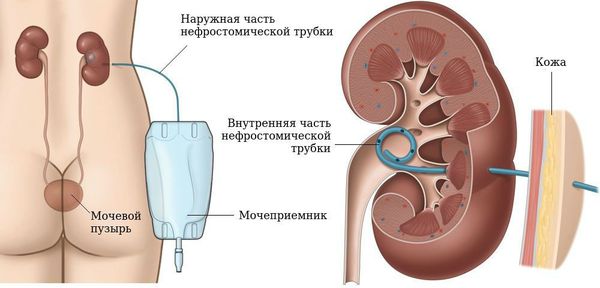
При неэффективности консервативной терапии наладить адекватный мочеотток помогает оперативное лечение. При наличии препятствия в мочеточнике проводят экстренные вмешательства – стентирование, чрескожную нефростомию, при инфравезикальной обструкции выполняют эпицистостомию, катетеризацию мочевого пузыря. Для профилактики воспалительного процесса назначают противомикробную терапию. В последующем планово устраняют причину обструкции. Виды операций определяются характером патологии:
Прогноз и профилактика
Прогноз определяется индивидуально, зависит от патогенетической причины, сохранности функциональной способности почек, наличия двух- или одностороннего мегалоуретера. Доказано, что раннее начало лечения в 90% позволяет сохранить функцию почки при острой патологии. Нарушенная уродинамика, существующая более 6 недель, с развитием уретерогидронефроза чаще вызывает необратимые последствия. Высокая летальность сопровождает гидроуретер, спровоцированный неопластическим процессом в брюшной полости.
Профилактика подразумевает диспансерное наблюдение у уролога или нефролога для лиц с патологией урогенитальной сферы, назначение противомикробной терапии при первых признаках воспаления, отказ от вредных привычек. Рациональное питание помогает предотвратить или уменьшить проявления мочекаменной болезни: из рациона исключают острое, соленое, экстрактивные бульоны, субпродукты. Беременным рекомендуют выполнение пассивной гимнастики для почек, которая заключается в принятии коленно-локтевого положения на 5-7 минут несколько раз в день.