Гемодиализ почек что это такое польза и вред
Гемодиализ
Если из-за патологии либо ранения почки отказывают, их функции берет на себя мембрана диализатора. Уже более 60 лет гемодиализ, непрерывно совершенствуясь, спасает и продлевает жизнь больных. Уремическая кома, бич почечников в старину, наблюдается всё реже. Жизнь с искусственной почкой из экстренной почки превратилась в повседневность со своими правилами, которые необходимо знать.
Гемодиализ – это процедура, которая позволяет очищать организм пациента с нарушенной работой почек от лишней жидкости и токсинов. При острой или хронической почечной недостаточности почки не способны выводить воду и продукты метаболизма белка — мочевину и креатинин, поддерживать стабильный уровень калия, фосфора. В этом случае необходимо экстракорпоральное, т.е. внепочечное, удаление ненужных веществ. В быту гемодиализ называют «искусственной почкой» или просто диализом.
Как проходит гемодиализ
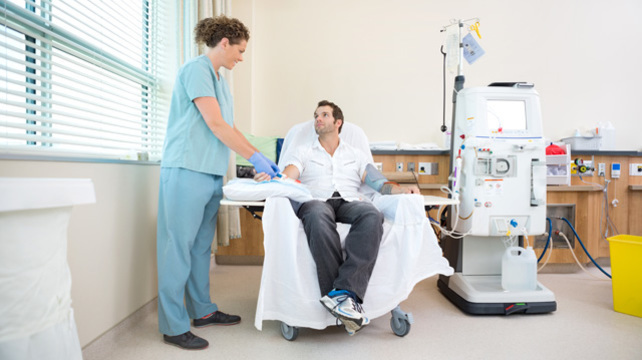
Во время процедуры диализа в фистулу вводят иглу с подсоединенной гибкой трубкой, по которой кровь поступает в диализный аппарат. Там происходит удаление токсинов, избыточного количества электролитов и жидкости. После этого кровь возвращают в сосудистое русло больного. Чтобы кровь не сворачивалась и не забила тромбами диализную систему, вводят гепарин. В экстренных случаях, когда нет готового доступа, пациенту устанавливают катетер в крупный сосуд. Гемодиализ делают трижды в неделю, в среднем процедура занимает 4 часа. Все это время пациент лежит в функциональном кресле, подсоединенный к аппарату; можно читать, смотреть ТВ, спать, слушать музыку.
Показания к началу гемодиализа
Гемодиализ проводят при остром повреждении почек и при хронической почечной недостаточности. Так как острое повреждение может быть обратимым, то и процедур в этом случае требуется лишь несколько, обычно от 2 до 5. С восстановлением функции почек гемодиализ прекращают.
При хронической недостаточности или при остром повреждении с неблагоприятным исходом почки полностью перестают выполнять свои функции. Происходит это из-за гибели почечных клубочков и замещения их рубцовой тканью. В этом случае гемодиализ замещает работу почек и проводится до момента пересадки донорского органа либо до смерти пациента.
Показания к началу процедуры определяет врач-нефролог. Специалист в первую очередь ориентируется на состояние пациента, но учитывает и результаты анализов. Симптомы, которые указывают на необходимость скорейшего начала диализа у пациентов с тяжелым заболеванием почек:
Противопоказания к процедуре гемодиализа
Осложнения гемодиализа
Самыми частыми проблемами бывают:
Несколько реже может быть тошнота, нарушения ритма сердца, тромбоз артерио-венозной фистулы.
Для профилактики осложнений важно принимать предписанные препараты для снижения давления, в период между процедурами гемодиализа соблюдать диету с ограничением жидкости. В междиализный период прирост веса не должен превышать 5 процентов от идеального «сухого» веса. При нарушении фосфорно-кальциевого обмена нужно корригировать уровни кальция, паратгормона, фосфора и витамина D3. Не стоит самостоятельно принимать препараты, влияющие на свертываемость крови.
Образ жизни пациента на гемодиализе
В России пациенты с почечной недостаточностью получают диализное лечение за счет государственных средств.
Хронический гемодиализ значительно изменяет жизнь пациента, так как необходимо посещение диализного центра три раза в неделю. К счастью, сейчас все более широкое распространение получает так называемый «гостевой» диализ. Например, если пациент хочет уехать в отпуск или навестить родственников в другом городе, он может заблаговременно связаться с ближайшим диализным центром этого города и попросить зарезервировать ему время на процедуры. После приезда в гости программный гемодиализ проводят не в домашнем, а в гостевом центре весь период пребывания. Для пациента это обычно бесплатно, три процедуры в неделю оплачивает государство. Оплата может быть нужна во время заграничных поездок, при необходимости делать диализ чаще или при внезапной поездке без предварительного согласования с гостевым центром.
Диета при гемодиализе
Для того, чтобы хорошо переносить очищение крови, важно постоянно контролировать свой вес, не допуская большого набора жидкости между процедурами, придерживаться диеты с ограничением продуктов, богатых калием (сухофрукты, орехи, картофель) и фосфора (сыр, рыба).

Существуют нормы потребления белка. Определяются они из расчета 1,2 г белка/ 1 кг веса в сутки. Половина этого белка должна быть животного происхождения. Пациенту весом 65 кг полагается получать с пищей 78 граммов белка. При недостаточном питании начинается истощение. В таких случаях нужно дополнительное питание, например, жидкие питательные смеси и белковые порошки. Если они не оказывают эффекта, назначают питание по зонду, а если и оно не помогает, то питательные вещества вводят парентерально (внутривенно).
Очень часто у диализных пациентов возникает железодефицитная анемия, что требует введения стимулирующих образование красных кровяных клеток средств (эритропоэтинов) и препаратов железа.
Перспективы
Несмотря на некоторые сложности, большинство пациентов на гемодиализе живут полноценной жизнью: они могут работать, учиться, заниматься физкультурой, посещать бассейн, ездить в отпуск. В настоящее время пациенты на искусственной почке могут жить 20-30 лет. Если гемодиализ начинают в возрасте старше 75 лет и уже есть тяжелые заболевания сердца, сосудов или сахарный диабет, то прогноз ухудшается.
Преимущества и недостатки диализа, которые влияют на здоровье пациента
Диализ — это процедура, которая помогает пациентам с терминальной стадией почечной недостаточности увеличить продолжительность и качество жизни. Однако существует несколько неотъемлемых рисков, связанных с диализом, которые более выражены у пожилых людей или имеющих другие сопутствующие заболевания.
На практике есть два основных типа диализа:
Эффективность обоих видов эквивалентна, поэтому решение обычно принимается на основе индивидуального выбора. Тем не менее существуют некоторые характеристики, которые делают один вариант более подходящим для определенных пациентов.
Преимущества гемодиализа
Основное преимущество гемодиализа заключается в том, что он включает в себя сеанс диализа только три раза в неделю. Каждый сеанс обычно длится примерно четыре часа, поэтому для лечения диализом должно быть отведено не менее 12 часов в неделю, и другие мероприятия должны планироваться с учетом этого.
В большинстве случаев гемодиализ проводится в клинике, поэтому могут потребоваться регулярные поездки для получения процедуры. Однако обучение гемодиализу на дому может позволить провести процедуру в домашних условиях.
Гемодиализ рекомендуется людям, которые не могут самостоятельно выполнить процедуру диализа из-за нарушений зрения, деменции или других состояний.
Недостатки гемодиализа
Гемодиализ связан с ограничением потребления жидкости и изменениями в рационе, что может быть затруднительно для некоторых людей. Некоторые продукты можно рекомендовать полностью исключить из рациона, а потребление жидкости обычно ограничивается несколькими чашками в день, в зависимости от обстоятельств.
Постоянная потребность в гемодиализе может усложнить деятельность, которая будет простой и доступной для других людей. Например, если пациент, которому требуется диализ, планирует поездку в другую страну, он должен будет исследовать и организовать себе доступ к соответствующим диализным учреждениям в странах, которые он планирует посетить.
Преимущества перитонеального диализа
Основным преимуществом перитонеального диализа является повышенный комфорт и простота использования, поскольку диализ можно проводить дома, без необходимости регулярных посещений медицинской клиники для проведения диализа. Используемое оборудование менее громоздкое, чем оборудование для гемодиализа, и его можно перевозить вместе с человеком, если он желает путешествовать или перемещаться. Этот тип диализа также связан с менее строгими ограничениями на диету и потребление жидкости по сравнению с гемодиализом.
Недостатки перитонеального диализа
Перитонеальный диализ необходимо проводить каждый день, что является серьезным недостатком для людей, которые считают его разрушительным. Кроме того, некоторые люди считают неудобным наличие катетера в брюшной полости, который остается там навсегда. Это также увеличивает риск перитонита или утолщения и рубцевания брюшины. Эти осложнения могут привести к переходу на гемодиализ для некоторых людей.
Перитонеальный диализ также связан со снижением уровня белка в крови, что может привести к появлению таких симптомов, как усталость и увеличение веса.
Фото: catcountry1073. com
Отказ от ответственности: этот контент, включая советы, предоставляет только общую информацию. Это никоим образом не заменяет квалифицированное медицинское заключение. Для получения дополнительной информации всегда консультируйтесь со специалистом или вашим лечащим врачом.
Добавьте «Правду.Ру» в свои источники в Яндекс.Новости или News.Google, либо Яндекс.Дзен
Быстрые новости в Telegram-канале Правды.Ру. Не забудьте подписаться, чтоб быть в курсе событий.
Гемодиализ
Гемодиализ — это один из методов внепочечного очищения крови. Он основан на принципе проникновения веществ через полупроницаемую мембрану, что позволяет удалить из крови токсические вещества и продукты метаболизма. Необходимость в гемодиализе возникает при тяжелых заболеваниях почек или при поступлении в кровь большего количества токсинов, чем здоровые почки могут вывести (например, в случае отравлений).
Показания к применению
Необходимость проведения гемодиализа устанавливается врачами в зависимости от диагноза и состояния пациента.
Основные показания к проведению гемодиализа следующие:
Следует понимать, что при хронических заболеваниях почек проводить гемодиализ начинают, когда почечная недостаточность уже не поддается консервативной терапии и переходит в терминальную стадию. Гемодиализ в такой ситуации является методом поддерживающей терапии.
Принцип действия
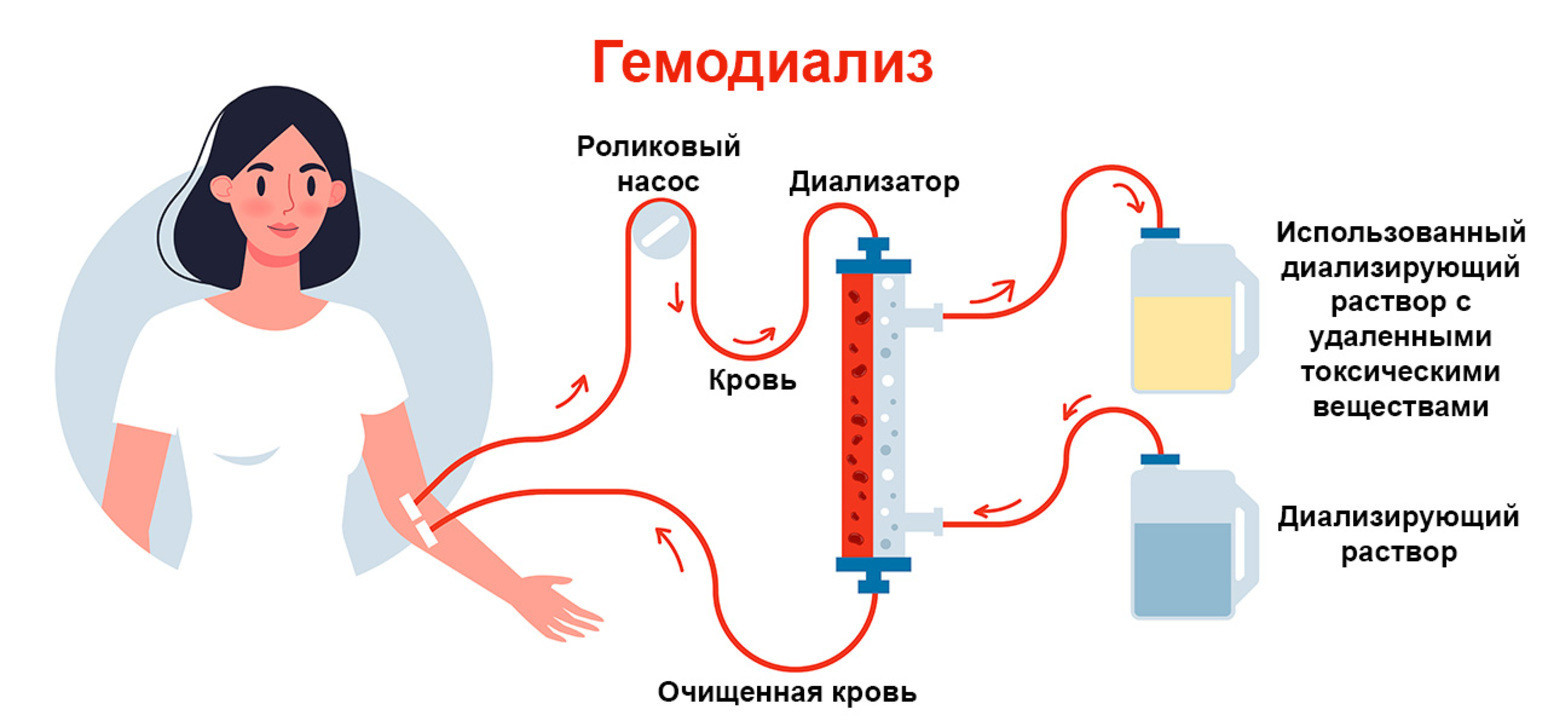
Аппараты для гемодиализа состоят из трех компонентов: устройства для подачи крови, устройства для приготовления и подачи диализирующего раствора и диализатора. Диализатор — основная часть аппарата. Важнейшим функциональным элементом его является полупроницаемая мембрана, которую изготовляют из естественных материалов на основе целлюлозы, или из синтетических материалов. Забираемая из артерии больного кровь пропускается через диализатор и находится с одной стороны от полупроницаемой мембраны, в то время как раствор, по своему электролитному составу аналогичный циркулирующей крови, накапливается с другой стороны от нее. Вода и содержащиеся в крови ненужные продукты жизнедеятельности организма и токсины фильтруются через эту мембрану. Белки, форменные элементы крови, бактерии и вещества с молекулярной массой более 30000 через мембрану не проходят. Очищенная кровь затем возвращается в организм больного через вену
Процедура гемодиализа
Перед началом процедуры диализа пациента осматривает врач, измеряет артериальное давление, пульс и температуру. Затем пациенту ставят сосудистый доступ и подключают к диализному аппарату. В ходе процедуры ведут постоянное наблюдение за состоянием больного. По окончании гемодиализа на область установки катетера накладывают асептическую повязку. Продолжительность и частоту сеансов врач определяет индивидуально для каждого пациента.
Гемодиализ. Суть метода, показания и противопоказания
1. Общие сведения
Гемодиализ – процесс искусственного, производимого вне организма очищения крови. В норме эту функцию выполняют, как известно, почки; при их отказе или выраженной хронической функциональной несостоятельности ставится вопрос о подключении к аппарату «искусственная почка». Строго говоря, на сегодняшний день аппаратная фильтрация уже не является единственным методом компенсации почечной недостаточности: разработаны и практикуются также методы перитонеального и кишечного диализа, однако ниже рассматривается именно первый, ставший уже классическим тип гемодиализа.
Со времен древнейшей медицины существовала идея о том, что исцеление некоторых (а то и всех) болезней требует очищения биологических жидкостей – крови, желчи, «флегмы» и т.д. Однако бесчисленные способы такого очищения, применявшиеся в различных культурах, не имели никакого отношения к реальным биохимическим и биофизическим процессам в организме человека. Лишь с середины ХIХ века появляются фундаментальные работы по осмотической диффузии жидкостей, ставшие отправной точкой на пути к созданию аппаратов искусственной фильтрации. Первые опыты на животных были поставлены в начале ХХ века, однако понадобилось еще около 60 лет, чтобы решить три основные проблемы гемодиализа: достижение достаточной эффективности фильтрующего элемента, создание «многоразового», используемого по мере необходимости доступа к контуру кровообращения и предотвращение коагуляции (свертывания) крови в процессе очистки.
2. Суть метода
Искусственная почка даже сегодня, на фоне неостановимой тенденции к технологической миниатюризации, представляет собой достаточно габаритное и весьма сложное устройство. Доступ в естественную гемодинамическую систему осуществляется через специальную венозно-артериальную фистулу, которая после применения аппарата закрывается до следующего цикла гемодиализа. Необходимую скорость потока крови обеспечивает прецизионная насосная станция с электронным манометрическим контролем, средствами изоляции крови от воздуха, устройством контролируемой подачи антикоагулянта и т.д. Собственно фильтрация осуществляется в многослойной осмотической мембране, пропускающей жизненно важные компоненты крови и задерживающей отработанные, вредоносные, шлаковые соединения. Состав гемодиалитического раствора подбирается с таким расчетом, чтобы в ходе процедуры восстанавливался природный кислотно-щелочной и электролитный баланс.
Несмотря на значительную методологическую и технологическую сложность процесса, для самого пациента процедура гемодиализа в настоящее время вполне терпима – настолько, что человек может читать, работать с компьютером и т.д. Возможные дискомфортные ощущения в большинстве случаев ограничены чувством слабости, тошноты и т.п., однако данная симптоматика по мере необходимости легко купируется гемодиализной бригадой.
Разработаны различные методики гемодиализа, применяемые в тех или иных клинических ситуациях. По показаниям производится стационарный, амбулаторный и домашний гемодиализ. Последний режим искусственной фильтрации вполне допустим, технически возможен (компактные портативные аппараты «искусственная почка» сегодня производятся серийно), а в ряде случаев и предпочтителен, однако здесь сказывается один из главных недостатков метода: очень высокая стоимость, кардинально снизить которую пока не удается.
Периодичность, интенсивность и продолжительность гемодиализа назначается, разумеется, в строго индивидуальном порядке, однако более-менее стандартной можно считать частоту 3 раза в неделю по 2-4 часа (в домашних условиях гемодиализ производится, как правило, несколько чаще).
3. Показания и противопоказания
Общим критерием жизненной необходимости гемодиализа является функционирование почек на уровне не более 15% от естественной нормы. К столь грубой почечной недостаточности приводят многие хронические нефрологические заболевания (гломерулонефрит, ишемическая нефропатия и пр.), однако показания к искусственной фильтрации крови возникают и в случаях острой почечной недостаточности – например, при тяжелых интоксикациях (в т.ч. медикаментозных), грубых нарушениях электролитного баланса, выраженных локальных и генерализованных отеках, уремии и т.п.
Следует понимать, что в случаях хронической прогрессирующей почечной недостаточности гемодиализ выступает лишь паллиативной, симптоматической, временной мерой; в подобных ситуациях его целью является поддержание жизнеспособности организма (и, по возможности, обеспечение приемлемого качества жизни) в ожидании донорского материала для трансплантации почек.
Противопоказания
Аппараты «искусственная почка» постоянно и интенсивно совершенствуются. Вместе с тем, очевидно, что такого рода вмешательство в сложнейшие природные процессы по определению не может быть абсолютно безопасным и безвредным. При назначении гемодиализа всегда приходится учитывать риск возможных осложнений со стороны сердечно-сосудистой, кроветворной, нервной систем, что обусловливает ряд абсолютных противопоказаний к этой процедуре. Так, гемодиализ не назначают лицам старше 80 лет (для пациентов с сахарным диабетом возрастной предел – 70 лет), больным с хроническими гепатитами, инкурабельными онкологическими процессами, легочной и сердечной недостаточностью (особенно с инфарктом в анамнезе), заболеваниями крови, психическими расстройствами. Существует также ряд относительных противопоказаний (выраженная гипотония, риск внутренней геморрагии, туберкулез и пр.).
4. Эффективность и прогноз
Как указано выше, методология и аппаратное обеспечение гемодиализа продолжают развиваться; в силу достигаемого терапевтического эффекта, на сегодняшний день эта процедура является уже рутинной для большинства специализированных нефрологических центров. Вместе с тем, какие-либо усреднения в данном случае едва ли корректны, поскольку реальные клинические ситуации слишком многообразны и зависимы от множества индивидуальных факторов (в частности, от соблюдения пациентом строгой диеты, особого режима суточного потребления жидкости и других врачебных предписаний). В западной литературе, однако, приводятся данные об успешном долгосрочном применении аппаратов «искусственная почка» – общая продолжительность курсов гемодиализа может достигать 30-50 лет.
Осложнения на процедурах гемодиализа
Средняя продолжительность жизни больных, находящихся на программном гемодиализе составляет более 10−15 лет. Имеются случаи, когда пациенты проживали более 20-ти лет. В любом случае, проведение гемодиализа представляет собой серьезную процедуру и сопряжено с развитием ряда осложнений. Все они условно разделяются на ранние и поздние. Первые связанны с самой процедурой гемодиализа. Вторая группа осложнений является результатом течения хронической почечной недостаточности. Так же к последней категории можно отнести осложнения, возникающие после нескольких лет проведения процедур.
Снижение артериального давления или гипотензия. Возникает у каждого третьего пациента на первом году проведения процедур. Возникает в результате снижения объема циркулирующей крови по причине быстрого удаления жидкости из крови, что приводит к понижению АД.
Лихорадка и озноб. Могут возникать вследствии бактериальных инфекций у диализных больных, наблюдаются чаще, чем в общей популяции, прогрессируют быстрее, разрешаются медленнее.
Бактериальные инфекции могут быть связаны с сосудистым доступом. Источником бактериемии в 50-80% случаев являются инфекции временного сосудистого доступа (имеет значение время использования катетера). Могут быть инфекции постоянных сосудистых доступов (частота инфицирования AV-фистул ниже, чем AV-протеза).
Также лихорадка может быть обусловлена пирогенными реакциями.
Неврологические расстройства: нарушение равновесия, головокружения вплоть до тошноты и рвоты. Возникают как результат колебаний артериального давления.
Синдром водно-электролитных нарушений: слабость, головные боли, тошнота, судороги.
Аллергические реакции на диализирующий раствор и применяемые во время процедуры антикоагулянты.
Острый гемолиз и развитие анемии.
У больных на гемодиализе (ГД) имеется множество причин возникновения кожного зуда. Накопление в крови уремических токсинов, контакт с синтетическими материалами во время процедуры ГД, использование значительного количества медикаментов, кожные изменения, склонность к инфекциям, частые психические нарушения создают фон для появления уремического зуда.
Кожный зуд является частым осложнением течения хронической почечной недостаточности и диализной терапии. Существует множество возможных причин развития зуда. Вследствие этого зачастую невозможно определить, какой фактор или группа факторов являются пусковыми.
2.Реакция на диализатор
3.Уремическая (смешанная) полинейропатия
5.Аллергия на медикаменты(гепарин)
6.Хронический гепатит с холестатическим компонентом
Основой лечения кожного зуда является моделирование адекватной диализной программы, строгое соблюдение гипофосфатной диеты и рекомендаций по медикаментозной коррекции нарушений кальций-фосфорного обмена, исключение из терапии медикаментов, являющихся возможной причиной лекарственной аллергии. Кроме того, нельзя забывать о лечении сопутствующей соматической патологии и кожных заболеваний различной этиологии.
Патогенез развития связан с дисфункцией субкортикальных областей мозга, с нарушением обмена железа и дофамина. Также могут играть роль анемия,гиперфосфатемия и психологические факторы.
Все эпизоды синдрома «беспокойных ног» делятся на две группы, в зависимости от причины возникновения. Соответственно им выделяют:
первичный (идиопатический) синдром беспокойных ног;
вторичный (симптоматический) синдром беспокойных ног.
Вторичный синдром «беспокойных ног» является следствием ряда соматических и неврологических заболеваний, устранение которых ведет к исчезновению симптомов. Среди таких состояний чаще встречаются:хроническая почечная недостаточность (до 50% всех ее случаев сопровождаются синдромом беспокойных ног);анемия из-за дефицита железа в организме; сахарный диабет; недостаточность некоторых витаминов (В1, В12, фолиевой кислоты) и микроэлементов (магния); амилоидоз; ревматоидный артрит; криоглобулинемия; болезни щитовидной железы;алкоголизм;нарушение кровоснабжения нижних конечностей (как артериальные, так и венозные проблемы); радикулопатии; рассеянный склероз; опухоли и травмы спинного мозга.
Терапия вторичного СБН базируется на лечении причинного заболевания.
Инфекционные. Гепатиты и некоторые другие неспецифические инфекции.
Обменные нарушения. Среди них на первом месте стоит развитие амилоидоза почек.
Анемия. Как результат отсутствия в крови эритропоэтина, который в норме вырабатывается почками.
Развитие артериальной гипертензии. Артериальная гипертензия у диализных больных наблюдается очень часто: более чем у 80% перед началом терапии диализом, у 60% больных, длительно находящихся на гемодиализе, у 30% больных на перитонеальном диализе. Причины АГ при этом следующие:
задержка натрия и воды вследствие снижения почечной экскреции;
наличие артериовенозной фистулы у больных на гемодиализе и обусловленное этим состояние гиперциркуляции;
анемия и связанное с этим повышение сердечного выброса;
активация симпатоадреналовой системы;
повышение уровня эндогенных вазоконстрикторных факторов (эндотелина-1, адреномедуллина, ингибиторов Nа+K+-АТФазы) и снижение уровня вазодилататоров (NO, сосудорасширяющих простагландинов);
увеличение содержания внутриклеточного кальция вследствие избытка паратиреоидного гормона;
ночная гипоксемия, апноэ во сне.
Вместе с тем, это не означает, что все перечисленные осложнения должны в обязательном порядке быть у каждого пациента. Современные аппараты «искусственная почка», квалифицированный персонал позволяют проводить процедуры гемодиализа наиболее физиологично и с минимальными осложнениями.