Что будет если попадет воздух в уретру
Инородные тела в уретре или мочевом пузыре
Посторонний предмет в мочевыводящих путях – это всегда повод обратиться за медицинской помощью. Наличие инородного тела в уретре сопровождается выраженным болевым синдромом, нарушается естественный отток мочи. Предмет может повреждать слизистые и провоцировать развитие воспалительных процессов. Специалисты Государственного института урологии предупредят развитие инфекции, аккуратно извлекут инородные тела из уретры и мочевого пузыря. Клиника располагает всем необходимым оборудованием для проведения оперативных вмешательств разной сложности.
Причины проблемы
Чаще всего посторонние предметы попадают в уретру по неосторожности самих пациентов. Это может быть связано с мастурбацией, сексуальными играми, неправильным использованием противозачаточных средств. Проблема более характерна для мужчин, поскольку анатомическое строение их мочеиспускательного канала имеет предрасположенность к застреванию инородных тел.
В некоторых случаях проблема возникает из-за неправильного проведения медицинских процедур. В мочевыводящих путях могут застревать части эндоскопического оборудования, хирургические инструменты, шовные материалы, марлевые шарики и многое другое. Предметы нередко мигрируют в полость мочевого пузыря после хирургического или гинекологического вмешательства.
Кусочки пули, осколки, фрагменты стекла могут попасть в организм в результате проникающего ранения.
Симптоматика
Постороннее тело внутри организма провоцирует воспалительный процесс. Если предмет достаточно долго находится внутри мочевого пузыря, он обрастает солями мочевой кислоты и постепенно превращается в камень. Это опасно нарушением оттока мочи или возникновением непроходимости.
Удаление инородного тела из мочевого пузыря является обязательной процедурой. Самостоятельно выйти из организма предмет неспособен, так что не стоит заниматься самолечением и тратить время на советы из интернета. Чтобы сохранить свое здоровье, а иногда и жизнь, нужно обратиться за помощью к компетентным специалистам.
При патологии наблюдается следующая симптоматика;
тотальная или терминальная гематурия;
боли спастического характера;
мочеиспускание с прерыванием струи;
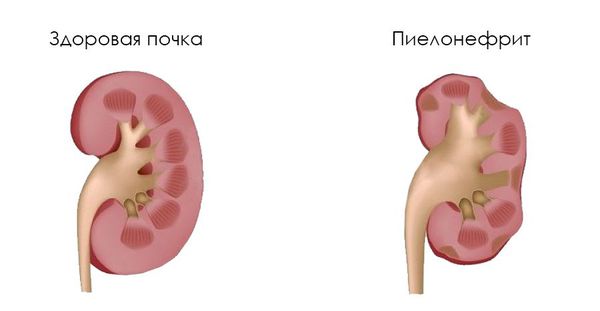
Если повреждение слизистых носит длительный характер, начинает развиваться пиелонефрит.
Диагностика
Лечение не представляет сложности, если пациент способен самостоятельно рассказать о том, что произошло. В противном случае потребуется ряд инструментальных методов для идентификации предмета, установки его размеров и локализации.
Важно правильно установить причины воспалительного процесса, поскольку без ликвидации очага назначение антисептиков даст лишь временный результат. Для исследования используют следующие методы:
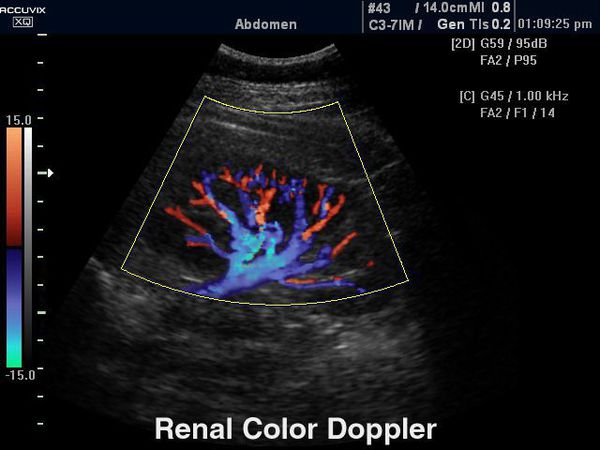
УЗИ мочевого пузыря.
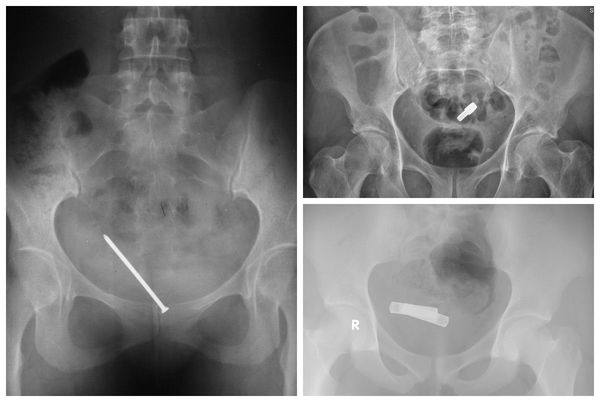
При длительном пребывании инородного тела в мочевом пузыре оно приобретает вид камня. При рентгенографии возможно не только оценить размеры, но и распознать сам предмет.
Терапия
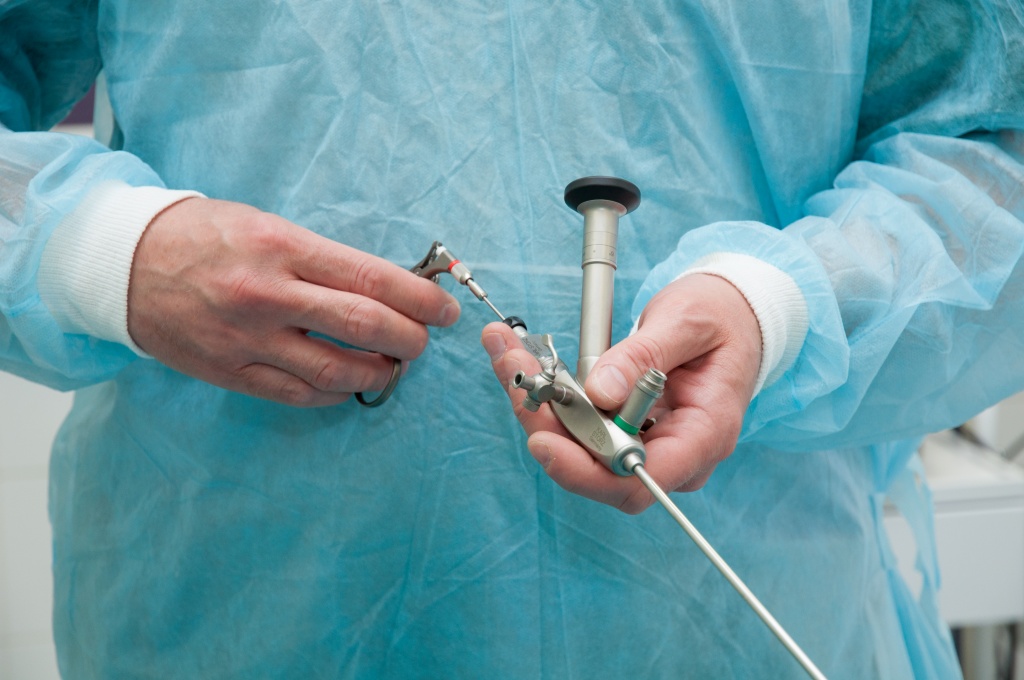
Если в ходе обследования было обнаружено инородное тело в мочевом пузыре – это является основанием для его немедленного удаления. Вмешательство проводится медикаментозным, эндоскопическим или хирургическим путем.
Для удаления предмета из уретры в нее вводят анестетик с глицерином, пациента помещают в теплую ванну и предлагают помочиться, чтобы струя вытолкнула инородное тело.
Эндоскопическая манипуляция состоит из следующих этапов:
разрушение инкрустирующей оболочки;
захват экстрактором постороннего объекта;
извлечение через уретру.
Объекты, которые значительно превышают размеры уретры и не могут быть извлечены через нее, удаляют хирургическим путем. Врач делает разрез мочевого пузыря, проводит ревизию и устраняет инородное тело.
Пройти комплексную диагностику и получить квалифицированную медицинскую помощь вы можете в Государственном институте урологии. Все услуги предоставляются на конфиденциальной основе.
По будням Вы можете попасть на прием к урологу в день обращения.
Акопян Гагик Нерсесович – профессор, доктор медицинских наук, онколог, уролог в Москве
Прием ведет врач высшей категории, уролог, онколог, доктор медицинских наук, профессор. Автор более 100 научных работ.
Онкоурологический стаж – более 15 лет. Помогает мужчинам и женщинам решать урологические и онкоурологические проблемы.
Проводит диагностику, лечение и сложные операции при таких диагнозах, как:
Если не дают покоя затрудненное или учащенное мочеиспускание, боль в поясничной области, кровь в моче, а также другие симптомы, обратитесь за помощью к врачу урологу.
* Если вы планируете обследоваться сразу после встречи с врачом, отправляйтесь в клинику с наполненным мочевым пузырем.
Чтобы встреча с врачом прошла максимально эффективно, подготовьтесь к первичной консультации
Записаться на прием к урологу в Москве можно несколькими способами:
Запись на прием
В будний день мы сможем назначить вам консультацию уже через несколько часов после обращения.
Что такое инородное тело мочевого пузыря? Причины возникновения, диагностику и методы лечения разберем в статье доктора Игнашова Ю. А., уролога со стажем в 9 лет.
Определение болезни. Причины заболевания
Инородное тело мочевого пузыря — это патологическое состояние, при котором в мочевой пузырь попадает посторонний предмет. Чаще всего проявляется нарушением мочеиспускания, болью, иногда появляется кровь в моче.
Причины попадания инородных тел в мочевой пузырь:
1. Самостоятельное введение постороннего предмета через уретру (мочеиспускательный канал). Эта причина встречается чаще всего. Пациенты могут специально ввести предметы в уретру:
2. Хирургические вмешательства. К посторонним предметам медицинского происхождения можно отнести оторвавшийся фрагмент уретрального катетера, хирургические инструменты, марлевые салфетки и др. [1]
4. Перемещение постороннего предмета из другого органа в мочевой пузырь.
Симптомы инородного тела мочевого пузыря
Симптомы инородного тела в мочевом пузыре могут быть разными. Всё зависит от размера, загрязнённости предмета и от того, какое повреждение он нанёс стенкам мочевого пузыря.
Если инородное тело стерильное и не сильно ранит слизистую, то изменения развиваются примерно через месяц. При попадании загрязнённого предмета уже через 1–2 дня возникают симптомы цистита: учащённое мочеиспускание, жжение и зуд в области мочеиспускательного канала.
Небольшие инородные тела с гладкой поверхностью и округлой формой до нескольких лет могут не вызывать никаких симптомов, кроме раздражения. В этом случае пациента будут беспокоить нарушения мочеиспускания: прерывистая и тонкая струя мочи, чувство неполного опорожнения мочевого пузыря. Иногда такие предметы сами выходят наружу при мочеиспускании. Чаще такое случается у женщин благодаря короткому и широкому мочеиспускательному каналу.
Иногда предмет травмирует слизистую оболочку мочевого пузыря. При этом может выделяться кровь, как при мочеиспускании, так и без него. При остром повреждении инородным предметом могут развиваться более серьёзные осложнения — флегмона малого таза (гнойное воспаление жировой клетчатки мочеполовых органов и брюшной стенки), перитонит и уросепсис с соответствующими симптомами.
Если инородное тело долго находится внутри мочевого пузыря, часто присоединяется инфекционное воспаление. Воспалительный процесс из-за постороннего предмета обычно захватывает стенку мочевого пузыря и вызывает выраженные симптомы, как при цистите.
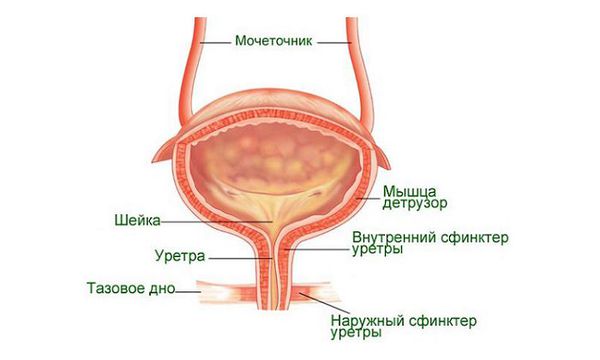
Когда инородное тело одной частью располагается в мочевом пузыре, а другой — в задней части мочеиспускательного канала, может возникнуть недержание мочи, так как сфинктер в этом случае не может сомкнуться.
Патогенез инородного тела мочевого пузыря
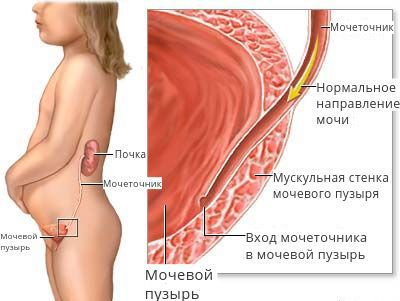
Пути проникновения инородного тела в мочевой пузырь. Инородные тела могут попасть в мочевой двумя путями: через уретру (мочеиспускательный канал) или через стенку мочевого пузыря, нарушая его целостность.
1. Проникновение инородных тел через уретру чаще наблюдается, когда пациенты сами вводят предметы, например для сексуального удовлетворения или по ошибке вместо влагалища (термометр, наконечник для спринцевания, игла для аборта). При попытках вытащить предмет он попадает в мочевой пузырь.
Через уретру предмет может попасть и при хирургических вмешательствах. Например, при неаккуратном удалении уретрального катетера, когда его фрагмент отрывается и остаётся в полости мочевого пузыря.
2. Проникновение инородного тела через стенку пузыря происходит при операциях, например по поводу рака мочевого пузыря или аденомы предстательной железы открытыми методиками. В этих случаях есть минимальный риск по невнимательности или другой причине оставить внутри какой-либо инструмент или расходный материал (ватный тампон, салфетку и др.).
Иногда инородное тело может попасть в мочевой пузырь при возникновении абсцесса рядом с ним. Абсцесс может возникнуть после хирургических манипуляций на органах, тесно прилегающих к мочевому пузырю. Если он перейдёт на стенку мочевого, образуется дефект целостности. Через дефект стенки в него могут переместиться оставленные инструменты или расходные материалы. Такое осложнение встречается редко.
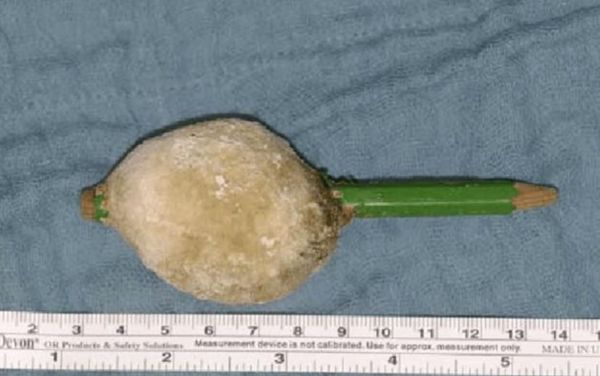
Подвижность инородных тел мочевого пузыря. Инородные тела небольшого размера остаются в пузыре подвижными. Если предмет длинный (8–10 см) и у него тупые концы, например ватная гигиеническая палочка, то оно обычно упирается в стенки пузыря и становится неподвижным. Острый конец длинного тела, как у шариковой ручки или карандаша, часто остаётся подвижным, опирается на стенку мочевого пузыря и может её повредить.
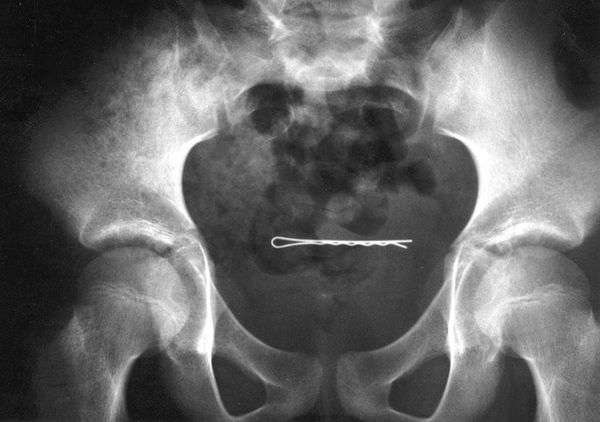
Гибкие тела (проволока, тонкие восковые свечи и др.) закручиваются и остаются более или менее подвижными, что проявляется дискомфортом внизу живота и может негативно сказываться на качестве мочеиспускания. Шпильки для волос часто фиксируются концами, но иногда остаются подвижными.
В исключительных случаях инородное тело, например пуля, останавливается в стенке пузыря. Причём иногда оно полностью находится в толще стенки, а иногда частично выступает в полость пузыря.
Инкрустация инородного тела солями. Примерно через месяц происходит инкрустация предмета, т. е. он покрывается слоями солей, которые образуются при разложении мочи. С неподвижными предметами этот процесс проходит быстрее.
Покрываясь солями, инородное тело может сохранять свою форму. Если оно не слишком длинное, то иногда полностью исчезает в массе образовавшегося вокруг него камня. Если предмет длинный, то его концы могут выступать из этого камня.
Классификация и стадии развития инородного тела мочевого пузыря
Классификация по механизму проникновения инородных предметов в мочевой пузырь:
По подвижности:
По наличию осложнений:
По причине попадания:
Осложнения инородного тела мочевого пузыря
Инородное тела в мочевом пузыре может вызвать серьёзные последствия для здоровья человека. Часто проблему можно заподозрить только при возникновении осложнений: кровотечения, острой задержки или недержания мочи, перитонита, абсцесса или пузырно-кишечного свища.
Кровотечение. Это наиболее частое осложнение. Кровь может выделяться с мочой либо самопроизвольно. Причина в том, что острый предмет травмирует уретру или стенку мочевого пузыря. Если повреждение незначительное и непротяжённое, кровотечение может остановиться само по себе и не представлять опасности. При глубоком и обширном повреждении тканей кровотечение не остановится самостоятельно. Выраженная кровопотеря может привести к тампонаде мочевого пузыря, т. е. заполнению его сгустками крови, и летальному исходу.
Острая задержка мочеиспускания. Это состояние, при котором невозможно самостоятельно помочиться. Может возникнуть, когда инородное тело блокирует область соединения шейки мочевого пузыря с уретрой. В этом случае пациент ощущает, что мочевой пузырь переполнен, но помочиться самостоятельно не может.
Недержание мочи. Возникает, когда инородное тело не полностью блокирует шейку мочевого пузыря, при этом мешает сомкнуться сфинктеру, который в закрытом состоянии должен удерживать мочу. Иногда такое недержание сопровождается болью.
Перфорация (прокалывание) мочевого пузыря. Если инородное тело насквозь прокалывает мочевой пузырь, возникает риск инфицирования окружающих тканей и проникновения мочи в забрюшинное пространство. В этом случае может развиться мочевой затёк и перитонит, который требует незамедлительной хирургической помощи. При перитоните появляется боль в животе, тошнота, рвота, боль при глубоком прикосновении, повышение температуры тела, бледность кожи.
Диагностика инородного тела мочевого пузыря
Опрос и осмотр пациента
Определение инородных тел мочевого пузыря, как правило, не вызывает затруднений, так как пациент обычно сам сообщает о нём. Если больной ничего не рассказывает, иногда бывает трудно установить причину болезни.
При осмотре, как правило, не выявляется никаких характерных признаков инородного тела. Однако у женщин иногда удаётся прощупать предмет при вагинальном исследовании.
Инструментальная диагностика
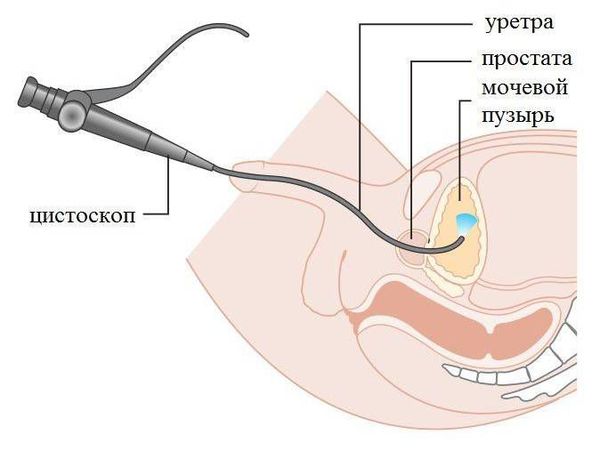
Цистоскопия. Это наиболее точный метод диагностики инородных тел в мочевом пузыре. Позволяет обнаружить предмет и его положение. Однако если инородное тело полностью покрылось солями, оно будет выглядеть как камень мочевого пузыря, что затруднит диагностику.
Если предмет находится под слизистой оболочкой (например, осколок при ранении), а также если намечается вскрытие абсцесса рядом с мочевым пузырём, при цистоскопии будет видно буллёзный отёк и покраснение. Буллёзный отёк внешне напоминает небольшие пузыри.
При глубоких изменениях со стороны слизистой оболочки пузыря в ходе цистоскопии иногда сложно распознать инородные тела, покрытые фибринозно-гнойными плёнками.
Рентгенография. Выполняется, если технически невозможно провести цистоскопию. Рентгеноконтрастные инородные тела будут видны на рентгенограммах.
Ультразвуковое исследование (УЗИ). Позволяет увидеть предметы, которые не выявляются при рентгенографии.
Компьютерная томография (КТ). Более точный метод, чем рентгенография и УЗИ. Именно при КТ инородные тела мочевого пузыря чаще всего выявляются в виде случайных «находок» при экстренных или плановых обследованиях. КТ также позволяет оценить состояние прилежащих органов и тканей, увидеть положение инородного тела в пространстве, что даёт исчерпывающую информацию для выбора лечебной тактики.
Особое место заслуживает диагностика инородных тел у больных с повреждением мочевого пузыря или подозрением на таковое, например при огнестрельных ранениях малого таза. В таких случаях проводится цистостомия — дренирование мочевого пузыря с помощью специального катетера, который вводится в полость мочевого пузыря через надлобковую пункцию. Чтобы не оставить в мочевом пузыре металлические инородные предметы, нужно внимательно обследовать полость мочевого пузыря и при необходимости удалить их.
Лечение инородного тела мочевого пузыря
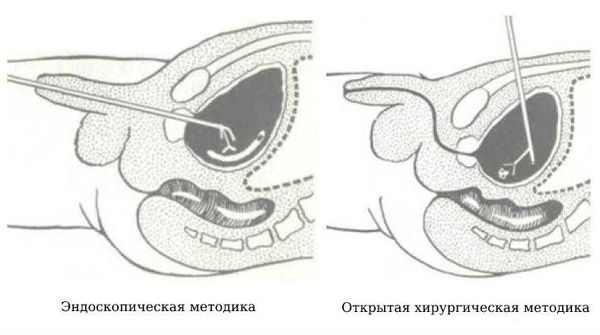
Инородное тело, обнаруженное в мочевом пузыре, нужно удалить. Его можно извлечь эндоскопическим путём (эндовезикальным, т. е. внутрипузырным) и оперативным. Предпочтение отдаётся эндовезикальным методикам лечения, так как они менее травматичные.
Эндоскопические методики
Если инородное тело небольшое, подвижное и гладкое (карандаш, термометр, резиновые катетеры), его извлекают операционным цистоскопом, у которого на конце есть специальные щипчики для захвата инородных тел. У женщин благодаря широкой и короткой уретре эндоскопические манипуляции проходят более успешно, чем у мужчин.
Открытые хирургические методики
Применяются, когда в мочевой пузырь попадают большие тела или предметы с острыми концами и неправильной формой, например стеклянные. Удалять их естественным путём невозможно и небезопасно. В таких случаях под общим наркозом от пупка до лона послойно рассекают мышцы, жировую клетчатку, затем вскрывают мочевой пузырь, аккуратно извлекают посторонний предмет, после чего мочевой пузырь герметично ушивают.
Послеоперационный период
В послеоперационном периоде целесообразно использовать антибактериальные препараты, чтобы предотвратить инфицирование. Длительность приёма определяется врачом и может составить от одной недели до месяца.
Восстановление после эндоскопических операций по удалению инородных тел мочевого пузыря зависит от многих факторов, обычно длится не меньше одного дня. После открытых операций требуется больше времени на заживление раневой поверхности.
Прогноз. Профилактика
При раннем выявлении инородного тела в мочевом пузыре и отсутствии перфорации его можно благополучно извлечь без последствий для здоровья пациента. Если предмет долго находится в мочевом пузыре, прогноз может быть неблагоприятным в зависимости от тяжести присоединившихся осложнений.
Профилактика проникновения инородного тела в мочевой пузырь
Если вы случайно или специально ввели посторонний предмет в уретру и не смогли вытащить его самостоятельно, нужно сразу обратиться к врачу-урологу. Если это сделать как можно раньше, риск последующих осложнений будет минимальным. Несмотря на деликатность проблемы, только специалист сможет помочь в этой ситуации, не стоит надеяться, что предмет выйдет самостоятельно.
Симптомы и диагностика повреждений уретры
Уретра – полый орган в виде трубки, через который происходит эвакуация мочи из пузыря. У мужчин канал располагается внутри полового члена, у женщин – перед влагалищем. Повреждение уретры – травма, более характерная для представителей сильного пола. Какова симптоматика патологии и когда нужна срочная помощь специалиста, расскажут врачи Государственного центра урологии.
Причины травматизации
Поскольку уретра у мужчин длиннее и проходит через половой член, вероятность ее травматизации выше. Основными причинами повреждений являются:
процедуры, проводимые в мочеиспускательном канале;
введение в канал инородного предмета;
Травма мочеиспускательного канала может различаться по своей тяжести. Иногда повреждение ограничивается незначительными внешними кровоподтеками, в других – приводит к подтеканию или недержанию мочи, развитию инфекции или нарушению оттока.
Симптомы патологии
Первым и наиболее частым проявлением является кровоточивость из уретрального отверстия у женщин или пениса у мужчин. Данный симптом всегда является поводом для обращения к врачу. Кроме этого, повреждение органа может сопровождаться следующими симптомами:
боли во время мочеиспускания или его невозможность;
кровоподтеки между ног и на половых органах;
Если вы наблюдаете у себя симптомы повреждения уретры, необходимо как можно скорее обратиться к врачу. Без медицинской помощи может развиться инфекционное поражение тканей, которое приведет к сепсису. При разрыве уретры нарушается нормальный отток мочи, ликвидация патологии требует немедленного хирургического вмешательства.
Диагностика
Без точного оборудования невозможно установить диагноз, локализовать проблему, выбрать лечение. Чтобы идентифицировать травму у мужчины, используют ретроградную уретрографию, у женщины – цистоскопию.
Уретрография представляет собой рентгенологическое исследование с введением контрастного вещества через отверстие мочеиспускательного канала. Движение жидкости видно при обследовании, что позволяет врачу идентифицировать локализацию и характер травмы, увидеть разрывы. Повреждение мочеиспускательного канала у женщин определяют с помощью гибкого эндоскопа. Через уретру его вводят в мочевой пузырь и обследуют состояние тканей.
Терапия
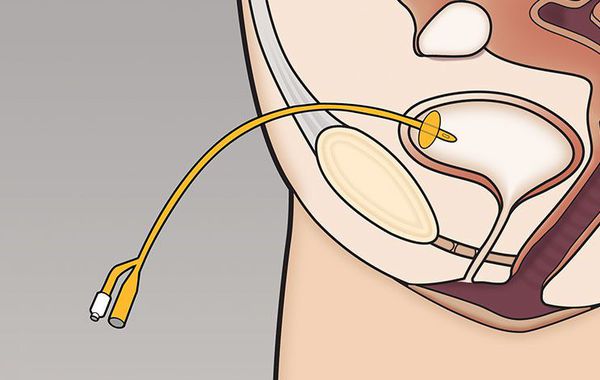
Лечение направлено на дренирование мочевого пузыря и организацию нормального оттока мочи. Катетер устанавливают на несколько дней, пока происходит заживление уретры. Кроме этого, врач может назначить антибактериальные препараты, чтобы предупредить развитие инфекции. Поскольку травма сопровождается выраженным болевым синдромом, курс дополняют обезболивающие препараты.
При разрыве уретры катетер вводится непосредственно в мочевой пузырь через разрез в нижней части живота. После заживления основных повреждений и ликвидации воспалительного процесса проводят хирургическую реконструкцию канала.
Терапия может быть направлена на лечение и устранение осложнений, вызванных травмой.
Осложнения
При любых признаках повреждения уретры необходимо срочно обратиться к урологу. Если запустить ситуацию, полагаясь на самостоятельное выздоровление, могут развиться следующие осложнения:
образование инфекционного очага в мочеполовой системе;
эректильная дисфункция из-за повреждения нерва;
ухудшение способности к эрекции при нарушении кровотока к пенису.
Квалифицированное лечение травм мочеполовой системы предлагает Государственная клиника урологии. У нас работают лучшие специалисты столицы и есть все необходимое оборудование для точной диагностики.
По будням Вы можете попасть на прием к урологу в день обращения.
Акопян Гагик Нерсесович – профессор, доктор медицинских наук, онколог, уролог в Москве
Прием ведет врач высшей категории, уролог, онколог, доктор медицинских наук, профессор. Автор более 100 научных работ.
Онкоурологический стаж – более 15 лет. Помогает мужчинам и женщинам решать урологические и онкоурологические проблемы.
Проводит диагностику, лечение и сложные операции при таких диагнозах, как:
Если не дают покоя затрудненное или учащенное мочеиспускание, боль в поясничной области, кровь в моче, а также другие симптомы, обратитесь за помощью к врачу урологу.
* Если вы планируете обследоваться сразу после встречи с врачом, отправляйтесь в клинику с наполненным мочевым пузырем.
Чтобы встреча с врачом прошла максимально эффективно, подготовьтесь к первичной консультации
Записаться на прием к урологу в Москве можно несколькими способами:
Запись на прием
В будний день мы сможем назначить вам консультацию уже через несколько часов после обращения.
Что такое пузырно-мочеточниковый рефлюкс? Причины возникновения, диагностику и методы лечения разберем в статье доктора Батаевой Елены Петровны, нефролога со стажем в 25 лет.
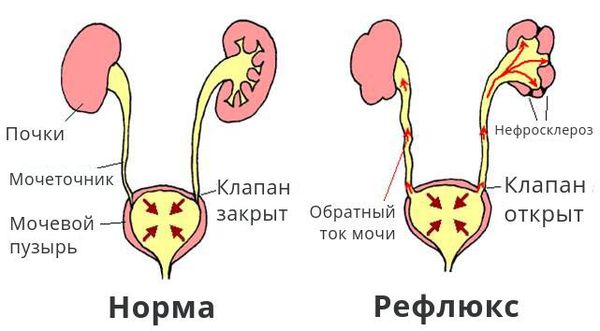
Определение болезни. Причины заболевания
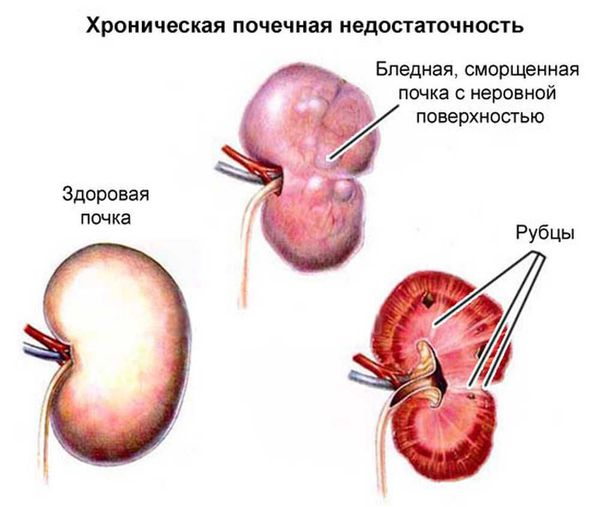
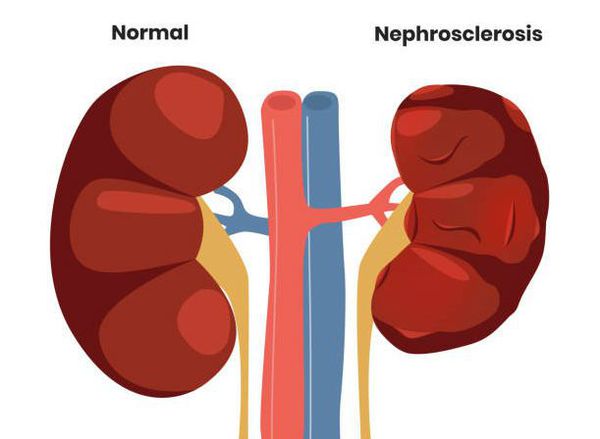
Обратный ток мочи впоследствии приводит к рефлюкс-нефропатии (нефросклерозу, фиброзу). Суть патологии в том, что структурно-функциональные единицы почки (нефроны) погибают и их замещает соединительная ткань. В результате почки уплотняются, сморщиваются, уменьшаются в размерах и перестают выполнять свои функции, вплоть до развития терминальной почечной недостаточности.
ПМР у детского населения чаще всего является результатом врождённой аномалии развития анатомических образований (мочеточников, УВС), вовлечённых в процесс физиологической динамики мочи. В этом случае рефлюкс считается первичным и иногда сочетается с другими пороками органов мочевой системы.
Нарушение резервуарной и эвакуаторной функции мочевого пузыря (нейрогенная дисфункция мочевого пузыря — НДМП), сопровождающееся повышением внутрипузырного давления, является достаточно частой причиной появления пузырно-мочеточникового рефлюкса у детей и взрослых.
Причиной ПМР могут стать врождённые аномалии развития органов мочевой системы:
Также пузырно-мочеточниковый рефлюкс может выступить в составе серьёзных генетических синдромов:
У взрослых пациентов затруднённый поток мочи с последующим забросом её в вышележащие отделы мочевыделительного тракта является результатом множества причин:
Симптомы пузырно-мочеточникового рефлюкса
Наиболее вероятными признаками пузырно-мочеточникового рефлюкса являются эпизоды повышения температуры, чаще до фебрильных цифр (от 38 до 39 °С), без установленной причины. При этом объективный осмотр пациента не выявляет каких-либо признаков инфекционного процесса. Однако коварство рассматриваемого патологического состояния заключается в его способности маскироваться под другие заболевания, либо в некоторых случаях протекать бессимптомно. В таких случаях своевременная диагностика затруднена, что увеличивает вероятность и скорость развития нефросклероза.
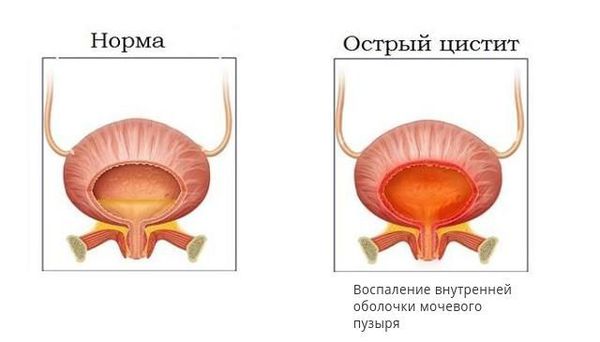
Клиника острого цистита также является «тревожным звонком» в пользу возможного рефлюкса. При этом самыми характерными оказываются симптомы расстройства процесса мочеиспускания: поллакиурия (учащённое мочеиспускание), олигакиурия (редкие мочеиспускания), странгурия (болезненность при произвольном извержении мочи), ложные позывы к акту мочеиспускания, чувство неполного опорожнения мочевого пузыря и др. Вместе с этим происходит изменение мочевого осадка, для которого характерно повышение количества лейкоцитов и эритроцитов и особенно капля алой крови в конце акта мочеиспускания.
Ещё до постановки диагноза больные нередко обращают внимание на помутнение мочи, неприятный запах, изменение консистенции. В первую очередь это свидетельствует о наличии инфекции мочевыводящих путей, осложнившей пузырно-мочеточниковый рефлюкс. Среди изолированных нарушений акта мочеиспускания особенное значение придают двух-, трёхфазным мочеиспусканиям, которые являются результатом истечения мочи, скопившейся в вышележащих отделах мочевыделительной системы при активном рефлюксе. Иногда единственным признаком заболевания может выступить непроизвольное мочеиспускание в ночное время, появившиеся случаи дневного недержания, либо неудержания мочи в сочетании с мочевым синдромом (изменением объёма, состава и структуры мочи) или без него.
Повторные случаи инфекции мочевой системы неустановленной локализации, бессимптомная бактериурия (повышенное содержание бактерий в моче) также позволяют заподозрить пузырно-мочеточниковый рефлюкс. А иногда могут быть его единственным проявлением, что, несомненно, диктует необходимость наблюдения за пациентом.
Нередко допустить наличие ПМР позволяет длительный постоянный, либо повторяющийся болевой синдром. Дети старшего возраста и взрослые, как правило, жалуются на боли в поясничной области, самостоятельные и после мочеиспускания. Боль также может локализоваться в крестце, а у пациентов раннего дошкольного возраста — в животе. При этом не представляется возможным связать её возникновение с приёмом пищи или актом дефекации, что исключает болезни желудочно-кишечного тракта.
Некоторые клинические признаки: пастозность (отёчность) лица, отёки на ногах, периодическое или постоянное повышение артериального давления, астения, остеопороз и др., к сожалению, иногда являются первыми проявлениями болезни. Также они свидетельствуют о латентном хроническом пиелонефрите, разрастании соединительной ткани с образованием рубцов (фиброзировании почек/рефлюкс-нефропатии) и хронической почечной недостаточности.
В некоторых случаях в результате длительного субклинического инфекционно-воспалительного процесса в мочевыделительной системе с развитием рефлюкс-нефропатии и почечной недостаточности выявляется задержка физического развития. Это может стать отправным критерием для дальнейшей диагностики и выявления дополнительных симптомов пузырно-мочеточникового рефлюкса. Клинико-лабораторные признаки анемии без обнаружения её причин и стойкости к стандартной терапии также могут указывать на длительно-существующий ретроградный ток мочи с развитием воспаления и выраженного нарушения почечных функций.
Патогенез пузырно-мочеточникового рефлюкса
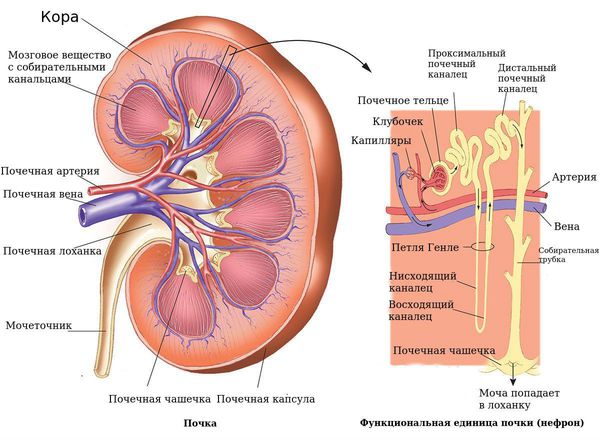
Формирование физиологически полноценного пузырно-мочеточникового соустья с достаточным количеством мышечных и элластических структур начинается с эмбрионального периода развития и заканчивается в школьном возрасте. К 9-14 годам снаружи от циркулярного слоя начинает формироваться третий слой из продольных пучков гладкомышечных волокон.
Этот слой завершает процесс формирования физиологических сфинктеров, или гидравлических жомов, что препятствует обратному забросу мочи из мочевого пузыря в вышерасположенные отделы мочевыделительной системы. В этом случае внутрипузырная часть мочеточника, заключаясь между слизистым и мышечным слоями мочевого пузыря, становится сомкнутой при наполнении последнего мочой. При правильном формировании замыкательных механизмов эластичность и мышечный тонус помогают неизменённому мочеточнику адаптироваться к меняющемуся объёму мочевого пузыря и давлению в нём.
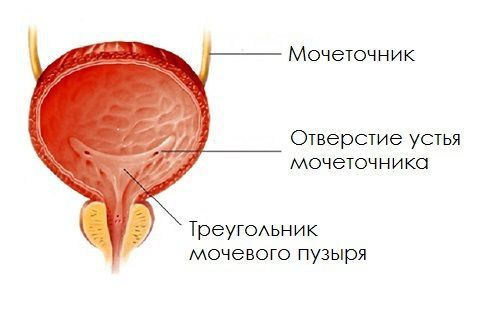
Если подслизистый отдел мочеточника уменьшен или практически отсутствует, если в мочепузырном треугольнике недостаточно гладкомышечных и соединительнотканных клеток, если давление в мочевом пузыре повышается по ряду ранее перечисленных причин, то формируется уретеротригональный дефект и происходит обратный заброс мочи, что способствует инфицированию вышерасположенных отделов мочевого тракта.
При этом микроорганизмы (чаще кишечная палочка, протей, клебсиелла и др.) благодаря наличию жгутиков и ворсинок более легко, чем в случае нормальной нисходящей уродинамики, адгезируются (прилипают) на уроэпителии, подавляя его местную иммунную защиту (макрофаги, лимфоциты, иммуноглобулин А, цитокины, белок Тамма — Хорсфалла и др.). Далее бактерии размножаются и выделяют продукты своей жизнедеятельности, вызывая общеинтоксикационные симптомы, а также расстройства мочеиспускания, болевые ощущения и т. п. Запускается каскад защитных реакций организма:
Высокая эпизодическая лихорадка в случае ПМР является отражением синтеза первичных и вторичных пирогенов — факторов, вызывающих подъём температуры тела (IL-1, IL-6, FNО – фактора некроза опухоли и др.). Они активизируются в результате растяжения лоханки и давления на почечную ткань или вследствие течения инфекционного процесса в мочевых путях.
Болевой синдром при течении рефлюкса может появиться по разным причинам:
Классификация и стадии развития пузырно-мочеточникового рефлюкса
В зависимости от причины выделяют два типа пузырно-мочеточникового рефлюкса:
По частоте возникновения пузырно-мочеточниковый рефлюкс бывает двух видов:
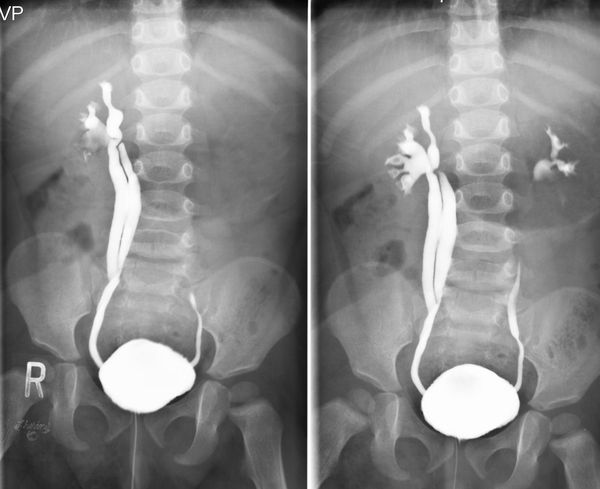
По тяжести протекания, согласно данным рентгеноурологического исследования (микционной цистографии), различают следующие формы рефлюкса:
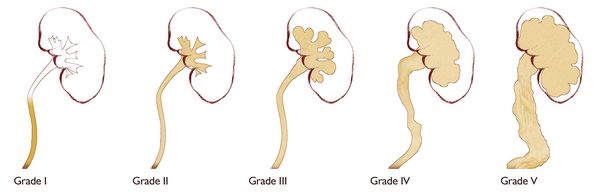
По физиологической выраженности различают пять степеней рефлюкса, выявляемые при микционной цистоуретерографии:
I степень — забрасывание рентгеноконтрастного вещества в дистальный отдел мочеточника без изменения его диаметра.
II степень — заполнение рентгеноконтрастным веществом мочеточника и чашечно-лоханочной системы без их расширения.
III степень — полостная система заполнена, мочеточник и лоханка расширены, но контуры чашечек не деформированы.
IV степень — расширенный мочеточник несколько извит, чашечки значительно уплощены, происходит умеренное истончение паренхимы почек.
Следует отметить, что помимо указанных критериев классификации при постановке диагноза необходимо учитывать осложнение рефлюкса, факт наличия рефлюкс-нефропатии, степень нарушения почечных функций.
Осложнения пузырно-мочеточникового рефлюкса
Диагностика пузырно-мочеточникового рефлюкса
Своевременное выявление пузырно-мочеточникового рефлюкса, качественное лечение и мониторинг позволяют предотвратить серьёзные осложнения с разрушительными последствиями для органа и организма в целом.
Тщательно собранный анамнез (включая семейный) составляет основу диагностики. Необходимо выяснить:
Физикальное обследование имеет не последнее значение в постановке диагноза. При этом обращают внимание на физическое развитие ребёнка, цвет кожи и слизистых, эластичность и влажность. Их патологические изменения могут быть признаком скрытого воспалительного процесса в мочевой системе, в том числе хронической почечной недостаточности. Наличие отёков различной локализации предоставляет возможность заподозрить снижение водовыделительной функции почек, сопутствующей ПМР. Необходимы осмотр и пальпация живота и поясничной области с оценкой болезненности в рёберно-позвоночных, рёберно-поясничных, мочеточниковых точках. Обязательным при любом виде объективного обследования является измерение артериального давления, частоты дыхательных движений, сердечных сокращений. Больному или его законному представителю необходимо в течение 2-3 суток регистрировать ритм спонтанных мочеиспусканий. Это поможет выявить картину функционального состояния мочевого пузыря.
Общий анализ крови косвенно указывает на какое-либо почечное страдание (анемию, лейкоцитоз, ускоренное СОЭ). Биохимичекий анализ крови с изменением нормальных показателей креатинина, мочевины, мочевой кислоты, электролитов свидетельствует о нарушенных канальцевых и клубочковых функциях. Проба Реберга, либо расчёт показателя скорости клубочковой фильтрации (очищения крови от продуктов обмена), рассчитанной по формуле Шварца, уточняет степень нарушения в почках.
Общий анализ мочи помимо воспалительных изменений, характерных для ПМР, может показать стойкую изолированную протеинурию (увеличение количества белка в моче), которая отражает присутствие рубцового процесса в почках при рефлюкс-нефропатии. Факт нарушения процессов концентрирования мочи при получении результатов диагностических проб (пробы Зимницкого) свидетельствует о снижении канальцевых функций. Регулярный посев мочи при установленном рефлюксе (не менее одного раза в шесть месяцев) помогает уточнить этиологию и стадию течения воспалительного процесса.
Из инструментальных методов исследования самым доступным является УЗИ органов мочевой системы, при котором обнаруживают косвенные признаки рефлюкса:
Доплерография (дуплексное сканирование почечного кровотока) позволяет определить состояние интраренальной гемодинамики, что ранее других методик визуализирует начало рефлюкс-нефропатии.
Первостепенным рентгеноконтрастным методом диагностики является микционная цистоуретрография (МЦУГ), позволяющая подтвердить, либо исключить заподозренный пузырно-мочеточниковый рефлюкс, а также установить его степень.
При радиоизотопной цистографии (РЦ) воздействие радиации значительно меньше, чем при МЦУГ, однако анатомические детали отражаются несколько слабее.
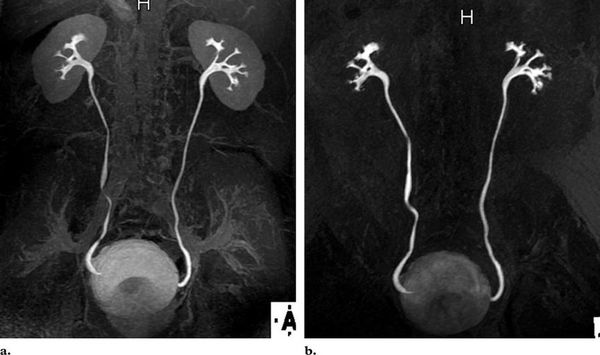
Всем больным с установленным ПМР ΙIΙ-IV степени показано проведение экскреторной урографии. Исследование осуществляется путём внутривенного введения рентгеноконтрастного препарата с последующим выполнением рентгенологических снимков. Данный метод позволяет визуализировать верхние мочевые пути и оценить их функциональность.
Иногда выполняется уродинамическое исследование:
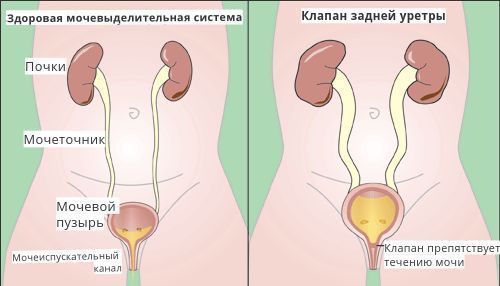
Такое тестирование особенно важно для пациентов, у которых подозревается вторичный рефлюкс (при спинномозговой грыже или у мальчиков с клапанами задней уретры). Но в большинстве случаев у пациентов с нейрогенными дисфункциями мочеиспускания диагностика и оценка состояния в отдалённом периоде должна ограничиться неинвазивными методами (УЗИ мочевого пузыря, ритм спонтанных мочеиспусканий).
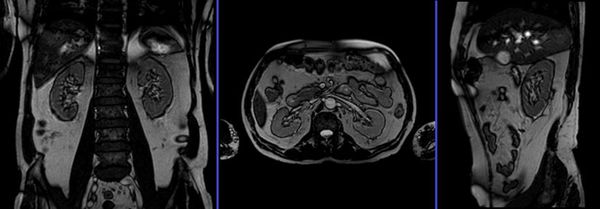
Статическая и динамическая нефросцинтиграфия (введение и регистрация выведения радиоизотопа) с последующей оценкой на сцинтиграмме послойной структуры, размеров почек при уже установленном ПМР проводиться регулярно. Радиоизотопная ренография оценивает работу почек и скорость выведения мочи из организма справа и слева в отдельности, частота исследований определяется индивидуально. Магнитно-резонансная томография, позволяющая подробно оценить паренхиму, наличие рубцов и аномалий, является нечастой альтернативой экскреторной урографии.
Обязательным является наблюдение специалистов: терапевта/педиатра, нефролога, уролога, стоматолога, оториноларинголога, по показаниям — невролога, офтальмолога, ортопеда. Целью наблюдения должна быть профилактика инфекций и перманентного повреждения почечной паренхимы, а также его поздних осложнений. Для этого назначается антибиотикопрофилактика, ренопротективная терапия и/или хирургическая коррекция рефлюкса.
Лечение пузырно-мочеточникового рефлюкса
В настоящее время не существует чётких представлений о выборе и эффективности способов и методов лечения в каждой конкретной клинической ситуации. Лечебные варианты представлены консервативной терапией и оперативными вмешательствами (эндоскопические, лапароскопические и открытые операции), изолированно или в комбинации.
Индивидуальный выбор и успех лечения пузырно-мочеточникого рефлюкса зависит от идентификации его степени, возраста больного, стадии течения воспалительного процесса, наличия почечных рубцов, функционального состояния поражённой почки, ёмкости и функции мочевого пузыря, наличия сочетанных аномалий мочевого тракта, сопутствующей патологии, длительности течения болезни и возраста пациента.
Консервативная терапия подразумевает комплекс мероприятий, целью которых является:
В состав консервативной терапии входят соблюдение достаточного питьевого режима, диеты с ограничением поваренной соли, жирной, жареной пищи, копчёностей, маринадов, консервантов, пряностей. В рацион стоит включить пищу, богатую витаминами, обладающую оптимальной калорийностью. Рекомендован достаточный уровень физической активности, ежедневное опорожнение кишечника. Обязателен режим принудительных мочеиспусканий (один раз в 1,5-2,0 часа), при этом иногда прибегают к временной, либо постоянной катетеризации мочевого пузыря.
Антибиотикотерапия проводится с учётом выявленной, либо природной чувствительности препарата к инфекционному агенту, рост которого определён при бактериальном посеве мочи. В качестве лечения выбирают «защищённые» пенициллины, цефалоспорины IΙ-IΙI поколения, фторхинолоны в возрастных дозировках. При снижении функции почек проводится коррекция дозы, либо кратности применения в зависимости от степени нарушения. Для лечения артериальной гипертензии и профилактики нефросклероза используют ингибиторы АПФ, ангиотензина ΙI, кальциевых каналов, бета-блокаторы. При этом выбор препарата осуществляется с учётом ведущих патогенетических механизмов, степени выраженности, сопутствующей патологии, возраста больного.
Коррекция дискоординации мочевого пузыря проводится в зависимости от источника нарушения (уровня регуляции нормального акта мочеиспускания), формы (гиперрефлекторной, гипорефлекторной, арефлекторной, норморефлекторной). Используются лекартсвенные препараты: М-холиноблокаторы, антагонисты мускариновых рецепторов, ингибиторы ацетилхолинэстеразы, ноотропы, седативные средства, витамины группы В.
Физиолечение представлено лекарственным электрофорезом, диадинамометрией, амплипульс-, лазеротерапией. Разработан комплекс лечебной физкультуры, направленный на укрепление мышц промежности. Противорецидивные курсы продолжаются в течение долгих месяцев с использованием уроантисептиков нитрофуранового ряда в дозах 1/5-1/15 от нормальных.
Показаниями к оперативному лечению являются:
Лапароскопическое вмешательство является альтернативой открытой операции, отличается меньшими инвазивностью и временем, затраченным на коррекцию. При лапароскопии вероятность и выраженность послеоперационных осложнений сведена к минимуму, восстановление проходит гораздо быстрее.
Эндоскопическое лечение подразумевает трансуретральное внедрение в подслизистый слой биоимплантов на основе тифлона, коллагена, силикона, геля для формирования состоятельности (замкнутости) пузырно-мочеточникового сегмента. При неэффективности вмешательства могут повторяться с вариациями вида операции.
При лечении вторичного ПМР на начальных этапах предлагается устранение причины, вызвавшей заболевание. Например, лечение нейрогенной дисфункции мочевого пузыря или хирургическое разрушение клапана задней уретры, ликвидация стенотического (суженного) участка мочеиспускательного канала у мальчиков, меатотомия (рассечение наружного отверстия уретры при её сужении) у девочек.
При потере функции почкой или выраженном её нарушении, проводится нефруретерэктомия (удаление почки с мочеточником).
Прогноз. Профилактика
Профилактика пузырно-мочеточникового рефлюкса заключается в планировании, правильном ведении беременности, внимательном физикальном осмотре пациента вне зависимости от возраста и клинической ситуации, своевременном опорожнении мочевого пузыря и кишечника. Широко распространено медико-генетическое консультирование. Рекомендуется не пренебрегать регулярной диспансеризацией, лечением на ранних стадиях любой патологии мочеполового тракта.
Для профилактики возможных тяжёлых и опасных для жизни осложнений пузырно-мочеточникого рефлюкса большое значение имеет выбор оптимальных методов оперативного лечения, консервативной терапии, в первую очередь антибактериальной. Мультидисциплинарный подход, грамотное ведение документации, внимательное наблюдение за пациентом позволяют предупредить возникновение и развитие серьёзных последствий.
Прогноз заболевания во многом зависит от своевременной диагностики и адекватности терапии, а также от степени рефлюкса и скорости развития рефлюкс-нефропатии.
Возможно спонтанное разрешение рефлюкса, чаще всего за счёт созревания корковых и спинальных механизмов регуляции произвольных микций и пузырно-мочеточникового сегмента. Вероятность самоизлечения тем выше, чем меньше степень рефлюкса и возраст ребёнка.
Ранняя постановка диагноза, особенно при ПМР невысокой степени, правильный выбор способа лечения в большинстве случаев позволяет избавиться от рефлюкса без тяжёлых последствий. В противном случае формируются грозные осложнения — вторичное сморщивание почки (почек) с последующей утратой их функций. Последнее приводит к почечной недостаточности, которая со временем может грозить трансплантацией органа, что значительно снизит качество жизни больного, а также может привести к гибели от различных осложнений.